 |
|
|
Архитектура Астрономия Аудит Биология Ботаника Бухгалтерский учёт Войное дело Генетика География Геология Дизайн Искусство История Кино Кулинария Культура Литература Математика Медицина Металлургия Мифология Музыка Психология Религия Спорт Строительство Техника Транспорт Туризм Усадьба Физика Фотография Химия Экология Электричество Электроника Энергетика |
Торакоскопия при травме груди
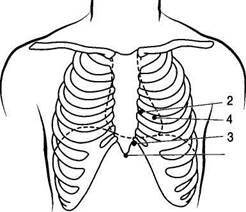
Торакоскопию выполняют при удовлетворительном или среднетяжелом состоянии больного. При тяжелом состоянии пострадавшего, обусловленном массивным внутриплевральным кровотечением, более целесообразна срочная торакотомия. Выбор анестезии определяется общим состоянием больного и предполагаемыми повреждениями внутригрудных органов. Лучшие условия для ревизии всех отделов плевральной полости и хирургических манипуляций в них (ушивание ран легкого, опорожнение сублевральных гематом, лоскутная париетальная плеврэктомия, обширный плевродез трихлоруксусной кислотой) создает наркоз с возможностью выполнения однолегочной вентиляции. Нельзя исключить и необходимость перехода к торакотомии, потребность в которой возникает в 2,5-6% случаев. Лишь при торакоскопии, носящей исключительно диагностический характер, возможна операция под местной анестезией. Накопленный к сегодняшнему дню опыт позволяет начинать торакоскопию без предварительной инсуффляции воздуха в плевральную полость, он в нее поступает сам после введения троакара. Определенные сложности возникают при введении троакара при отсутствии пневмоторакса в месте его введения (гемоторакс, свернувшийся гемоторакс). В этом случае введению в плевральную полость гильзы троакара предшествует пункция. Формирование раневого канала до плевры производят с помощью электрохирургических инструментов, а проникновение в плевральную полость осуществляют пальцем. При плановой госпитализации по поводу неэффективности предыдущих методов лечения в другом лечебном учреждении место возможного введения инстру- ГРУДНАЯ ХИРУРГИЯ ментов может быть определено с помощью УЗИ или КТ. В этих случаях следует иметь в виду, что более чем у половины больных придется отказаться от торакоскопии в пользу торакотомии. Пункция плевры Среди инвазивных методов диагностики выделяют пункцию плевры. В настоящее время она выполняет единственную задачу: определить характер содержимого плевральной полости в ситуациях, которые по сей день обозначают как гидроторакс (скопление жидкости в полости плевры). В остром периоде применительно к травме груди эта манипуляция помогает определить, продолжается ли кровотечение: если в крови, полученной при пункции, образуется сгусток, то кровотечение продолжается (проба Ревилуа-Грегуара). В условиях, где нет других технических возможностей, и сегодня этот метод должен быть использован. Диагностическая пункция плевры при травме груди имеет незначительные отличия, особенно тогда, когда ее выполняют при клинико-рентгенологической картине гемоторакса, без эхолокации места пункции (т.е. когда точное расстояние между листками плевры неизвестно). Место для пункции выбирают с учетом рентгенологической картины, однако чаще всего это заднебоковые отделы плевры, на уровне восьмого-девятого межреберья. Больной может принять положение сидя, облокотившись руками и грудью на какую-либо опору (спинку стула). Точка для пункции — задняя подмышечная линия на уровне или на одно межреберье ниже уровня тени, установленной рентгенологическим исследованием. Более удобно и безопасно (в отношении возникновения воздушной эмболии) выполнение этой процедуры в положении больного лежа на спине у края перевязочного стола с небольшим валиком, уложенным вдоль тела в области позвоночника. Инструменты, необходимые для пункции плевры: шприц, толстая игла, имеющая плоскую заточку под углом 45°, и трубка, соединяющая шприц и иглу в процессе эвакуации содержимого плевры. Учитывая сложность обработки инструментария, для этой цели может быть использован отрезок стерильной системы с канюлей. Выполняют местную анестезию 0,25-0,5% раствором новокаина*. Кончиком иглы при этом постоянно касаются ребра. На уровне гребня у верхнего края ребра вводят 10 мл раствора новокаина*, после чего дальнейшее продвижение иглы становится безболезненным. Иглу вводят под углом 45-60° по отношению к ребру в месте прокола грудной стенки в направлении спереди назад. При этом необходимо следить, чтобы скошенный павильон иглы был обращен внутрь плевральной полости, а не к ребру. В момент прокола плевры постоянно под давлением вводят раствор новокаина*. Момент прокола плевры определяют по падению сопротивления шприцу. Для отработки ощущения провала хирург должен всегда использовать шприцы одной емкости (10 мл) и одинаковой толщины иглы. Возврат поршня покажет, достигла ли игла полости плевры. Если получена кровь, можно начинать ее эвакуацию. Содержимое первого шприца, в котором кровь смешивается с раствором новокаина*, сливают отдельно. Затем всю извлекаемую кровь собирают в сухой чистый лоток. Появление в этой крови спустя несколько минут сгустка свидетельствует о продолжающемся кровотечении.Если кровь не сворачивается, значит, кровотечение прекратилось. В первом случае пункцию целесообразно прекратить и в зависимости от оснащенности госпиталя переходить к видеоторакоскопии или торакотомии. Во втором случае наиболее приемлемой сегодня манипуляцией представляется видеоторакоскопия. При отсутствии возможности видеоторакоскопии следует удалить кровь полностью, ввести в полость плевры 10-20 мл физиологического раствора или новокаина* и набрать его обратно. Чистый раствор свидетельствует о полном удалении крови, что обязательно должно быть подтверждено рентгенологическим исследованием. ТРАВМА ГРУДИ 195 Иногда эксфузия крови прекращается после эвакуации нескольких шприцев. Тогда следует шприц промыть, наполнить чистым раствором, начать вводить вновь и, не вводя весь объем, обратным потягиванием поршня попытаться «размыть препятствие». При введении жидкости допускается некоторое смещение иглы вглубь, в стороны (5-7 мм). Иногда после этого в растворе появляются крош-ковидные мелкие хлопья сгустка, тонкие столбики (в соответствии с просветом иглы), которые свидетельствуют о свернувшемся гемотораксе. С помощью УЗИ или рентгенограммы подтверждают предположение, что станет дополнительным аргументом в пользу торакоскопии. Пункция перикарда Эта манипуляция и сегодня является не только диагностической, но и лечебной процедурой, поскольку показания к ней возникают при скоплении в перикарде крови или жидкости при клинической картине развивающейся тампонады сердца. Ее выполняют путем пункции переднего горизонтального синуса через одну из точек (по Марфану, Пирогову-Делорму, Куршманну или Ларрею). Наиболее безопасным подходом представляется пункция через точку Ларрея (рис. 78-6). ! , Для выполнения пункции пери-
Пункцию осуществляют в точке соединения мечевидного отростка с хрящами левой реберной дуги. Иглу направляют вверх и назад под углом 45°. Так же как и при плевральной пункции, в момент продвижения иглы продолжают введение новокаина*. Проникновение в полость перикарда определяют по изменению сопротивления шприцу. Потягивание поршня шприца назад подтверждает положение иглы. После эвакуации крови из полости перикарда состояние гемодинамики обычно улучшается. Этот момент следует использовать для введения в наркоз и интубации трахеи.
Поиск по сайту: |
 карда целесообразно положение больного полусидя, лучше на операционном столе. Головной конец операционного стола поднимают до 30-45°. Обычно используют местную анестезию. Однако если пункцию выполняют по поводу гемопери-карда в остром периоде, анестезиологическая бригада выполняет все манипуляции по подготовке к нар--| козу (катетеризацию вен, дыхание кислородом через маску, введение наркологических анальгетиков).
карда целесообразно положение больного полусидя, лучше на операционном столе. Головной конец операционного стола поднимают до 30-45°. Обычно используют местную анестезию. Однако если пункцию выполняют по поводу гемопери-карда в остром периоде, анестезиологическая бригада выполняет все манипуляции по подготовке к нар--| козу (катетеризацию вен, дыхание кислородом через маску, введение наркологических анальгетиков).