|
|
|
Архитектура Астрономия Аудит Биология Ботаника Бухгалтерский учёт Войное дело Генетика География Геология Дизайн Искусство История Кино Кулинария Культура Литература Математика Медицина Металлургия Мифология Музыка Психология Религия Спорт Строительство Техника Транспорт Туризм Усадьба Физика Фотография Химия Экология Электричество Электроника Энергетика |
Источники легочного кровотечения
Раньше у пульмонологов не было сомнений в ведущей роли легочного артериального русла в патогенезе кровотечения из нижних дыхательных путей. Именно поэтому торакальные хирурги прибегали к перевязке легочной артерии, когда нельзя было выполнить радикальное вмешательство. Первое впечатление было благоприятным, но частые рецидивы геморрагии заставили учитывать возможность повреждения других сосудистых структур, например бронхиальных артерий. Достоверные ангиографические данные показали, что в большинстве наблюдений именно системные артерии легкого обусловливают возникновение и кровохарканья, и массивного, порой смертельного, кровотечения при острых и хронических бактериальных деструкциях легкого, бронхоэктатической болезни, кистозной дис-плазии и др. П4 ГРУДНАЯ ХИРУРГИЯ Однако при гангрене легкого в результате полного разрушения бронхолегочных структур источником массивного кровотечения, как правило, оказываются ветви легочной артерии и притоки легочных вен. При раке легкого могут кровоточить и сосуды малого круга, и системные артерии. Понятие «системное кровообращение легких» включает прежде всего бронхиальные сосуды, а также артерии грудной стенки, средостения, брюшной полости и других органов, несущие к легким артериальную кровь. Эти сосуды отходят от аорты и являются нутритивными для бронхолегочных структур. Они кровоснаб-жают бронхи, висцеральную плевру, стенки легочных сосудов, интерстициальную ткань, пищевод, бронхопульмональные и медиастинальные лимфатические узлы, нервные структуры, коллагеновую ткань альвеол и др. Бронхиальные артерии отходят от грудной аорты на уровне IV-VI грудных позвонков, однако расположение их устьев может варьировать. К.И. Суслов (1895) на основании изучения 113 трупов людей описал 18 вариантов отхождения бронхиальных артерий. Анализируя полученные данные, автор делает вывод о функциональной значимости бронхиальной сосудистой системы, отмечая, что в уменьшении количества бронхиальных артерий лежит разгадка частоты легочных заболеваний, «ибо легкое, получая меньше артериальной живой крови... менее способно бороться с различными внешними вредностями». Количество и типы отхождения бронхиальных артерий могут быть самыми разнообразными. Описано различное количество бронхиальных артерий. Наиболее часто оно равно трем: две артерии кровоснабжают левое легкое, одна — правое. Помимо аорты и межреберных сосудов, известны дополнительные источники бронхиальных артерий: подключичная, внутренняя грудная и позвоночная артерии, чревный ствол, нижнегрудной и поддиафрагмальный сегменты аорты. Добавочные артерии для кровоснабжения бронхолегочных структур могут отходить от перикардиаль-ных и диафрагмальных сосудов. Расположение основных стволов бронхиальных артерий на главных бронхах более постоянно. Сосуды правого легкого локализованы в перибронхиальной клетчатке передней поверхности правого главного бронха; артерии, идущие к левому легкому, — на верхнезадней поверхности левого бронха. Дальнейший ход бронхиальных артерий соответствует делению бронхов до терминальных бронхиол. Диаметр бронхиальных артерий в норме варьирует от 0,3 до 1,2 мм и значительно увеличивается при некоторых врожденных пороках сердца (комплексы Фалло) и воспалительных заболеваниях легких. Степень гиперплазии бронхиальных артерий и периферической гиперваскуляризации зависит от давности и активности воспалительного процесса. Бронхиальное сосудистое русло тесно взаимосвязано с малым кругом кровообращения на капиллярном и прекапиллярном уровне. Значительной степени развития прекапиллярные связи между легочной и бронхиальной системами кровообращения достигают при нагноительных заболеваниях легких, врожденных пороках сердца, тромбоэмболии легочных артерий. Анастомозы между ветвями бронхиальных и легочных артерий существенно влияют на гемодинамику малого круга, а их повреждение патологическим процессом обусловливает развитие легочного кровотечения. ЭПИДЕМИОЛОГИЯ Легочные кровотечения чаще наблюдают у мужчин (70%) в возрасте от 30 до 60 лет. Частота этого патологического состояния зависит от уровня диагностики разнообразных легочных заболеваний, своевременности и адекватности их лечения: чем больше запущенных форм поражения легких, тем выше опасность развития кровотечения из нижних дыхательных путей. ЛЕГОЧНОЕ КРОВОТЕЧЕНИЕ 115 ПРОФИЛАКТИКА Предотвратить возникновение легочного кровотечения можно путем своевременного и адекватного лечения заболеваний, которые чреваты его возникновением: гнойных поражений легких, злокачественных новообразований, туберкулеза. КЛАССИФИКАЦИЯ Основой классификации легочных кровотечений является показатель, преимущественно определяющий прогноз. С этой точки зрения целесообразно оценивать объем кровопотери за единицу времени. Но и с учетом временнбго фактора трактовка легочного геморрагического синдрома весьма разнообразна. • Степень I (кровохарканье): О-1Б- 50-200 мл/сут; ♦ IB - 200-500 мл/сут. • Степень II (массивное кровотечение): ♦ ПА - 30-200 мл/ч; ♦ ПБ - 200-500 мл/ч. • Степень III (профузное кровотечение): ♦ ША — 100 мл и более одномоментно (сопровождается выраженными нару ♦ ШБ — острая обструкция трахеобронхиального дерева и асфиксия незави ДИАГНОСТИКА Клинические проявления легочного кровотечения, как и диагностическая и лечебная тактика, зависят от его интенсивности. При кровохарканье (степень I) состояние больного, как правило, не страдает. При массивном или профузном кровотечении кровь поступает полным ртом, пациент не успевает ее откашливать, быстро появляются признаки дыхательной недостаточности — вследствие аспирации геморрагической жидкости в бронхи здорового легкого развивается асфиксия. При степени I легочного кровотечения (кровохарканье) возможно рентгенологическое обследование (прежде всего КТ), которое позволяет установить причину кровотечения и определить объем поражения легких. После этого необходимо выполнить фибробронхоскопию. При массивном легочном кровотечении (степень II) необходимо использовать наиболее оперативные и максимально информативные методы диагностики с учетом того обстоятельства, что именно в первые часы летальность при геморрагическом синдроме наиболее высока. Именно поэтому первостепенное значение имеет эндоскопическое исследование. Топическая диагностика источника кровотечения (сегмента, доли, легкого) возможна только при неотложной трахеобронхоскопии.Сегментарную локализацию кровоточащего сосуда удается определить при легочном кровотечении I степени, долевую — при II (рис. 75-1), при III степени можно установить только сторону кровотечения. Абсолютных противопоказаний для выполнения трахеобронхоскопии нет. К относительным противопоказаниям можно отнести выраженные формы кифосколиоза, деформирующие процессы челюстно-лицевой области, терминальное состояние. При массивном кровотечении из нижних дыхательных путей необходимо ограничиться осмотром трахеи и главных бронхов и сразу приступать к лечебным манипуляциям. Точно установить источник кровотечения и его локализацию возможно только после проведения бронхиальной артериографш, реже ангиопульмонографии, при которых возможно контрастирование поврежденного сосуда (рис. 75-2-75-4).
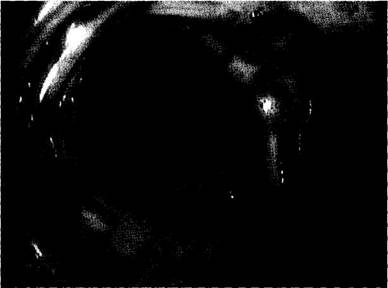
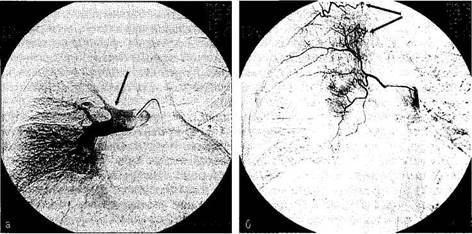
Рис. 75-1. Эндоскопическая картина легочного кровотечения (эндофотограмма): кровью заполнены нижне- и среднедолевой бронхи (ИБ степень). Катетеризацию бронхиальных артерий осуществляют пункцией бедренной артерии и ретроградным проведением катетера по методике Сельдингера в грудной отдел аорты. Поиск устьев бронхиальных артерий проводят на уровне IV-VI грудных позвонков, чаще в промежутке, отграниченном воздушным столбом левого главного бронха. Как правило, обнаружить устья правых бронхиальных артерий, расположенных на правой боковой стенке аорты, нетрудно. Сложнее проводить исследование левых бронхиальных артерий и общего бронхиального ствола, поскольку эти сосуды обычно отходят от передней стенки аорты и фиксация зонда в их устьях затруднена. Целесообразно иметь панель катетеров с различными углами изгиба и длиной дистального кончика. Это позволяет уменьшить количество неудачных исследований. Перед инъекцией контрастного вещества обязателен новокаиновый тест (10 мл 0,5% раствора прокаина) для предупреждения повреждения спинного мозга и уменьшения болевого синдрома при попадании катетера в межреберную артерию. Ангиографические признаки легочного кровотечения можно разделить на прямые и косвенные. К прямым симптомам относят экстравазацию контрастированной крови на высоте кровотечения (см. рис. 75-2) и тромбоз ветвей бронхиальной артерии в ближайшем постгеморрагическом периоде (см. рис. 75-3). Наиболее информативна среди косвенных симптомов легочного кровотечения периартериальная диффузия контрастного вещества. На ангиограммах она характеризуется потерей контуров сосуда, локальным избыточным пропитыванием периваскулярной и перибронхиальной клетчатки контрастным веществом. В отличие от экстравазации периартериальное пропитывание менее интенсивно и не имеет отчетливой границы с окружающими тканями. При ангиографии возможно установление причины кровотечения, т.е. первичного заболевания. К редким причинам легочных кровотечений относят аортоле-гочные свищи, обычно сопровождаемые массивными геморрагиями. Бронхоскопия и ангиография — ведущие методы топической диагностики легочного кровотечения,как правило, трансформирующиеся в лечебные гемостатические процедуры. ЛЕГОЧНОЕ КРОВОТЕЧЕНИЕ 117
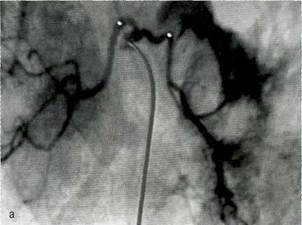
Рис. 75-2. Бронхиальная артериограмма при легочном кровотечении НБ степени. Причина кровотечения — хронический абсцесс правого легкого. Контрастирована правая бронхиальная артерия. В третьем сегменте видна экс-травазация контрастированной крови (указана стрелкой). Рис. 75-3. Бронхиальная артериограмма при легочном кровотечении IB степени. Причина кровотечения — острый абсцесс правого легкого. Контрастирована правая бронхиальная артерия. Определяется тромботическая окклюзия сегментарных ветвей нижней доли (указано стрелкой).
Рис. 75-4. Ангиограммы пациента с раком верхней доли правого легкого, осложненным кровотечением IB степени: а — селективная ангиопульмонограмма (видна экстравазальная компрессия долевой артерии — указана стрелкой); б — селективная бронхиальная артериограмма (перекалибровка и фрагментация периферических ветвей, «лужицы» контрастного вещества — указаны стрелками). ГРУДНАЯ ХИРУРГИЯ ЛЕЧЕНИЕ В 1976 г. во Франции на основании анкетного опроса пульмонологов было сделано заключение о состоянии проблемы. Установили, что массивное легочное кровотечение без лечения в большинстве наблюдений заканчивается смертью. Медикаментозное и парахирургическое лечение не предотвращает летального исхода у 56% больных. Хирургическое вмешательство по поводу продолжающегося кровотечения из нижних дыхательных путей снижает летальность до 19%. Сделан следующий вывод: «Тяжелое кровотечение — это вопрос смерти без лечения; смерти, несмотря на лечение; смерти, которой удалось избежать благодаря лечению...» Кровотечение любого происхождения, а тем более легочное, при котором к общим проявлениям кровопотери присоединяются специфичные ощущения (одышки, удушья, страха смерти), способные напугать больного, травмировать его психику. Именно поэтому, если позволяет время, необходимо успокоить пациента, убедить его не бояться откашливать мокроту для освобождения дыхательных путей. Возможности первой помощи при легочном кровотечении вне стационара ограниченны, поэтому больного необходимо как можно быстрее госпитализировать, придавая ему при транспортировке положение полусидя для лучшего откашливания крови. Медикаментозные методы лечения направлены прежде всего на уменьшение АД (управляемая гипотония) в целях создания условий для тромбирования кровоточащего сосуда (особенно бронхиальных артерий). В качестве фармакологических средств применяют нитропруссид натрия в дозе 0,25-5 мкгДкгхмин) внутривенно, азаметония бромид (пентамин») — 0,5-1,0 мл 5% раствора внутривенно, изосорбида динитрат (нитросорбид*) в дозе 0,01 г под язык. Если источником кровотечения оказывается легочная артерия, возможно использование 2,4% ами-нофиллина (эуфиллина*), который разводят в 10 мл 40% декстрозы и медленно вводят в вену. Консервативное лечение легочного кровотечения как самостоятельный метод сегодня потеряло свою актуальность. В настоящее время среди разнообразия лечебных манипуляций ведущую роль заняли парахирургические процедуры. Ухудшение состояния больных и неблагоприятный исход массивного легочного кровотечения обусловлены не столько кровопотерей, сколько дыхательной недостаточностью в результате аспирации крови в интактные отделы легких и развития асфиксии. Для профилактики и лечения дыхательной недостаточности используют различные приемы, направленные на дезобструкцию трахеобронхиального дерева и защиту здоровых отделов респираторной системы от поступления крови. При массивных геморрагиях целесообразно применять методы, позволяющие аспирировать кровь непосредственно из бронхов. В этих ситуациях оптимально выполнение экстренной трахеобронхоскопии. При продолжающемся легочном кровотечении трахеобронхоскопия позволяет локализовать (отграничить) зону кровоточащего сосуда эндоскопической окклюзией бронха, прекратить поступление крови в дыхательные пути и восстановить их проходимость.При степени I продолжающегося кровотечения и вне геморрагического эпизода трахеобронхоскопия позволяет санировать патологический очаг, деблокировать внутрилегочные гнойники с опорожнением их в дыхательные пути или изолировать патологический регион для предупреждения аспирационного инфицирования здоровых отделов трахеобронхиального дерева. Для эндоскопической окклюзии бронхов используют мелкопористый полиуретан (поролон), который калибруют с учетом возможных уровней окклюзии. Поролоновые окклюдеры формируют в виде цилиндров длиной от 0,5 до 2,5 см с поперечным сечением, превышающим таковое предполагаемого уровня окклю- ЛЕГОЧНОЕ КРОВОТЕЧЕНИЕ
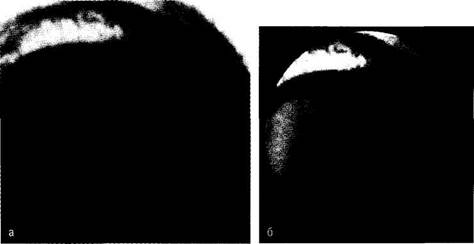
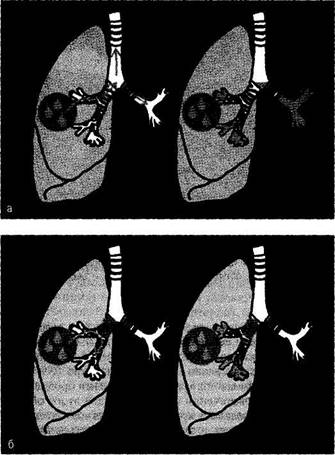
Рис. 75-5. Трахеобронхоскопия при массивном легочном кровотечении (эндофотограммы): а — в обоих главных бронхах кровь, обтурирующая их просвет; б — окклюдер в устье левого главного бронха. зии в 1,5-2 раза. Селективную окклюзию бронхов при легочном кровотечении степеней I—II на долевом и сегментарном уровнях выполняют под визуальным контролем фибробронхоскопа. При степени ПБ-IIIA, Б используют ригидный бронхоскоп с тубусом максимально большого диаметра (N9-N12). Визуальный контроль при этом ограничивается трахеей и главными бронхами, но при продолжающемся массивном кровотечении на первом этапе этого объема информации достаточно, главное — определить кровоточащее легкое. Затем тубус направляют навстречу поступающей крови в главный бронх, отсоединяют осветительную систему и вслепую через тубус щипцами, преодолевая сопротивление, вводят окклюдер. Ощущение провала и более легкое движение щипцов свидетельствует о внедрении поролона в бронх. К тубусу подсоединяют осветительную систему, проводят коррекцию положения окклюдера и санацию бронхиального дерева противоположной стороны (рис. 75-5). Эндоскопическая окклюзия бронха прекращает поступление крови в дыхательные пути, обеспечивает достаточную вентиляцию здоровых отделов тра-хеобронхиального дерева (рис. 75-6). Однако эта процедура не является методом окончательного гемостаза. Необходимы эндоваскулярная окклюзия кровоточащего сосуда (чаще бронхиальных артерий) либо выполнение трансторакального хирургического вмешательства. В конце 60-х и первой половине 70-х гг. были разработаны технические аспекты катетеризации бронхиальных артерий и их контрастирования, углубленно изучена ангиосемиотика заболеваний легких. Это позволило по-новому оценить значение нарушений регионарного бронхолегочного кровообращения и обосновать целесообразность применения методов лечебных эндоваскулярных вмешательств. Впервые их успешно выполнили во Франции). Remy, С. Voisin и С. Dupuis в 1974 г. В СССР независимо друг от друга эндоваскулярный гемостаз окклюзией бронхиальных артерий при легочном кровотечении в 1976 г. выполнили И.Х. Рабкин, М.И. Перельман и А.Л. Матевосов; Ю.Д. Волынский; В.И. Астафьев и Е.Г. Григорьев. Лечебно-диагностическая катетеризация бронхиальных артерий включает несколько последовательных этапов:
Рис. 75-6.Схема распространения крови при легочном кровотечении: а — источник кровотечения — верхнедолевой бронх правого легкого; б — после установки поролонового обтуратора в правый главный бронх. • пункцию и катетеризацию бедренной артерии; • продвижение зонда в грудной отдел аорты и поиск устьев бронхиальныхартерий; • рентгеноконтрастное исследование; • эндоваскулярный гемостаз. Окклюзию бронхиальных артерий производят нерассасывающимися эмболами. Одно из условий надежности эндоваскулярного гемостаза, особенно у больных с хроническими легочными нагноениями, осложненными массивным кровотечением из нижних дыхательных путей, — выключение всех бронхиальных артерий, принимающих участие в кровоснабжении патологической зоны (рис. 75-7). В противном случае риск рецидива кровотечения значительно возрастает. Нередко причиной рецидива кровотечения становятся аберрантные бронхиальные и небронхиальные артериальные коллекторы. Когда речь идет о системных небронхиальных источниках кровоснабжения легкого, которые могут быть причиной рецидива кровохарканья, имеют в виду прежде всего межреберные сосуды. Межреберные артерии необходимо окклюзировать, если на ангиограммах обнаружены безуслов- Уникальная КЛЕЕВАЯ композиция фибриногена, тромбина и коллагена для БЫСТРОЙ обработки тканей операционной раны
\\ л) Это ПРОСТОЕ и эффекТИЁЙШ рШШйе в СЛОЖНОЙ ситуации • Быстрый и надёжный окончательный гемостаз за 3-5 минут • Обеспечивает герметизацию, непроницаемую для жидкости и воздуха • Подвергается естественной биодеградации за 12-24 недель • Готов к применению, не требует никакой подготовки
www.tachocomb.ru www.nycomed.ru 000 «НикомедДистрибъюшн Сентэ»:ул. Шаболовн Т.: (495) ЭЗЗ 551 \, 502 1626, ф.: (495) 502 1625, www.r ТахоКомб Совершенная композиция ЛЕГОЧНОЕ КРОВОТЕЧЕНИЕ
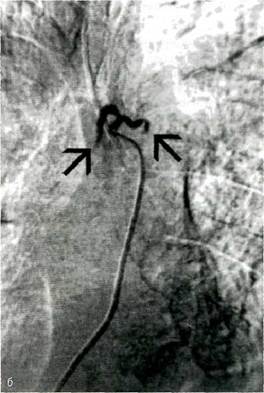
Рис. 75-7. Бронхиальные артериограм-мы: а — при легочном кровотечении степени ПБ (экстравазация в IV и V сегментах левого легкого); б — после эмболизации (видны культи бронхиальных артерий после их окклюзии, кровотечение остановлено). ные признаки их патологических изменений за счет внутрилегочного процесса либо установлено коллатеральное сообщение с кровоточащей бронхиальной артерией. Чаще такая ситуация возникает у больных хроническим абсцессом легкого, реже — при острой бактериальной деструкции и периферическом раке легкого, осложненном паракарциноматозной пневмонией. В зависимости от интенсивности легочного кровотечения следует придерживаться определенного лечебно-диагностического алгоритма (рис. 75-8). В качестве 122ГРУДНАЯ ХИРУРГИЯ
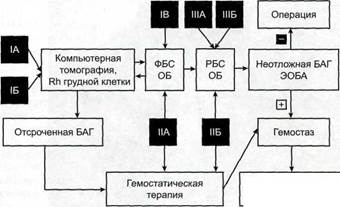
Рис.75-8. Алгоритм лечебных мероприятий в зависимости от степени легочного кровотечения. ФБС — фибробронхоскопия; ТБС — ригидная трахеобронхоскопия; ОБ — окклюзия бронха; ЭОБА — эндоваскулярная окклюзия бронхиальной артерии. основных мероприятий в алгоритм включены эндоскопическая окклюзия бронха (трахеобронхоскопия) и эндоваскулярная окклюзия бронхиальных артерий. При степени I легочного кровотечения следует применять селективную окклюзию сегментарных и субсегментарных бронхов с помощью фибробронхоскопа. При степени I в отделение эндоваскулярной хирургии направляют больных подгруппы В, а также пациентов подгрупп А и Б в случае рецидива геморрагии. При степенях IB и ПА легочного кровотечения после успешной эндоваскулярной окклюзии больных можно направлять в отделение пульмонологии или торакальной хирургии. При легочном кровотечении степеней ПБ и III целесообразно транспортировать больного в отделение эндоваскулярной хирургии (минуя прочие подразделения), где синхронно выполняют эндоскопическую окклюзию бронха и внутрисосу-дистые вмешательства. При профузных кровотечениях реанимацию начинают немедленно, у постели больного. Главная составляющая — интубация трахеи с постоянной аспирацией крови до выполнения ригидной трахеобронхоскопии с окклюзией главного или долевого бронха. Организация работы в специализированном учреждении предполагает возможность выполнения пациентам с массивными и профузными кровотечениями реанимационной трахеобронхоскопии на всех этапах оказания помощи. Эндоскопическая окклюзия бронха позволяет в 100% наблюдений добиться прекращения поступления крови в трахеобронхиальное дерево, т.е. осуществить важнейший этап профилактики попадания крови в контрлатеральное легкое и асфиксии. Эндоваскулярные методики эффективны лишь в 88% случаев, у 12% пациентов возможно возникновение ранних рецидивов легочного кровотечения. Больным с острыми бактериальными деструкциями легких, в том числе гангреной, необходимо проводить профилактическую эндоскопическую окклюзию бронхов, если предполагается плевроскопия с эндоскопической некросеквестрэк-томией, при которой реально возникновение массивного легочного кровотечения. Практическую значимость приведенного положения иллюстрирует одно из наблюдений. Больной К., 47 лет, поступил в областной центр хирургической инфекции через три недели от начала заболевания. Состояние тяжелое, обусловлено эндогенной интоксикацией, гнойно-резорбтивной лихорадкой, дыхательной недостаточностью. Пациент выделяет большое количество зловонной мокроты с примесью крови. Частота дыхательных движений в покое 28-30 в минуту. Грудная клетка асимметрична, правая половина отстает при дыхании. При перкус-
Поиск по сайту: |