|
|
|
Архитектура Астрономия Аудит Биология Ботаника Бухгалтерский учёт Войное дело Генетика География Геология Дизайн Искусство История Кино Кулинария Культура Литература Математика Медицина Металлургия Мифология Музыка Психология Религия Спорт Строительство Техника Транспорт Туризм Усадьба Физика Фотография Химия Экология Электричество Электроника Энергетика |
Радикальная мастэктомия
Радикальная мастэктомия — операция выбора в лечении местно-распростра-ненного рака молочной железы (стадии ПВ, IIIА) и некоторых случаев рака ранней стадии (I, ПА), которые не подходят для органосохраняющей операции вследствие большого размера опухоли, небольшого размера груди, мультифокальности поражения, медицинских противопоказаний к лучевой терапии (коллагенозы, предшествующая лучевая терапия). В некоторых случаях пациентки сознательно отказываются от органосохраняющих и реконструктивно-пластических операций и настаивают на мастэктомии из-за опасения перед возможным рецидивом. Радикальная мастэктомия по Холстеду. В настоящее время операцию проводят только при прорастании опухоли в большую грудную мышцу. При этом выполняют различные разрезы кожи в зависимости от локализации и размеров опухоли, требований к закрытию раневого дефекта. Кожные лоскуты отсепа-ровывают кверху до ключицы, медиально — до грудины, книзу — до верхней трети прямой мышцы живота, латерально — до широчайшей мышцы спины. Молочную железу, большую и малую грудные мышцы, а также жировую клетчатку подмышечно-подлопаточной области с лимфатическими узлами удаляют единым блоком. В последние годы хирурги допускают удаление не всей, а только части РАК МОЛОЧНОЙ ЖЕЛЕЗЫ большой грудной мышцы. Показания к операции Холстеда — прорастание опухоли в большую грудную мышцу, обширное метастатическое поражение лимфатических узлов подмышечной области или наличие неподвижного конгломерата метастатических узлов. Модифицированная радикальная мастэктомия по Нейти. Отличается тем, что во время операции сохраняют большую грудную мышцу, но удаляют малую для облегчения доступа к подключичным лимфатическим узлам (рис. 72-13). После отсепаровывания кожи молочную железу отсекают от большой грудной мышцы вместе с ее фасцией. Ассистент отводит крючком большую грудную мышцу, хирург
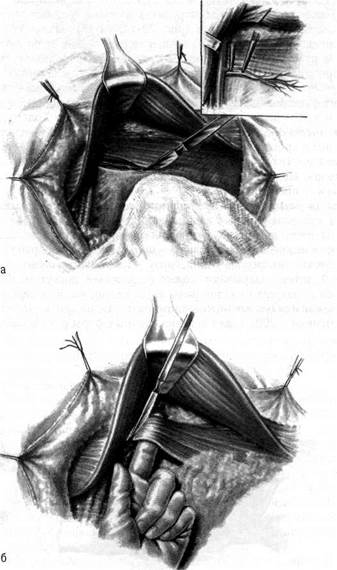
Рис. 72-13. Этапы радикальной мастэктомии по Пейти: а — выделение малой грудной мышцы (в рамке — перевязка латеральных и передних грудных сосудов); б — отсечение малой грудной мышцы от клювовидного отростка лопатки. 72 грудная хирургия отсекает малую грудную мышцу и удаляет клетчатку с лимфатическими узлами подключичной области. Сохранение большой грудной мышцы снижает инва-лидизацию больных, улучшает условия для последующего протезирования или реконструкции молочной железы. Операцию Пейти выполняют при местно-ра-спространенной узловой форме рака молочных желез, фиксации опухоли к малой грудной мышце или при технических трудностях во время удаления конгломерата подмышечных лимфатических узлов. Радикальная функционально-щадящая мастэктомия по Маддену. Операция предусматривает сохранение как большой, так и малой грудной мышцы. При этом выполняют подключично-подмышечную лимфаденэктомию (в полном объеме) и удаляют межмышечную клетчатку, несмотря на некоторые технические сложности: малая грудная мышца затрудняет доступ в подключичную область и удаление подключичной клетчатки (рис. 72-14, 72-15). Малая грудная мышца прикрывает подключичные сосуды, поэтому ее сохранение предотвращает послеоперационное рубцевание, вызывающее сужение просвета подключичной вены (основная причина постмастэктомических отеков руки). Данную операцию в настоящее время считают оптимальной при узловых формах рака молочной железы: она носит функционально-щадящий характер и не увеличивает частоту возникновения местных рецидивов по сравнению с операциями Холстеда и Пейти. Простая мастэктомия. Вмешательство выполняют при распространенном раке с распадом и кровотечением (санационная операция). Цель — исключительно улучшение качества жизни. В этом случае железу удаляют без фасции большой грудной мышцы. Подмышечную лимфодиссекцию не проводят, поскольку она повышает риск осложнений.
Радикальная расширенная модифицированная мастэктомия. Операция предполагает удаление вместе с железой прилежащей к ней кожи с подкожной клетчаткой на расстоянии 5 см от макроскопических краев железы (границы: сверху — второе межреберье, медиально — противоположный край грудины, лате-рально — задняя подмышечная линия, снизу — на 5 см ниже субмаммарной складки). Тканевой дефект закрывают кожно-подкожным лоскутом, формируемым путем продления разреза из углов раны вниз и кнаружи, или перемещенным на сосудистой ножке или без нее нижнеабдоминальным лоскутом. Данную операцию широко применяют с 2001 г. для лечения отечных форм рака молочной железы,
РАК МОЛОЧНОЙ ЖЕЛЕЗЫ
Рис. 72-15. Вид послеоперационного рубца после радикальной мастэктомии по Маддену. больших опухолей с изъязвлением и рожеподобного рака, т.е. при вероятности продолжения роста новообразования после выполнения традиционных мастэктомии по Холстеду, Пейти, Маддену (рис. 72-16, 72-17). Огромный дефект после радикальной расширенной модифицированной мастэктомии закрывают кожно-мышечным лоскутом спины, перемещенным на сосудистой ножке, или так называемым TRAM-лоскутом (рис. 72-18). Суть данного метода — перемещение поперечного нижнего кожно-подкожно-мышечного лоскута передней брюшной стенки на прямой мышце живота (TRAM-лоскут — Transverse Rectus Abdominis Myocutaneous flap). Для улучшения кровоснабжения и предупреждения возможных краевых некрозов лоскута, перемещенного на одной питающей ножке, рекомендуют наложение дополнительных анастомозов между сосудами лоскута и подмышечными сосудами. Возможно использование и свободного TRAM-лоскута с формированием микрососудистых анастомозов между эпигастральными артерией и веной и подлопаточными (реже внутренними мам-марными) сосудами.
Поиск по сайту: |