|
|
|
Архитектура Астрономия Аудит Биология Ботаника Бухгалтерский учёт Войное дело Генетика География Геология Дизайн Искусство История Кино Кулинария Культура Литература Математика Медицина Металлургия Мифология Музыка Психология Религия Спорт Строительство Техника Транспорт Туризм Усадьба Физика Фотография Химия Экология Электричество Электроника Энергетика |
ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ (основного заболевания)
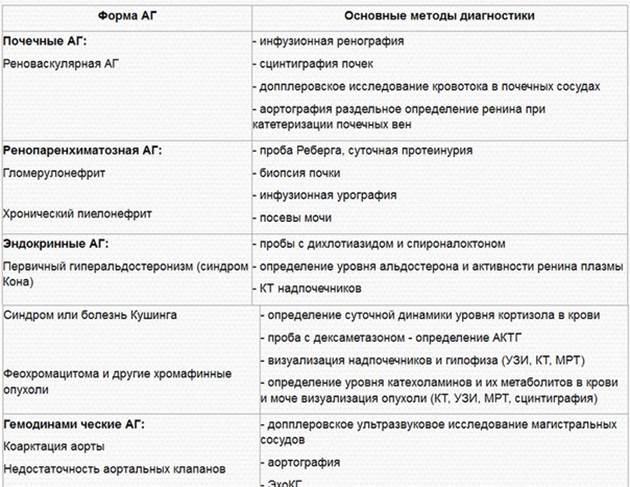
IГипертонии почечного генеза а) При хроническом диффузном гломерулонефрите; в анамнезе часто указание на почечную патологию, с самого начала есть хоть минимальные изменения со стороны мочи - небольшая гемаурия, протеинурия, цилиндрурия. При ГБ такие изменения бывают только в далеко зашедших стадиях. АД стабильное, может не быть особенно высоким, кризы редки. Помогает биопсия почек. б) При хроническом пиелонефрите: заболевание бактериальной природы, есть признаки инфекции. Дизурические расстройства. В анамнезе - указание на острое воспаление с ознобами, лихорадкой, болями в пояснице, иногда почечная колика. При пиелонефрите страдает концентрационная функция почек (но только при 2-х стороннем поражении), возникает ранняя жажда и полиурия. Нередко положителен с-м поколачивания по пояснице. В анализе мочи лейкоцитурия, небольшая или умеренная протеинурия. Проба Нечипоренко - количество лейкоцитов в 1 мл мочи; в норме - до 4ООО. Определенное значение имеет посев мочи - выявляется большое количество колоний. Может иметь место бактериурия. Мочу необходимо сеять неоднократно, т.к. вне обострения количество колоний может быть небольшим, но они постоянны (признак постоянства колоний). При постановке пробы Зимницкого: гипо и изостенурия. Иногда при выявлении бактериурии прибегают к провокационным тестам: пирогенакловому или к пробе с преднизолоном в/в, далее проводят пробу Нечипоренко. При пиелонефрите имеется скрытая лейкоцитурия. Пиелонефрит, даже 2-х сторонний, всегда несимметричен, что выявляется при радиоизотопной ренографии (определяется раздельная функция почек). Основной метод диагностики - экскреторная урография, при этом определяется деформация чашечно-лоханочного аппарата, а не только нарушение функции. в) Поликистозная почка также может быть причиной повышения АД. Это врожденное заболевание, поэтому нередко указание на семейный характер патологии. Поликистоз часто протекает с увеличением размеров почек, которые при этом четко пальпируются, рано нарушается концентрационная функция почек, ранняя жажда и полиурия. Помогает метод экскреторной урографии. Вазоренальная гипертония. Связана с поражением почечных артерий, сужением их просвета. Причины: у мужчин часто как возрастной атеросклеротический процесс, у женщин чаще по типу фиброзно-мышечной дисплазии - своеобразного изолированного поражения почечных артерий неясной этиологии. Часто возникает у молодых женщин после беременности. Иногда причиной являются тромбоз или тромбоэмболия почечных артерий (после оперативных вмешательств, при атеросклерозе). Патогенез: В результате сужения процесса сосудов происходят изменения почек, снижается микроциркуляция, происходит активация ренин-ангиотензиновой системы, вторично включается альдостероновый механизм. Признаки: быстро прогрессирующая высокая стабильная гипертония, нередко со злокачественным течением (высокая активность ренина): сосудистый шум над проекцией почечной артерии: на передней брюшной стенке чуть выше пупка, в поясничной области. Шум выслушивается лучше натощак. Дополнительные методы исследования: Функция ишемизированной почки страдает, другая почка компенсаторно увеличивается в размерах. Поэтому информативным методом раздельного исследования почек является радиоизотопная ренография, на которой сосудистая часть сегмента снижена, кривая растянута + асимметрия. Экскреторная урография - контрастное вещество в ишемизированную почку поступает медленнее (замедление в первые минуты исследования) и медленнее выводится (в последние минуты задержки контрастного вещества). Описывается как запаздывание поступления и гиперконцентрация в поздние сроки - то есть имеет место асинхронизм контрастирования - признак асимметрии. При сканировании больная почка вследствие сморщивания уменьшена в размерах и плохо вырисовывается, здоровая почка компенсаторно увеличена. Аортография - самый информативный метод, но, к сожалени., небезопасный, поэтому используется последним. Пластика сосуда приводит к полному излечению. Но важна ранняя операция, до наступления необратимых изменений в почке. Необходимо также помнить, что бывает функциональный стеноз. Нефроптоз возникает вследствие патологической подвижности почки. Патогенез гипертензии складывается из 3-х моментов: натяжение и сужение почечной артерии ---> ишемия почки ---> спазм сосудов ---> гипертония; нарушение оттока мочи по натчнутому, иногда перекрученному, с изгибами мочеточнику, присоединение инфекции ---> пиелонефрит, раздражение симпатического нерва в сосудистой ножке ---> спазм. Признаки: чаще в молодом возрасте, гипертензия с кризами, сильными головными болями, выраженными вегетативными нарушениями, но в целом гипертензия лабильная; в положении лежа АД уменьшается. Для диагностики в основном используют аортографию и экскреторную урографию. Лечение хирургическое: фиксация почки. Из других гипертензий почечного генеза: при амилоидозе, гипернефроне, диабетическом гломерулосклерозе.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Большинство исследователей придерживаются известной формулы: эссенциальная гипертония (ЭГ) это заболевание - результат взаимодействия наследственных факторов, предрасполагающих к гипертензивным реакциям, и различных внешних воздействий, реализующих такую возможность. · у 81% больных родственники имели повышение АД. Наследственные факторы, предрасполагающие к развитию ЭГ, могут иметь отношение к сфере центральной регуляции уровня АД / «стрессорные гены» /. · Из клинической практики известна форма ЭГ, которая с точки зрения Г.Ф. Ланга, есть следствие психического перенапряжения, воздействия на его психическую сферу эмоций отрицательного характера, психической травматизации. · Наследственно обусловленные избыточная чувствительность к поваренной соли и повышенный солевой аппетит. · Метаболические отклонения, вызванные наследственными и приобретёнными факторами. Ожирение - рассматривается как один из ведущих факторов становления ГБ среди жителей экономически развитых стран. · ЭГ относится к числу наиболее распространённых заболеваний сердечно-сосудистой системы: она составляет 95% всех случаев АГ. Вторичными принято считать АГ, возникающие в результате первичного поражения различных органов. По данным эпидемиологических исследований, проведённых в разных странах, они составляют 5-6% среди больных, страдающих АГ. Как известно, уровень артериальное давление определяется соотношением сердечного выброса крови и периферического сосудистого сопротивления. Развитие артериальной гипертензии может быть следствием:
В нормальных условиях рост минутного объема сочетается со снижением периферического сопротивления, в результате чего артериальное давление не повышается. Таким образом, регуляция артериальное давление определяется оптимальным соотношением прессорной и депрессорной систем организма. К прессорной системе относят:
Депрессорная система включает:
При гипертонической болезни имеется рассогласование прессорной и депрессорной систем в виде различных сочетаний повышения активности прессорной и снижения активности депрессорной систем. По не вполне ясным причинам у больных ГБ повышается прессорная активность гипоталамо-гипофизарной зоны, что ведет к гиперпродукции катехоламинов (повышенная активность САС), о чем свидетельствует повышение суточной экскреции с мочой норадреналина, что еще в большей степени возрастает в условиях физического и эмоционального стресса. Результатом активации САС являются следующие изменения, обусловливающие рост артериальное давление:
Существенное место среди прессорных факторов занимает активация РАС. Повышенное содержание AT II в плазме крови вызывает длительный спазм гладкой мускулатуры периферических артериол и резкое повышение ОПС. AT II оказывает влияние и на другие прессорные системы: 1) вызывая жажду, он ведет к повышенной выработке вазопрессина, обусловливающего спазм сосудов и задержку жидкости в организме; 2) активирует выработку альдостерона — гормона коры надпочечников, обусловливающего задержку в организме натрия и воды (увеличение массы циркулирующей крови). Длительному спазму артериол способствует повышенное содержание ионов Са++ в цитозоле гладкомышечных волокон, что связано с наследственно обусловленными особенностями транспорта ионов через полупроницаемые мембраны. Повышение активности прессорных факторов сочетается с ослаблением депрессорных влияний с дуги аорты и синокаротидной зоны, уменьшением выработки кининов, недостаточной активацией выработки предсердного натрийуретического и эндотелийзависимого релаксирующего факторов, уменьшением выделения простагландинов, обладающих депрессорным влиянием (Е2, D, А) и простациклина Ь, уменьшением выработки ингибитора ренина — фосфолипидного пептида. В зависимости от преобладания того или иного звена патогенеза выделяют гиперадренергическую и натрий (объем)зависимые формы ГБ. В последнее время выделяют кальцийзависимую форму болезни.
ПЛАН ЛЕЧЕНИЯ И ЕГО ОБОСНОВАНИЕ
Достижение снижения АД – менее 130/80 мм рт.ст., устранение риска возможных осложнении.
Диета №10 с ограничением поваренной соли до г и воды (жидкости). модификация диеты (повышенное потребление овощей, фруктов, морепродуктов, ограничение животных жиров).
Увеличение физической активности.
Средства лекарственной терапии: 27.08.14 Rp.: T. Bisoprololi 0, 125 T. Aspirini 0, 125 D.t.d № 30 in tab. S. Внутрь по 1 таб. 1 раз/сутки (утро).
Rp.: T. Amprilani 0, 025 D.t.d № 30 in tab. S. Внутрь по 1 таб. 1 раз/сутки (вечер).
Rp.: Pulv. Ampisidi 1,5 Aq. Destillati 10 ml M. D.t.d № 6 S. Внутримышечно 2 раза/сутки (утро,вечер)
Rp.: Sol. KCl 4%-30ml Sol. NaCl 0,9%-100ml D.t.d № 5 S. В/в капельно 1 раз/сутки.
Для лечения ГБ, ХСН. Диуретики: Индапамид 2,5 мг в сутки, Гидрохлортиазид 12,5 – 50 мг в сутки мг.
Поиск по сайту: |