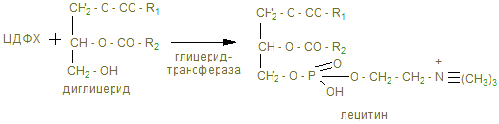|
|
|
Архитектура Астрономия Аудит Биология Ботаника Бухгалтерский учёт Войное дело Генетика География Геология Дизайн Искусство История Кино Кулинария Культура Литература Математика Медицина Металлургия Мифология Музыка Психология Религия Спорт Строительство Техника Транспорт Туризм Усадьба Физика Фотография Химия Экология Электричество Электроника Энергетика |
Химия стеринов и стеридов
Стериды –это сложные эфиры циклических спиртов стеринов и высших жирных кислот. Стерины -циклические спирты, производные циклопентанопергидрофенантрена.
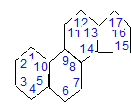
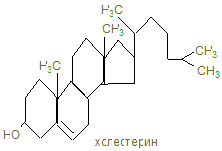
К группе стеринов относятся: 1. холестерин; 2. провитаминв D; 3. гормона кора надпочечников; 4. половые гормоны; 5. желчные кислоты. Стерин:
Стерид:
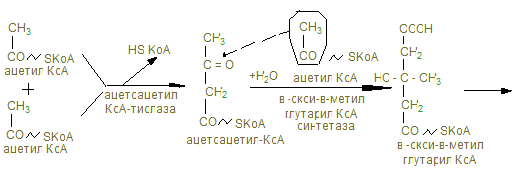
4. Из продуктов гидролиза образуются смешанные мицеллы, где с помощью солей желчных кислот образуется полярная оболочка, а гидрофобные хвосты погружаются во внутрь мицеллы и в таком виде всасываются вместе жирорастворимыми витаминами (А, D, E и К) в клетки слизистой оболочки тонкого кишечника. 5. В клетках слизистой оболочки кишечника кроме ресинтеза жиров моноглицеридным путем (см. прошлое занятие), под действием ацилхолестерол-ацилтрансферазы (АХАТ) синтезируются и эфиры холестерина, которые с жирами, витаминами и фосфолипидами образуют хиломикроны и липопротеины очень низкой плотности (ЛОНП), они покрываются белковой оболочкой (В-48), синтезированной на шероховатом эндоплазматической ретикулуме и в таком виде поступают в кровь. 6. При дефекте апобелков (В-48 – в кишечнике, В-100 – в печени) переферических апобелков С-II (активирующих липопротеинлипазу, расщепляющую триглицериды липопротеинов), Е – (контактирующий с рецепторами липопротеинов) ведет к гипертриглицеролемии (содержание триглицеридов в крови повышена, при норме =165 мг/дл) и накоплению капелек жира в клетках кишечника или жировому перерождению печени. 7. Липопротеины, потерявшие основную часть жира, обогащенные холестерином, отдают свои периферические белки снова на липопротеины высокой плотности (ЛВП), откуда они их получили при своем созревании и превращаются в липопротеины низкой плотности (ЛНП), в которых содержание холестерина »50%, а остальное - триглицериды (ТГ), фосфолипиды (ФЛ) и белковая оболочка – В-100. 8. Апопротеин В-100 взаимодействует с рецепторами ЛПНП и холестерин попадает в клетки, где может быть использован при образовании мембран (особенно миелиновых оболочек нервов) для синтеза желчных кислот 0,5-0,7 г в сутки (в гепатоцитах), стероидных гормонов ( »40 мг), витамина D3 (~10 мг). 9. Рецепторы ЛНП, сложные белки, синтезируются в ЭР и аппарате Гольджи, эксионируются на поверхности клетки в ямках, окаймленных белком клатрином. В образовавшую эндосому Н+ - АТФ-азой заканчиваются протоны, понижается рН и рецепторы отделяются от ЛНП, ЛНП попадают в лизосомы, где гидролизуется все, кроме холестерина. 10. В печень поступает холестерин пищевой (экзогенный), но кроме этого при его недостаточности, синтезируется эндогенный ~ 1г в сутки. Биосинтез холестерина
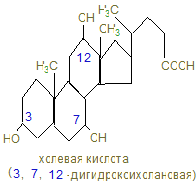
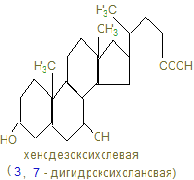
Регуляторным ферментом является ГМГ – редуктаза, которая активируется инсулином (дефосфорилированием) и ингибируется глюкагоном и адреналином, которые ведут к фосфорилированию редуктазы. Кроме того избыточное количество экзогенного холестерина ингибирует синтез эндогенного холестерина. 11. В печени холестерин под действием гидроксилаз вводятся дополнительно атомы кислорода в циклопентанпергидрофенантреновое ядро в положении 7, (хенодозоксихолевая кислота) и 12 (холевая кислота). Желчные кислоты участвуют в переваривании липидов, способствуя: 1. Эмульгированию жира; 2. Активированию липазы поджелудочного сока; 3. Всасыванию жирных кислот.
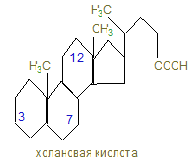
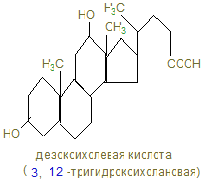
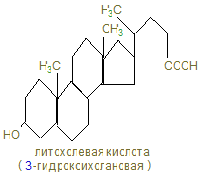
Желчные кислоты – это производные холановой кислоты.
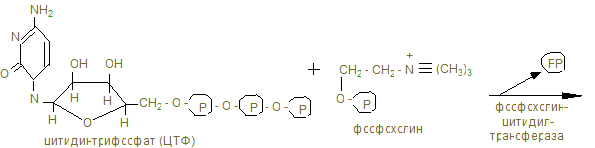
Конъюганты этих первичных желчных кислот с глицином и таурином дают соответствующие соли – отличные детергенты, помогающие с выделяющейся желчью эмульгированию жиров в дуоденуме. 12. Около 95% желчных кислот, попавших в кишечник, возвращается в печень через воротную вену, которые снова, по мере поступления жиров в 12-перстную кишку секретируются вместе с желчью: за сутки 2-4 г их повторно используются 6-8 раз. Этот путь называют энтерогепатической циркуляцией. Часть желчных (первичных) кислот в кишечнике под действием бактерий превращается во вторичные – дезоксихолевую и митохолевую. С фекалиями ежедневно выносятся желчные кислоты (0,5 - 0,7г) и холестерин из желчи (0,5 - 0,7г). 13. Регуляторный фермент синтеза желчных кислот (7-α-гидроксилаза) регулируется холестерином, который индуцирует транскрипцию фермента; также действуют и тироидные гормоны, а эстрогены репрессируют синтез желчных кислот. 14. Холестерин, желчные кислоты, фосфатиды, желчные пигменты должны находиться в определенной пропорции, при нарушении которой холестерин начинает осаждаться, пропитывается билирубином, солями Са и образует камни. У большинства больных желчно-каменной болезнью активность ГМГ – редуктазы повышена, а 7-гидроксилазы понижена, что приводит к увеличению холестерина и уменьшению количества желчных кислот. Хенодезоксихолевая кислота может растворять камни, но процесс долог. 15. Концентрация холестерола в крови не должна превышать 5,2 ммоль/л, однако, кроме гиперхолестиролемии большое значение в патологии обмена холестерина имеет соотношение ЛНП/ЛВП, т.к. ЛВП в противоположность ЛНП, являющихся донорами холестерина, собирают холестерин от других липопротеинов и периферических тканей, являются акцепторами холестерина и переносчиками его в печень. Эту роль выполняет фермент лецитинхолестеролацилтрансфераза, (ЛХАТ) и апобелок А-I, активирующий фермент. Эти белки находятся на поверхности ЛВП и эстерефицируют – ОН холестерина, переведя его в эфиры, которые гидрофобны и погружаются вовнутрь ядра ЛВП, освобождая поверхность для новых молекул холестерина. Таким образом, ЛВП оказывают антиатерогенное действие на организм, а атерогенные факторы – ЛНП и ЛОНП. 16. ЛНП захватываются макрофагами, которые расщепляют липиды, кроме холестерола, а при большом их содержании, холестерол может откладываться в коже, сухожилиях и в стенках артерии, образуя атеросклеротические бляшки. 17. Атеросклероз – полигенная болезнь, результат многих пичин: гиперхолестеролемией, мутации в гене в ЛНП – рецепторе, белке В-100, и других липопротеинов, увеличение коэффициента атерогенности (ЛНП/ЛВП)>3, модификаций ЛПНП под действием токсичных форм кислорода. Наиболее частые осложнения атеросклероза – ИБС, которая может привести к инфаркту. 18. Лечение гиперхолестеролемии направлены на снижение содержания холестерина в крови: диетотерапия, лечебная физкультура, лекарственная терапия. 19. Статины ингибируют синтез холестерина; витамин Е тормозит ПОЛ; ω-3 жирные кислоты синтезируют простациклин, тормозящий агрегацию тромбоцитов; никотиновая кислота повышает уровень ЛВП; фибраты активируют липопротеинлипазу; тироксин стимулирует синтез желчных кислот из холестерина; небольшие дозы этанола увеличивают синтез ЛВП. 20. Обратите внимание на синтез лецитина, как представителя фосфатидов – компонентов мембран. ЦТФ – активатор аминоспиртов, наподобие УТФ – активатора глюкозы в биосинтезе гликогена. Биосинтез лецитина · Активация холина с образованием фосфохолина
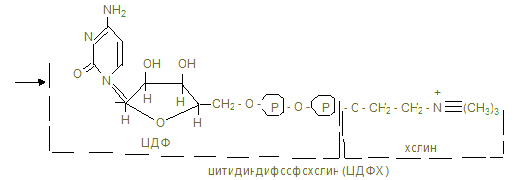
· Дальнейшая активация с образованием ЦДФХолина
· Взаимодействие «активного» холина (ЦДФХ) и диглицерида с образованием лецитина
21. Так как фосфолипиды участвуют в образовании липопротеинов, нарушение их синтеза ведет к жировому гепатозу, респираторному дистресс – синдрому, накоплению гликолипидов при понижении активности ферментов расщепления гликолипидов. Лабораторная работа Определение содержания β-липопротеинов сыворотки крови турбидиметрическим методом Принцип метода. В присутствие СаСl2 и гепарина нарушается коллоидная устойчивость белков сыворотки крови. В связи с этим осаждают почти чистые β-липопротеиды. Интенсивность помутнения раствора, определяемая фотометрически, пропорциональна содержанию β-липопротеидов. Ход работы. В сухую пробирку наливают 0,2 мл сыворотки, добавляют 2 мл 0,025М раствора СаСl2. Содержимое пробирки перемешивают встряхиванием и измеряют светопоглощение (Е1) против воды при 60 нм (красный светофильтр) в кювете с толщиной слоя 0,05 см. Затем вновь переливают пробу в пробирку, добавляют 0,05 мл 1% гепарина перемешивают встряхиванием и точно через 5 минут измеряют светопоглощение (Е2). Расчет. Содержание β-липопротеинов: (Е2-Е1)·100у.е. Норма: у здоровых людей содержание β-липопротеинов натощак равно 35-55 у.е. Клинико-диагностическое значение. Увеличение содержания β-липопротеинов наиболее часто встречающееся в липограмме отклонение от нормы. Он наблюдается при атеросклерозе, механической желтухе, некоторых видах острого гепатита, диабете и других заболеваниях. Повышение уровня липопротеинов в крови тесно связано с гиперхолестеринемией, поскольку холестерин входит в состав главным образом β-липопротеинов. Определение уровня β-липопротеинов имеет значение не только при гиперликемических состояниях, но и как функциональная печеночная работа.
Поиск по сайту: |