 |
|
|
Архитектура Астрономия Аудит Биология Ботаника Бухгалтерский учёт Войное дело Генетика География Геология Дизайн Искусство История Кино Кулинария Культура Литература Математика Медицина Металлургия Мифология Музыка Психология Религия Спорт Строительство Техника Транспорт Туризм Усадьба Физика Фотография Химия Экология Электричество Электроника Энергетика |
Исследование других органов 6 страница
Следует помнить, что в отдельных случаях у больных с хроническим застоем крови в малом круге кровообращения могут выслушиваться сухие хрипы при полном отсутствии влажных. Сухие хрипы в этих случаях возникают в результате выраженного отека и набухания слизистой бронхов невоспалительного характера. Они могут указывать на наличие застоя крови в легких только в том случае, если в анамнезе отсутствуют указания на сопутствующие бронхиальную астму или хронический бронхит. Гидроторакс (транссудат в плевральной полости) нередко встречается у больных с бивентрикулярной ХСН. Обычно жидкость локализуется в правой плевральной полости, а количество транссудата не превышает 100–200 мл. При этом справа ниже угла лопатки и в аксиллярной области определяется небольшое притупление перкуторного звука и ослабление дыхания. Наблюдается также отклонение трахеи в сторону, противоположную скоплению транссудата. Побочные дыхательные шумы для гидроторакса не характерны. Следует помнить, что плевральный выпот может быть симптомом не только правожелудочковой, но и левожелудочковой недостаточности, поскольку отток плевральной жидкости происходит как в вены большого круга кровообращения, так и в систему малого круга. Исследование сердечно-сосудистой системы Результаты пальпации, перкуссии и аускультации сердца у больных с хронической СН прежде всего определяются характером основного заболевания, осложнившегося развитием сердечной декомпенсации. Тем не менее можно выделить некоторые общие, хотя и неспецифические, признаки, характерные для большинства больных ХСН. Пальпация и перкуссия сердца. Верхушечный толчок и левая граница относительной тупости сердца, как правило, смещены влево за счет расширения полости ЛЖ (рис. 2.16, а). При возникновении легочной артериальной гипертензии и вовлечении в патологический процесс правых отделов сердца пальпируются усиленный и разлитой сердечный толчок и эпигастральная пульсация, которые свидетельствуют о дилатации и гипертрофии ПЖ (рис. 2.16, б). В более редких случаях можно обнаружить смещение вправо правой границы относительной тупости и расширение абсолютной тупости сердца (рис. 2.16, в). Следует помнить, что иногда сердечный толчок может выявляться также при значительном увеличении ЛП, поскольку оно топографически располагается позади ПЖ и при своем расширении оттесняет ПЖ кпереди. В отличие от пульсации, обусловленной гипертрофией и дилатацией ПЖ (истинный сердечный толчок), пульсация, связанная с увеличением ЛП, определяется локально слева от грудины и не распространяется на эпигастральную область. Аускультация сердца. Тахикардия часто выявляется у больных с ХСН. Увеличение ЧСС способствует, как известно, поддержанию более высоких значений сердечного выброса, поскольку МО = УО х ЧСС. В то же время следует помнить, что тахикардия является весьма неблагоприятным фактором, ведущим к росту внутримиокардиального напряжения и величины постнагрузки на ЛЖ. Кроме того, при тахикардии происходит укорочение диастолической паузы, что неблагоприятно сказывается на диастолическом наполнении желудочков (см. главу 1).
При аускультации сердца у больных ХСН нередко выявляются разнообразные нарушения сердечного ритма и проводимости, в частности, фибрилляция предсердий и экстрасистолия. Сердечные аритмии не только усугубляют характерные для ХСН гемодинамические расстройства, но и существенно ухудшают прогноз больных с сердечной декомпенсацией. Диагностика нарушений сердечного ритма подробно описана в главе 3. При ХСН важно оценить и правильно интерпретировать изменения громкости основных тонов сердца и появление дополнительных тонов. Ослабление I и II тонов наблюдается у многих больных ХСН, обычно указывая на уменьшение скорости сокращения и расслабления дилатированного ЛЖ. Однако при высоком давлении в ЛА во II межреберье слева от грудины может определяться акцент II тона на ЛА (рис. 2.17, а). Если одновременно замедляется изгнание крови из ПЖ (например, при его гипертрофии и/или снижении сократимости), на ЛА, помимо акцента II тона, определяется его расщепление за счет более позднего возникновения пульмонального компонента II тона (рис. 2.17, б).
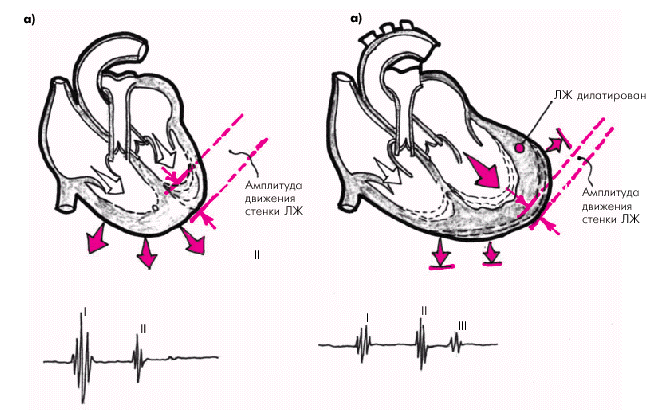
На верхушке сердца у больных ХСН с выраженной систолической дисфункцией и дилатированным желудочком нередко определяется дополнительный патологический III тон сердца и, соответственно, выслушивается трехчленный протодиастолический ритм галопа (рис. 2.18, б). Он возникает в конце фазы быстрого наполнения в результате гидравлического удара о стенку желудочка порции крови, перемещающейся под действием градиента давления из предсердия в желудочек. В норме при хорошем диастолическом тонусе сердечной мышцы и нормальном давлении в предсердии удар порции крови, поступающей из предсердия, как бы амортизируется нормально расслабляющимся миокардом желудочка (рис. 2.18, а). При любой объемной перегрузке желудочка, сопровождающейся его дилатацией, в том числе у больных ХСН, амплитуда и скорость диастолического расслабления падают и становятся существенно меньше объемной скорости кровотока из предсердия. Поэтому амортизации гидравлического удара крови о стенку дилатированного желудочка не происходит, и возникает III патологический тон сердца (рис. 2.18, б).
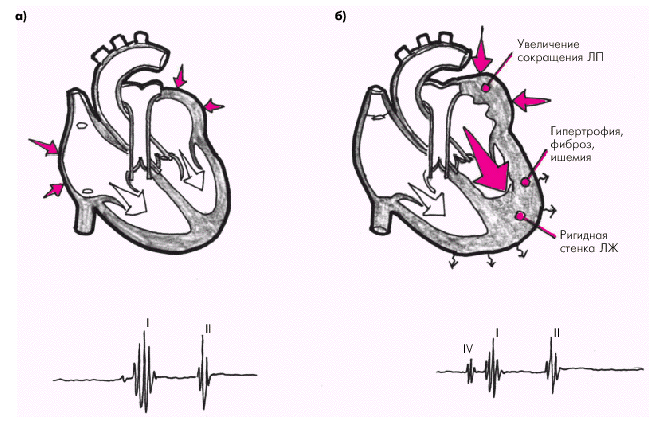
Левожелудочковый протодиастолический ритм галопа следует выслушивать на верхушке сердца, лучше в положении больного на левом боку. При поражении ПЖ, сопровождающемся его объемной перегрузкой и дилатацией, в том числе у больных ХСН, можно выслушать правожелудочковый протодиастолический ритм галопа Он лучше определяется над мечевидным отростком или в V межреберье у левого края грудины. Патологический IV тон и, соответственно, пресистолический ритм галопа обычно выявляется у больных с выраженной диастолической дисфункцией ЛЖ (“жесткий”, неподатливый желудочек) в момент усиленного сокращения ЛП (рис. 2.19). Поэтому любые причины, ведущие к увеличению жесткости стенки желудочка (гипертрофия, ишемия, фиброз и др.) и давления наполнения, в том числе у больных с систолической ХСН, могут вызвать появление патологического IV тона. Наоборот, при отсутствии сокращения предсердий (мерцательная аритмия) или разобщении сокращений предсердий и желудочков (АВ-блокада III степени) IV тон не выявляется. Следует все же помнить, что для больных с систолической ХСН и объемной перегрузкой желудочка наиболее характерно появление протодиастолического ритма галопа.
Артериальный пульс. Изменения артериального пульса у больных ХСН зависят от стадии сердечной декомпенсации, выраженности гемодинамических расстройств и наличия нарушений сердечного ритма и проводимости. В тяжелых случаях артериальный пульс частый (pulsus frequens), нередко аритмичный (pulsus irregularis), слабого наполнения и напряжения (pulsus parvus et tardus). Уменьшение величины артериального пульса и его наполнения, как правило, указывают на значительное снижение УО и скорости изгнания крови из ЛЖ. При наличии мерцательной аритмии или частой экстрасистолии у больных ХСН важно определить дефицит пульса (pulsus deficiens). Он представляет собой разность между числом сердечных сокращений и частотой артериального пульса. Дефицит пульса чаще выявляется при тахисистолической форме мерцательной аритмии (см. главу 3) в результате того, что часть сердечных сокращений возникает после очень короткой диастолической паузы, во время которой не происходит достаточного наполнения желудочков кровью. Эти сокращения сердца происходят как бы “впустую” и не сопровождаются изгнанием крови в артериальное русло большого круга кровообращения. Поэтому число пульсовых волн оказывается значительно меньшим, чем количество сердечных сокращений. Естественно, при уменьшении сердечного выброса дефицит пульса возрастает, свидетельствуя о значительном снижении функциональных возможностей сердца. Альтернирующий пульс (pulsus alternans) характеризуется регулярным чередованием пульсовых волн большой и малой амплитуды при правильном (чаще синусовом) ритме (рис. 2.20). Чаще всего альтернирующий пульс можно обнаружить у больных с тяжелой левожелудочковой миокардиальной недостаточностью, главным образом, у пациентов с АГ и ИБС. Альтернирующий пульс сочетается с таким же регулярным изменением величины ударного выброса и громкости тонов сердца. Причины альтернирующего пульса у больных ХСН до конца не выяснены. Полагают, что это связано с выраженной неоднородностью мышцы ЛЖ, некоторые участки которого, например, области ишемизированного “гибернирующего” миокарда (см. главу 5), отвечают механическим сокращением не на каждый приходящий к ним электрический импульс. Это может быть связано, например, с более продолжительным рефрактерным периодом кардиомиоцитов, расположенных в данной ишемизированной зоне, или с другими причинами. Кстати, в части случаев альтернирующий пульс сочетается с такой же регулярной альтернацией желудочковых комплексов QRS на ЭКГ (электрическая альтернация). Так или иначе, появление альтернирующего пульса у больных ХСН является весьма неблагоприятным признаком, указывающим на тяжесть гемодинамических расстройств. Артериальное давление. В тех случаях, когда у больного ХСН до появления симптомов сердечной декомпенсации отсутствовала артериальная гипертензия (АГ), уровень АД по мере прогрессирования СН нередко снижается. В тяжелых случаях систолическое АД (САД) достигает 90–100 мм рт. ст., а пульсовое АД — около 20 мм рт. ст., что связано с резким снижением сердечного выброса.
У больных АГ цифры АД могут быть повышены, но в терминальной стадии ХСН, как правило, имеется отчетливая тенденция к снижению давления. Исследование других органов Печень. При застое в венах большого круга кровообращения практически всегда наблюдается увеличение печени (застойная гепатомегалия). Печень при пальпации увеличена, край ее закруглен. Если застой в венах большого круга развивается достаточно быстро, печень может быть болезненной при пальпации. Со временем может развиваться так называемый кардиальный цирроз печени. Край печени тогда становится заостренным, а сама печень очень плотной. Асцит выявляется, как правило, в тяжелых случаях правожелудочковой и бивентрикулярной недостаточности, особенно при констриктивном перикардите или недостаточности трехстворчатого клапана. Его появление при систолической ХСН свидетельствует о наличии выраженной надпеченочной портальной гипертензии. Таким образом, симптоматика ХСН весьма многообразна и позволяет прежде всего составить представление о преимущественном поражении левых или правых отделов сердца и застое крови в соответствующем круге кровообращения. Однако следует помнить, что перечисленные ниже признаки лево- и правожелудочковой недостаточности не исчерпывают всей клинической картины хронической систолической СН. Такие признаки, как тахикардия, никтурия, быстрая мышечная утомляемость, тяжесть в нижних конечностях, сердечная кахексия и другие, не могут быть объяснены только гемодинамическими расстройствами в малом или большом круге кровобращения, поскольку в их генезе решающее значение имеет активация САС, РААС, системы цитокинов и т.п.
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
В нашей стране используются две клинические классификации хронической СН, которые существенно дополняют друг друга. Одна из них, созданная Н.Д. Стражеско и В.Х. Василенко при участии Г.Ф. Ланга и утвержденная на ХII Всесоюзном съезде терапевтов (1935 г.), основана на функционально-морфологических принципах оценки динамики клинических проявлений сердечной декомпенсации (табл. 2.1). Классификация приведена с современными дополнениями, рекомендованными Н.М. Мухарлямовым, Л.И. Ольбинской и др.
Таблица 2.1
Классификация хронической сердечной недостаточности, принятая на XII Всесоюзном съезде терапевтов в 1935 г. (с современными дополнениями)
Хотя классификация Н.Д. Стражеско и В.Х. Василенко удобна для характеристики бивентрикулярной (тотальной) хронической СН, она не может использоваться для оценки тяжести изолированной правожелудочковой недостаточности, например, декомпенсированного легочного сердца. Функциональная классификация хронической СН Нью-Йоркской кардиологической ассоциации (NYHA, 1964) основана на чисто функциональном принципе оценки тяжести состояния больных хронической СН без характеристики морфологических изменений и нарушений гемодинамики в большом или малом круге кровобращения. Она проста и удобна для применения в клинической практике и рекомендована к использованию Международным и Европейским обществами кардиологов. Согласно этой классификации, выделяют 4 функциональных класса (ФК) в зависимости от переносимости больными физической нагрузки (табл. 2.2). Таблица 2.2 Нью-Йоркская классификация функционального состояния больных с хронической сердечной недостаточностью (в модификации), NYHA, 1964.
Формулируя диагноз хронической СН, целесообразно использовать обе классификации, существенно дополняющие друг друга. При этом следует указывать стадию хронической СН по Н.Д. Стражеско и В.Х. Василенко, а в скобках — функциональный класс СН по NYHA, отражающий функциональные возможности данного пациента. Обе классификации достаточно просты в работе, поскольку основаны на оценке клинических признаков СН. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Диагностика выраженной хронической СН с четко очерченными клиническими проявлениями обычно не представляет больших трудностей. Она основана преимущественно на следующих клинических критериях сердечной декомпенсации (P. Mc. Kee, 1971), приведенных в табл. 2.3.
Для постановки диагноза хронической СН в большинстве случаев необходимо наличие двух “больших” критериев или одного “большого” и двух “малых” критериев. Вместе с тем следует помнить, что для диагностики ранних стадий хронической СН (в том числе скрытой систолической дисфункции желудочков), которые могут выявляться у 40% больных СН, этого набора клинических признаков явно недостаточно. Для диагностики бессимптомной систолической дисфункции желудочков требуется тщательное инструментальное обследование, включающее ЭхоКГ, нагрузочные пробы, радионуклидные методы исследования и др.
Таблица 2.3
Критерии диагностики хронической сердечной недостаточности (по P. Mc. Kee, 1971 в модификации)
Тщательное лабораторное и инструментальное исследование больных с клиническими признаками ХСН проводится со следующими целями. 1. Диагностика основного заболевания, приведшего к возникновению ХСН. 2. Уточнение характера и степени морфологических изменений желудочков и предсердий. 3. Количественная оценка систолической и диастолической функции желудочков сердца, а также степени нарушений гемодинамики в малом и большом кругах кровообращения. 4. Объективная оценка степени активации САС, РААС и других нейрогормональных систем организма. 5. Объективный контроль за эффективностью лечения больных ХСН. В табл. 2.4. перечислены основные наиболее распространенные в клинической практике лабораторные и инструментальные тесты, рекомендуемые для обследования больных ХСН. Результаты такого комплексного обследования в большинстве случаев позволяют установить причину ХСН, оценить характер и степень нарушений гемодинамики и поражений других органов. Кроме того, в зависимости от оснащенности лечебного учреждения и с учетом имеющихся показаний и противопоказаний у больных ХСН целесообразно проведение суточного мониторирования ЭКГ по Холтеру, функциональных нагрузочных тестов, а также радионуклидных и других методов исследования. Таблица 2.4 Основные лабораторные и инструментальные тесты, рекомендованные для обследования больных ХСН (если больные не были обследованы по этой программе ранее)
К числу инструментальных диагностических тестов, обязательных при обследовании больных ХСН, относятся: ЭКГ, рентгенография органов грудной клетки, эхокардиографическое исследование (в одномерном, двухмерном и допплеровском режимах) и суточное мониторирование ЭКГ по Холтеру. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Поиск по сайту: |


 Запомните
1. Патологический III тон и, соответственно, протодиастолический ритм галопа — важнейший аускультативный признак объемной перегрузки желудочка, сопровождающейся его дилатацией. У больных с систолической формой ХСН ритм галопа — это “крик сердца о помощи” (В.П. Образцов). Он появляется при резком ухудшении сократимости и снижении амплитуды и скорости диастолического расслабления сердечной мышцы. 2. Патологический IV тон сердца и пресистолический ритм галопа менее характерны для систолической ХСН и возникает только при значительной ригидности стенки желудочка, обусловленной гипертрофией миокарда, фиброзом сердечной мышцы или выраженной ишемией, и свидетельствует о наличии сопутствующей диастолической дисфункции ЛЖ и повышении давления наполнения.
Запомните
1. Патологический III тон и, соответственно, протодиастолический ритм галопа — важнейший аускультативный признак объемной перегрузки желудочка, сопровождающейся его дилатацией. У больных с систолической формой ХСН ритм галопа — это “крик сердца о помощи” (В.П. Образцов). Он появляется при резком ухудшении сократимости и снижении амплитуды и скорости диастолического расслабления сердечной мышцы. 2. Патологический IV тон сердца и пресистолический ритм галопа менее характерны для систолической ХСН и возникает только при значительной ригидности стенки желудочка, обусловленной гипертрофией миокарда, фиброзом сердечной мышцы или выраженной ишемией, и свидетельствует о наличии сопутствующей диастолической дисфункции ЛЖ и повышении давления наполнения.

