|
|
|
Архитектура Астрономия Аудит Биология Ботаника Бухгалтерский учёт Войное дело Генетика География Геология Дизайн Искусство История Кино Кулинария Культура Литература Математика Медицина Металлургия Мифология Музыка Психология Религия Спорт Строительство Техника Транспорт Туризм Усадьба Физика Фотография Химия Экология Электричество Электроника Энергетика |
Поведение при соматоформных расстройствах
Поведенческие особенности пациентов с соматизацией, по-видимому, редко являются фактором риска для возникновения расстройства, зато, как правило, имеют значение для его поддержания. Большую роль играют прежде всего два признака — щадящее (Schonverhalten)/избегающее поведение и контролирующее поведение («checking behaviour»). Щадящее поведение прежде всего приводит к плохой физической форме, следствием которой является более сильное восприятие соматических изменений при соматических и психических нагрузках. Для пациентов это зачастую является лишним подтверждением их личной концепции болезни. Далее, щадящее поведение приводит к поискам внешних условий, бедных стимулами (сокращение социальных контактов, пассивное проведение досуга), что в соответствии с изложенным в предыдущем абзаце, тоже повышает риск более сильного восприятия и ошибочной оценки интернальных сигналов. Многие пациенты с соматоформными расстройствами, связанными прежде всего с ипохондрической тревогой, склонны к тому, чтобы постоянно контролировать свое тело. Страх перед соматической болезнью кратковременно редуцируется благодаря тому, что весь организм как бы прощупывается, мысленно проверяется на предмет возможного заболевания, или благодаря постоянному выполнению определенного поведения (например, глотания при страхе перед раком горла). Эти способы поведения на некоторое время редуцируют страх и тем самым подкрепляются в смысле психологии научения. Однако они затрудняют долговременное преодоление страха, лежащего в основе контролирующего поведения (Salkovskis, 1996).
Взаимодействие вероятных факторов риска при соматоформных расстройствах
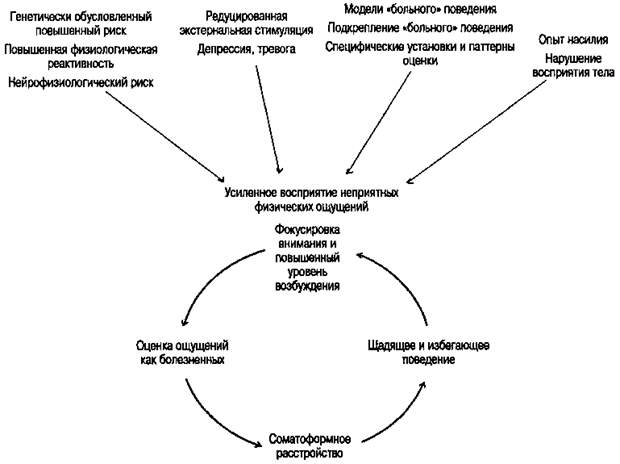
На рис. 38.2.2 отображены факторы риска, которые могут оказать влияние на возникновение и поддержание соматоформных расстройств. Однако необходимо упомянуть, что такие модели представляют факторы риска в обобщенной и упрощенной форме, так что в каждом конкретном случае модель может видоизменяться.
Рис. 38.2.2. Возникновение и поддержание соматоформных расстройств: факторы риска
Основным признаком этой модели является «замкнутый круг» перцептивных процессов (например, восприятие неприятных физических ощущений), когнитивных процессов оценки (например: «Это признаки возможного заболевания или моей общей физической слабости») и способов поведения (уменьшение физических нагрузок, снятие с себя социальных обязательств, поиск учреждений системы здравоохранения). Такие способы поведения вновь способствуют тому, что повышается фокусировка внимания на физических процессах, что, в свою очередь, опять неизбежно оказывает влияние на восприятие этих процессов, а значит, и их оценку как чего-то «ненормального». Возникновению и поддержанию этого «замкнутого круга» могут способствовать стабильные во времени факторы. Биологические аспекты, психическая диспозиция и средовые факторы могут повлиять на то, возникнет ли вышеописанный «замкнутый круг» вообще и как долго он будет поддерживаться. Литература
Barsky, A. J. & Wyshak, G. L. (1990). Hypochondriasis and somatosensory amplification. British Journal of Psychiatry, 157, 404-409. Barsky, A. J., Coeytaux, R. R., Sarnie, M. K. & Cleary, P. D. (1993). Hypochondriacal patient's beliefs about good health. American Journal of Psychiatry, 150, 1085-1089. Barsky, A. J., Wool, C., Barnett, M. C. & Cleary, P. D. (1994). Histories of childhood trauma in adult hypochondriacal patients. American Journal of Psychiatry, 151, 397-401. Bohmann, M., Cloninger, R., Knorring von, A.-L & Sigvardsson, S. (1984). An adoption study of somatoform disorders. Cross-fostering analysis and genetic relationship to alcoholism and criminality. Archives of General Psychiatry, 41, 872-878. Craig, T. K. J., Boardman, A. P., Mills, K., Daly-Jones, O. & Drake, H. (1993). The south London somatisation study I: Longitudinal course and the influence of early life experiences. British Journal of Psychiatry, 163, 579-588. Ehlert, U., Locher, P. & Hanker, J. (1994). Psychoendokrinologische Untersuchung an Patientinnen mit chronischen Unterbauchbeschwerden. In H. Kentenich, M. Rauchfuß & P. Diedrichs (Hrsg.), Psychosomatische Gynäkologie und Geburtshilfe 1993/94 (S. 202-212). Berlin: Springer. Fehm-Wolfsdorf, G. (1994). Streß und Wahrnehmung. Psychobiologie der Glucocorticoide. Bern: Huber. Flor-Henry, P., Fromm-Auch, D., Tapper, M. & Schopflocher, D. (1981). A neuropsychological study of the stable syndrome of hysteria. Biological Psychiatry, 16, 601-626. Gordon, E., Kraiuhin, C., Kelly, P., Meares, R. & Howson, A. (1986). A neurophysiological study of somatization disorder. Comprehensive Psychiatry, 27, 295-301. Guze, S. B. (1993). Genetics of Briquet's syndrome and somatization disorder. A review of family, adoption, and twin studies. Annals of Clinical Psychiatry, 5, 225-230. Hanback, J. W. & Revelle, W. (1978). Arousal and perceptual sensitivity in hypochondriacs. Journal of Abnormal Psychology, 87, 523-530. James, L., Gordon, E., Kraiuhin, C, Howson, A. & Meares, R. (1990). Augmentation of auditory evoked potentials in somatization disorder. Journal of Psychiatric Research, 24, 155-163. James, L., Singer, A., Zurynski, Y., Gordon, E., Kraiuhin, C., Harris, A., Howson, et al. (1987). Evoked response potentials and regional cerebral blood flow in somatization disorder. Psychotherapy & Psychosomatics, 47, 190-196. Katon, W., Lin, E., von Korff, M., Russo, J., Lipscomb, P. & Bush, T. (1991). Somatization: a spectrum of severity. American Journal of Psychiatry, 148, 34-40. Kirmayer, L. J., Robbins, J. M. & Paris, J. (1994). Somatoform disorders: personality and the social matrix of somatic distress. Journal of Abnormal Psychology, 103, 125-136. Livingston, R., Witt, A. & Smith, G. R. (1995). Families who somatize. Developmental and Behavioral Pediatrics, 16, 42-46. Morrison, J. (1989). Childhood sexual histories of women with somatization disorder. The American Journal of Psychiatry, 146, 239-241. Pennebaker, J. W. (1982). The Psychology of Physical Symptoms. New York: Springer. Pribor, E. F., Yutzy, S. H., Dean, T. & Wetzel, R. D. (1993). Briquet's syndrome, dissociation, and abuse. American Journal of Psychiatry, 150, 1507-1511. Rief, W. (1996). Somatoforme Störungen — Großes unbekanntes Land zwischen Psychologie und Medizin. Zeitschrift für Klinische Psychologie, 25, 173-189. Rief, W. (1995). Multiple somatoforme Symptome und Hypochondrie. Empirische Beiträge zur Diagnostik und Behandlung. Bern: Huber. Rief, W. & Hiller, W. (1992). Somatoforme Störungen. Körperliche Symptome ohne organische Ursache. Bern: Huber. Rief, W., Heuser, J. & Fichter, M. M. (1996). What does the Toronto Alexithymia Scale TAS-R measure? Journal of Clinical Psychology, 52, 423-429. Rief, W., Heuser, J., Mayrhuber, E., Stelzer, L, Hiller, W. & Fichter, M. M, (1996). The classification of multiple somatoform symptoms. The Journal of Nervous and Mental Disease, 184, 680-687. Rief, W., Schaefer, S., Hiller, W. & Fichter, M. M. (1992). Lifetime diagnoses in patients with somatoform disorders: which came first? European Archives of Psychiatry and Clinical Neuroscience, 241, 236-240. Salkovskis, P. M. (1996). Somatoforme Störungen. In J. Margraf (Hrsg.), Lehrbuch der Verhaltensther apie (Bd. 2, S. 163-189). Berlin: Springer. Saxe, G. N., van der Kolk, B. A., Berkowitz, R., Chinman, G., Hall, K., Lieberg, G. & Schwartz, J. (1993). Dissociative disorders in psychiatric inpatients. American Journal of Psychiatry, 150, 1037-1042. Torgersen, S. (1986). Genetics of somatoform disorders. Archives of General Psychiatry, 43, 502-505. Vingerhoets, A. J. J. M., Van Heck, G. L, Grim, R. & Bermond, B. (1995), Alexithymia: A further exploration of ist nomological network. Psychotherapy & Psychosomatics, 64, 32-42. Walker, E. A., Katon, W. J., Hansom, J., Harrop-Griffiths, J., Holm, L., Jones, M. L., Hickok, L. & Jemelka, R. P. (1992). Medical and psychiatric symptoms in women with childhood sexual abuse. Psy~ chosomatic Medicine, 54, 658-664. Wittchen, H. U., Essau, C. A., Rief, W. & Fichter, M. M. (1993). Assessment of somatoform disorders and comorbidity patterns with the CIDI-findings in psychosomatic inpatients. International Journal of Methods in Psychiatry Research, 3, 87-99. Wittling, W., Roschmann, R. & Schweiger, E. (1993). Topographic brain mapping of emotion-related hemiphere activity and susceptibility to psychosomatic disorders. In K. Maurer (Ed.), Imaging of the brain in psychiatry and related fields (pp. 271-276). Berlin: Springer.
Поиск по сайту: |