|
|
|
Архитектура Астрономия Аудит Биология Ботаника Бухгалтерский учёт Войное дело Генетика География Геология Дизайн Искусство История Кино Кулинария Культура Литература Математика Медицина Металлургия Мифология Музыка Психология Религия Спорт Строительство Техника Транспорт Туризм Усадьба Физика Фотография Химия Экология Электричество Электроника Энергетика |
Лікування порушень системи кровообігу ⇐ ПредыдущаяСтр 2 из 2
1) правильне наповнення судинного русла рідиною – у хворих із тканинною гіпоперфузією та підозрою на гіповолемію почніть від трансфузії кристалоїдів у кількості ≥30 мл/кг (частину з цього може складати рівноважний об’єм розчину альбуміну), із одночасним моніторингом, звертаючи увагу на появу симптомів гіперволемії; повторіть, в залежності від впливу на артеріальний тиск, ЦВТ і діурез та побічних ефектів (симптоми перенавантаження об’ємом). Деякі пацієнти можуть вимагати швидкого переливання більшої кількості розчинів. Призначення інших, ніж альбумін, колоїдів, а передусім гідроксиетилкрохмалів (ГЕК), може призводити до пошкодження нирок, і тому уникайте призначення ГЕК у пацієнтів із тяжким сепсисом і септичним шоком; 2) вазопресорні ЛЗ – норадреналін (препарат вибору) або адреналін (Д →розд. 2.2; є альтернативним ЛЗ у випадку неефективності норадреналіну або при спробі зменшення його дози). Покази: гіпотензія, що зберігається незважаючи на переливання достатніх об’ємів розчинів. Проводьте інфузію (найшвидше, як тільки це можливо) через центральний венозний катетер і розпочніть інвазивний моніторинг артеріального тиску (введіть катетер в артерію). Призначення допаміну запропоновано обмежити до застосування у нечисленних пацієнтів, особливо з брадикардією та зниженим серцевим викидом і малим ризиком виникнення аритмій; 3) лікування спрямоване на посилення скоротливості міокарду – добутамін(Д →розд. 2.2) у пацієнтів із низьким серцевим викидом попри адекватне наводнення (дії, які базуються на патофізіологічних аспектах, не мають доведеного позитивного ефекту). Якщо супутньо виникає гіпотензія, одночасно застосовуйте вазопресори. 3. Лікування дихальної недостатності→розд. 3.1.1. Зазвичай, необхідна механічна вентиляція легень. Лікування пневмонії →розд. 3.11.1. 4. Лікування ниркової недостатності:основне значення має стабілізація функції серцево-судинної системи (нормалізація артеріального тиску); за потреби ‑ нирковозамісна терапія (не встановлено, чи ранній початок такої терапії є ефективнішим). 5. Лікування ацидозу:спрямоване на ліквідацію причини. Враховуючи патофізіологічні аспекти можна вводити NaHCO3 в/в при pH крові <7,15, але клінічні наслідки не встановлені. 6. Кортикотерапія:якщо гіпотензія зберігається незважаючи на адекватне наводнення та застосування вазопресорних ЛЗ, можна розглянути потребу введення гідрокортизону в/в 200 мг/добу бажано у постійній інфузії (принаймні до ліквідації шоку). 7. Контроль глікемії:у разі розвитку спричиненої тяжким сепсисом гіперглікемії (>10 ммол/л [180 мг/дл] у 2 послідовних вимірюваннях) призначтев/в інфузію інсуліну; цільовим значенням є радше глікемія <10 ммоль/л (180 мг/дл), ніж <6,1 ммоль/л (110 мг/дл). На ранніх етапах лікування інсуліном перевіряйте глікемію кожні 1–2 год, а після її стабілізації – кожні 4–6 год. Уникайте гіпоглікемії. У пацієнтів із гіпоперфузією обережно оцінюйте вимірювання глікемії у капілярній крові; більш вірогідними у них є вимірювання у венозній або артеріальній крові. Доповнююча терапія 1) переливання препаратів крові a) еритроцитарна маса, при Hb <7 г/дл, щоб отримати концентрацію 7,0–9,0 г/дл; винятки: переливання еритроцитарної маси при Hb >7 г/дл, якщо наявна гіпоперфузія тканин, активна кровотеча або клінічно-значима коронарна хвороба; б) тромбоцитарна маса – незалежно від інших факторів, при кількості тромбоцитів <10000/мкл; трансфузія може бути ефективною також при кількості тромбоцитів 10000‑20000/мкл і є стан підвищеного ризику кровотечі (також при сепсисі та септичному шоку); для виконання інвазивних втручань необхідний рівень тромбоцитів ≥50 000/мкл; в) свіжозаморожена плазма та кріопреципітат – переважно при наявності активної кровотечі, або якщо заплановано інвазивні втручання; 2) харчування– в міру можливості ентеральне, у кількості, яку пацієнт переносить (немає обов’язку покривати повну потребу в калоріях); 3) профілактика стресових виразок шлунку– у хворих із факторами ризику кровотечі перевага надається швидше інгібіторам протонної помпи, ніж Н2-блокаторам; 4) профілактика ВТЕХ Непритомність: Алгоритм дій залежно від типу зомління 1. Рефлекторне зомління (нейрогенне, вазовагальне): є наслідком неправильної рефлекторної реакції, що призводить до розширення судин або брадикардії; найчастіший тип зомління у молодих людей та без органічних захворювань серця, може також виникати у старших осіб або з органічним захворюванням серця, особливо зі стенозом гирла аорти, гіпертрофічною кардіоміопатією або після інфаркту міокарда. Діагнозбазується на типовому анамнезі, що стосується обставин появи зомління.Допоміжні дослідження: масаж каротидного синусу, тест із нахилом стола, ортостатична проба, проба ЕКГ із навантаженням (якщо зомління настає після фізичного навантаження). Профілактика: 1) уникати ситуацій, що сприяють зомлінню (напр., високих температур, душних приміщень, зневоднення організму, кашлю, тісних комірців); 2) діагностика симптомів, що передують зомлінню; способи негайного запобігання виникненню рефлекторного зомління, у осіб, що мають такі симптоми — найбільш ефективним є прийом лежачого або сидячого положення, інші методи ‑ це напруження м’язів нижніх кінцівок та живота, схрещування ніг та інші типи ізометричного навантаження, такі як розтягування передпліч або стискання в руці м’ячика або інших предметів; 3) лікування причин зомління (напр., кашлю); 4) сон з головою вкладеною вище, ніж тулуб (постійна активація реф‑ лексів, що запобігають зомлінню); 5) споживання великої кількості рідини або споживання засобів, що збіль‑ шують об’єм внутрішньосудинної рідини (напр., збільшення спожи‑ вання солі та електролітів у дієті, напої, рекомендовані для спортсменів) — у осіб без артеріальної гіпертензії; 6) помірні фізичні вправи (особливо плавання); 7) ортостатичний тренінг – повторювання все довших вправ, напр., прийом вертикальної позиції з опорою на стіну 1–2 × на день по 20–30 хв (ефективність недоведена); 8) фармакологічне лікування малоефективне; у деяких випадках можна призначити мідодрин п/о 5–40 мг/добу (звужує судини); 9) у деяких хворих віком >40 р. із задокументованою спонтанною кардіодепресивною реакцією (довготривала асистолія, найкраще >6 с), рецидивуючими і непередбачуваними зомліннями імплантація двокамерного кардіостимулятора. 2. Синдром чутливого каротидного синусу: зомління, пов’язане виключно з випадковим натисканням каротидного синусу, спонтанна форма трапляється спорадично. Профілактиказалежить від результату масажу каротидного синусу. Методом першого вибору у хворих із задокументованою брадикардією є імплантація двокамерного кардіостимулятора. Фармакологічне лікування застосовується як виняток (напр., мідодрином, якщо домінуючим симптомом є гіпотензія); його ефективність не доведена. 3. Ситуаційне зомління: рефлекторне зомління, що пов’язане з такими ситуаціями: сечовипускання, дефекація, кашель, вставання з позиції навпочіпки. Профілактика: уникнення або зменшення впливу про‑ вокуючого фактору (напр., запобігти закрепам у особи із зомлінням, яке пов’язане з дефекацією, уникати споживання великої кількості напо‑ їв перед сном у осіб із зомлінням, пов’язаним з мікцією). Рекомендується утримувати нормальне наводнення організму. 4. Ортостатична гіпотензія: зниження артеріального тиску (систолічного на ≥20 мм рт. ст. або діастолічного на ≥10 мм рт. ст. або систолічного тиску <90 мм рт. ст.) до 3 хв після переходу в позицію стоячи. Причини: найчастіше прийом діуретиків та ЛЗ, що розширюють судини, вживання алкоголю; рідко спонтанно. Профілактика: 1) відміна або зменшення доз ЛЗ, що її викликають; 2) уникання ситуації, що призводять до зомлінь; 3) збільшення внутрішньосудинного об’єму (якщо немає артеріальної гіпертензії!) шляхом вживання великої кількості рідини (2,5 л/добу), збільшення вживання кухонної солі, прийом флудрокортизону 0,1–0,4 мг/добу або мідодрину (і) 5–40 мг/добу; 4) інші нефармакологічні методи – як при рефлексогенному зомлінні. 5. Кардіогенне зомління:викликане аритмією або органічним захворюванням серця, що знижує серцевий викид. У виявленні аритмії як причини зомлінь використовується: холтерівський моніторинг ЕКГ, зовнішній або імплантований реєстратор ЕКГ, внутрішньолікарняний телеметричний моніторинг ЕКГ, довгостроковий амбулаторний моніторинг ЕКГ за допомогою мобільного зв’язку, інвазивне електрофізіологічне обстеження; інші електрокардіографічні обстеження мають менше значення.Профілактика: лікування основного захворювання. 6. Зомління з приводу порушень мозкового кровообігу: можуть виникати при: 1) синдромі обкрадання з ішемією стовбура мозку, спричиненою зву ‑ женням підключкової артерії перед відгалуженням вертебральної артерії – зомління або пресинкопальні стани виникають при надмірній роботі м'язів верхньої кінцівки внаслідок інверсії кровотоку у верте ‑ бральній та базилярній артеріях (що призводить до «обкрадання» крові з Вілізієвого [Вілліса] кола), часто спостерігається різниця ар ‑ теріального тиску між верхніми кінцівками, рідше шум над звуженою підключичною артерією; 2) приступах транзиторної ішемії мозку в ділянці кровопостачання вертебро-базилярних артерій або обох внутрішніх шийних артерій – зомління виникає у осіб похилого віку з ознаками атеросклерозу в інших артеріальних руслах; 3) мігрені (під час приступів або між приступами). Допоміжні дослідження: УЗД шийних, підключкових та вертебральних артерій, ангіографія, ехокардіографія (виключення кардіогенної тромбоемболії). Профілактика: лікування основного захворювання. Пароксизмальні порушення ритму: 1. ФП: 2. Невідкладне лікування 3. Тактика при пароксизмальній ФП залежить від супутньої симптоматики і порушень гемодинаміки. 4. 1. Якщо скарги не виражені: 5. 1) вирівнюйте можливі електролітні порушення (рівень калію та магнію) та очікуйте на припинення нападу; 6. 2) контролюйте частоту скорочень шлуночків (цільова 80–100/хв), використовуючи, напр.,верапаміл чи дилтіазем (не вводьте в/в при серцевій недостатності), β-блокатор (напр., метопролол) або дігоксин (не використовується при монотерапії); 7. 3) якщо напад ФП затягується, особливо >24 год → обгрунтованим є виконання кардіоверсії, частіше медикаментозної(найбільш успішна, якщо ФП триває <7 днів); застосуйте пропафенон(у осіб без суттєвого органічного захворювання серця) або аміодарон(у інших випадках); якщо напад ФП триває <48 год, попередня підготовка за допомогою антикоагулянтної терапії не є обов’язковою. 8. 2. Якщо ФП викликає суттєві гемодинамічні порушення або коронарний біль→ негайно виконується електрична кардіоверсія→розд. 24.17. 9. 3. Черговий рецидив → можна рекомендувати пацієнту (без органічної хвороби серця, з суттєво вираженою симптоматикою аритмії, рідкісними нападами) прийом таблетки «в кишені» – одноразово 600 мг (450 мг, якщо маса тіла <70 кг) пропафенону, якщо раніше безпечність і ефективність такого лікування було підтверджено в стаціонарних умовах. 2.Трепотіння передсердь: Невідкладне лікування 1. Електрична кардіоверсія: зазвичай імпульс низької енергії (50–100 Дж), розпочинають від енергії <50 Дж при використанні однофазних розрядів і меншої, у випадку двофазних; профілактика емболічних ускладнень – як при ФП (→див. вище). Ефективною є також швидка стимуляція передсердь(трансвенозна чи черезстравохідна). 2. Фармакологічне лікування→мал. 2.6-10. Довготривале лікування Принципи вибору препарату (мал. 2.6-10) подібні, як і у випадку ФП, але ефективність антиаритмічніх засобів є меншою, ніж абляції (зазвичай <40%). При типовому ТП покази до черезшкірної абляції широкі; можна пропонувати її пацієнту навіть після першого у житті нападу ТП, що добре переносився. У випадку нетипового ТП, перш за все здійсніть спробу лікування антиаритмічними препаратами.
3.Брадикардія:
Гостра дихальна недостатність: 1. Відновлення прохідності дихальних шляхів (найчастіше необхідне у непритомних пацієнтів): в залежності від ситуації – мануальне →розд. 2.1, розд. 23.8, інтубація →розд. 24.18.1, введення рото-горлової трубки →розд. 24.18.2 або іншого пристрою, конікотомія →розд. 24.18.3, трахеотомія (метод вибору при масивному набряку гортані та пролонгованій механічній вентиляції). Дії при аспірації →розд. 23.3. 2. Оксигенотерапіядля лікування гіпоксемії →розд. 24.20, в режимі за потребою з високою концентрацією кисню у дихальній суміші (за потреби 100%). 3. Механічна вентиляція легень: інвазивна або неінвазивна; якщо неефективна → розгляньте потребу в екстракорпоральній підтримці функції легень (ECLA, ECMO). 4. Лікування основного захворювання: фармакологічне та інвазивне – напр., декомпресія пневмотораксу →розд. 3.18, дренування плевральної порожнини →розд. 24.7. 5. Дихальна фізіотерапія: у тому числі, постуральний дренаж →розд. 24.19. 6. Харчування: дієта, що запобігає гіпотрофії, із зменшенням частки вуглеводів, для зниження утворення CO2. Шлунково-кишкова кровотеча; Алгоритм дії: при кровотечі з виразки →мал. 4.25-4, при кровотечі з варикозно розширених вен стравоходу →мал. 4.25-5.
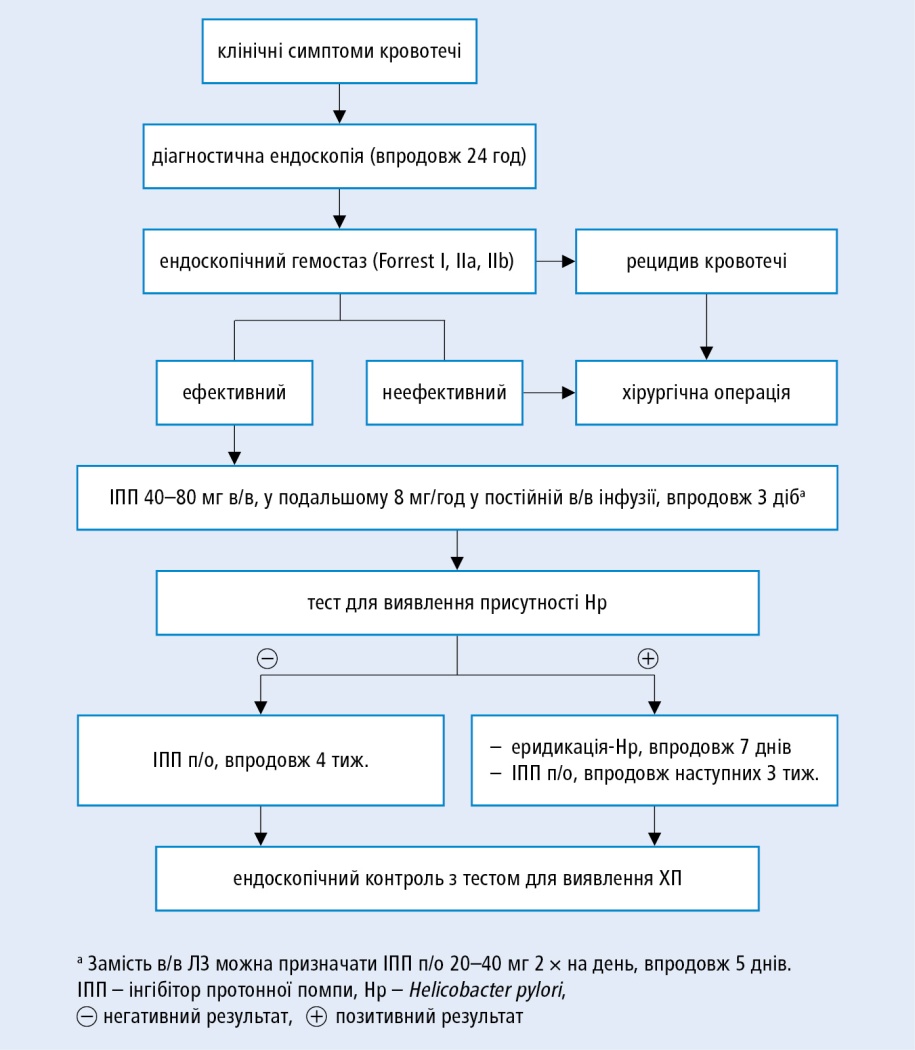
Алгоритм дій при кровотечах з виразки
Алгоритм дій при кровотечі з варикозно розширених вен стравоходу 1. Лікування у реанімаційно-хірургічній частині відділення невідкладної медичної допомоги, потім – у ВІТ. У хворих із значною втратою крові і розладами свідомості слід підтримувати прохідність дихальних шляхів →розд. 2.1; при необхідності, пацієнта слід заінтубувати; у зв’язку з ризиком аспірації не потрібно зволікати з інтубацією до моменту крайнього погіршення стану хворого. 2. Слід виміряти артеріальний тиск; якщо він у нормі → потрібно виміряти артеріальний тиск в позиції стоячи. Перевірте чи є симптоми гіпоперфузії, напр., збільшене капілярне наповнення та інші симптоми шоку →розд. 2.2. Пацієнтам з такими симптомами проводять протишокові заходи, зокрема, дають кисень у концентрації 60‑100%. 3. Відновлення об’єму втраченої крові – введіть до периферичних вен 2 канюлі великого діаметру (≥1,8 мм [≤16 G]) і переливайте розчин кристалоїдів (3 мл на кожен мл втраченої крові) або колоїду (1 мл на кожен мл втраченої крові). Якщо втрата крові оцінюється на 1/3 (>1500 мл) → переливайте також ЕМ або цільну консервовану кров →розд. 24.21. Не допускайте зменшення рівня гематокриту до <30%. Оцінка об’єму втраченої крові →розд. 23.4. 4. Слід якнайшвидше зробити ендоскопію з пробою припинення кровотечі – обколювання судиннозвужуючими або облітеруючими судини (склеротерапія) ЛЗ, електрокоагуляція, аргонова коагуляція, накладення гумових кілець на варикозно розширені вени. 5. У випадку кровотечі з варикозно розширених вен стравоходу, якщо спроба ендоскопічного припинення кровотечі виявиться невдалою, до стравоходу і шлунка можна ввести зонд Сенгстакена-Блекмора(мал. 4.25-6) або інший зонд з балонами, що затискають розширені вени (напр., Лінтона-Нахласа); утримувати його впродовж макс. 24 год.
Схема правильного встановлення зонду Сенгстакена-Блекмора 6. Слід застосувати фармакологічне лікування 1) при кровотечі з виразок шлунку чи дванадцятипалої кишки, або кровотечі внаслідок гострої геморагічної гастропатії – інгібітор протонової помпи (ІПП) в/в (езомепразол, омепразол або пантопразол у ін’єкції 80 мг (2 амп.), потім – у постійній інфузії 8 мг/год, впродовж 3 діб (теж після ендоскопічного припинення кровотечі). Пізніше ІПП п/о (ЛЗ →розд. 4.6) 20‑40 мг 1 × на день, впродовж 4 тиж. (якщо результат тесту на наявність H. pylori позитивний – впродовж перших 7 днів разом з іншими ЛЗ, що необхідні для його ерадикації →розд. 4.6), після того потрібно ендоскопічно перевірити чи загоїлась виразка (і чи ерадикація була ефективною); 2) при кровотечі із варикозно розширених вен стравоходу – призначте в/в один з ЛЗ, що знижують портальний тиск: а) терліпресин, синтетичний аналог вазопресину, що має менше побічних дій – 5–20 мкг/хв у 20‑40-хвилинній інфузії, а при потребі повторюйте кожні 8 год, максимально впродовж 5 днів, або ін’єкції по 1‑2 мг кожні 4‑6 год; б) соматостатин – ін’єкція 250 мкг, потім постійна інфузія 250 мкг/год, впродовж 5 днів; в) октреотид – ін’єкція 50 мкг, потім постійна інфузія 50 мкг/год, впродовж 5 днів; 3) у пацієнтів, які приймають антикоагулянти, нейтралізуйте їхню дію (АВК →табл. 34-5, гепарину →розд. 2.34.4, фібринолітичні ЛЗ →розд. 2.5.2). 7. У випадку неефективності ендоскопічних і фармакологічних методів розгляньте можливість виконання вісцеральної ангіографії і селективної емболізаціїкровоточивих судин або введення терліпресину до вісцеральних судин. 8. Зважаючи на те, що може виникнути необхідність виконання ургентної хірургічної операції →співпрацю з хірургом слід розпочати на ранньому етапі лікування. Покази до хірургічного лікування: неконтрольована масивна кровотеча (тобто така, що спричиняє гемодинамічну нестабільність); також після спроби ендоскопічного припинення; рецидивна кровотеча (після 2 ендоскопічних втручань); тривала кровотеча, що супроводжувалась крововтратою, яку оцінено на >50%; повторна госпіталізація з приводу кровоточивої виразки. Хірургічне лікування: 1) кровотечi з виразки дванадцятипалої кишки → зазвичай, стовбурова ваготомія з пілоропластикою, поєднаною із ушиванням кровоточивої виразки, або резекцією антральної частини з ушиванням кровоточивої виразки; 2) кровотечi з виразки або ерозій шлунку → резекційні втручання різного, залежного від ситуації і стану пацієнта характеру і об’єму; 3) кровотечi з варикозно розширених вен стравоходу → малоінвазивним методом є транюгулярне внутрішньопечінкове портосистемне шунтування (TIPS), а у випадку його неефективності можна виконати порто-системні анастомози хірургічно або провести операцію реваскуляризації і транссекції (розтину і зшивання) стравоходу та спленектомії; 4) кровотечi з нижнього відділу ШКТ → керована хірургом під час операції колоноскопія інколи дозволяє визначити локалізацію місця кровотечі; якщо це вдається – виконують сегментарну резекцію кишки з анастомозом; якщо немає можливості визначити локалізацію кровотечі в межах товстого кишківника, виконується його субтотальна резекція з формуванням ілеоанального анастомозу. Гостра печінкова енцефалопатія: 2. Профілактика набряку мозку: необхідно підняти голову і тулуб на 30°; у випадку епілептичного нападу фенітоін в/в 10–15 мг/кг маси тіла, слід вводити повільно, макс. 50 мг/хв, підтримуюча доза 100 мг п/о або в/в кожні 6–8 год; не застосовуйте профілактично. Слід часто обстежувати хворого на предмет симптомів підвищеного внутрішньочерепного тиску та уникати гіпергідратації.
Олігоанурія: 3. Постренальне ГПН: усунення перешкоди відтоку сечі. Під час поліурії, яка зазвичай триває кілька днів після відновлення прохідності сечових шляхів, важливим є поповнення води і електролітів. Кома; 1.Гіперосмолярна: 1. Проведення регідратації – швидкість інфузії та різновид застосованого розчину NaCl (0,45% чи 0,9%) залежить від концентрації натрію у сироватці крові та осмолярності плазми і від стану серця – зміна осмолярності плазми не повинна перевищувати 3 мОсм/кг Н2O/год → застосовуємо 0,45% NaCl до досягнення правильної осмолярності плазми: 1) переливаємо в/в 1000 мл 0,45% NaCl впродовж 1 год; 2) 500 мл 0,45% або 0,9% NaCl протягом кожної з наступних 4–6 год; 3) 250 мл 0,45% або 0,9% NaCl аж до компенсації дефіциту води; 4) при серцевій недостатності може бути необхідним сповільнення інфузії; 5) у разі гіпотонії, слід переливати 0,9% NaCl. 2. Зниження гіперглікемії – розпочати внутрішньовенну інсулінотерапію (застосовувати інсулін короткої дії): 1) на початку вводимо в/в 0,1 ОД/кг маси тіла (4–8 ОД); 2) негайно розпочати постійну в/в інфузію 2‑4 ОД/год, модифікувати дозу, у разі необхідності; 3) сповільнювати інфузію до 1‑2 ОД/год, коли глікемія знизиться до 11,1 ммоль/л (200 мг/л). 3. Вирівнювання дефіциту калію, аналогічно, як при кетоацидозі →розд. 13.3.1. 4. Знайти провокуючу причину та розпочати відповідне лікування. 2.Гіпотиреозна( мікседематозна): 1. L-Т4 в/в ‑ 1-й день – 300‑500 мкг в/в у одноразовій крапельній інфузії або за допомогою інфузомату (з метою поповнення дефіциту; може викликати покращення клінічного стану вже протягом кількох год), у наступні дні – 50‑100 мкг в/в у короткій інфузії або за допомогою інфузомату 1 × на день (у пацієнтів з ішемічною хворобою серця слід застосовувати обережно через високий ризик індукції нападу стенокардії, серцевої недостатності або аритмії). Після досягнення покращення стану ЛЗ приймається п/о, зазвичай, 100‑150 мкг/добу (не обов’язково розпочинати лікування від малих доз L-Т4 з поступовим збільшенням). У якості альтернативи можна використовувати L-Т4 і L-Т3 в/в: 1-й день – 200‑300 мкг в/в L-Т4 і додатково препарат, що містить Т3 ((і) ‑ у в/в інфузії – 50 мкг); у наступні дні L-Т4 в/в – 50‑100 мкг і L-Т3 в/в – 2,5‑10 мкг 3 × на день (нижчі дози потрібно застосовувати – у хворих у похилому віці і з вищим ризиком серцево-судинних ускладнень; L-Т3 в/в використовується до часу покращення і стабілізації клінічного стану хворого). У разі недоступності препаратів для введення в/в можна застосувати Novothyral п/о (1 табл. містить 20 мкг L-Т3 і 100 мкг L-Т4): 1-й день – 3‑4 табл. одноразово через шлунковий зонд; у наступні дні – 1 або 2 табл. через шлунковий зонд; після досягнення покращення –1 табл. 1 × на день або L-Т4 100‑150 мкг/добу, але ефективність лікування п/о є менш визначеною, ніж в/в через можливі порушення всмоктування. 2. Необхідно забезпечити добру вентиляцію легень – зазвичай необхідна інтубація і штучна вентиляція легень. 3. Необхідно вирівняти електролітні порушення і можливу гіпоглікемію за допомогою інфузійної терапії; не слід використовувати гіпотонічні розчини через ризик водної інтоксикації; у випадку гіпонатріємії і гіповолемії можете призначити в/в введення гіпертонічного розчину NaCl; якщо гіпонатріємія супроводжується нормоволемією → слід діяти як при SIADH →розд. 8.2. 4. Інтенсивне лікування супутніх захворювань, таких як серцева недостатність, інфекція (емпірична антибіотикотерапія, до часу отримання результатів посіву). 5.У тяжчих випадках або коли існує ймовірність супутньої недостатності кори наднирників →гідрокортизон в/в – 50‑100 мг кожні 6 год; можна швидко відмінити після підтвердження нормального рівня кортизолу сироватки у зразку крові, взятому перед введенням гідрокортизону. 6. Не потрібно активно зігрівати пацієнта при гіпотермії, це може викликати розширення кровоносних судин і шок (достатньо теплої ковдри, щоб запобігти подальшій втраті тепла). 3.Кетоацидотична; 1. Наводнення – необхідно перелити 6–10 л в/в розчинів впродовж 24 год: 1) 1000 мл 0,9% NaCl в/в впродовж 1 год; 2) 500 мл/год 0,9% NaCl в/в протягом наступних 4–6 год; 3) у подальшому 250 мл/год 0,9% NaCl в/в аж до нормалізації рівноваги кислотно-лужного обміну; 4) коли глікемія <13,9 ммоль/л (250 мг/дл) → додаємо в/в інфузію 5% розчину глюкози 100 мл/год; 5) після додавання розчину глюкози, коли пройшло ≥24 год від початку лікування, потрібно зменшити введення 0,9% NaCl в/в до 150 мл/год; 6) у випадку гіпернатріємії >150 ммоль/л → 0,45% NaCl до моменту її ліквідації (потрібно розрахувати реальну концентрацію натрію у сироватці крові, додаючи до отриманого результату визначення натрію у сироватці крові 1,6 ммоль/л на кожні 5,6 ммоль/л [100 мг/дл] глікемії вище рівня 5,6 ммоль/л [100 мг/дл]); у випадку відсутності 0,45% NaCl можна через один в/в катетер приєднати 2 інфузійні розчини: 0,9% NaCl і воду для в/в інфузії, та розпочати інфузію з однаковою швидкістю. 2. Зменшення гіперглікемії – слід розпочати в/в інсулінотерапію (застосовується інсулін короткої дії): 1) спочатку ввести в/в 0,1 ОД/кг маси тіла (4–8 ОД); 2) слід негайно розпочати постійну в/в інфузію 0,1 ОД/кг маси тіла/год (4‑8 ОД/год) та щогодини моніторувати глікемію; 3) необхідно утримувати постійне зниження глікемії до рівня 2,8‑3,9 ммоль/л/год (50‑70 мг/дл/год), макс. до 5,6 ммоль/л/год (100 мг/дл/год), змінюючи дози інсуліну; якщо протягом 1 год не вібулось очікуване зниження глікемії → збільшити дозу інсуліну (можна подвоїти), знову оцінити ефективність лікування через 1 год та, відповідно, модифікувати дозу інсуліну. 3. Вирівнювання дефіциту калію: 1) якщо каліємія ≤5,5 ммоль/л, почати в/в введення KCl: a) <3 ммоль/л → 25 ммоль/год KCl (через центральний катетер або дві периферичні вени), на годину припинити введення інсуліну; б) 3–4 ммоль/л → 15–20 ммоль/год KCl; в) 4–5 ммоль/л → 10–15 ммоль/год KCl; г) 5–5,5 ммоль/л → 5–10 ммоль/год KCl; 2) якщо каліємія >5,5 ммоль/л → не вводити KCl, але запланувати частий контроль; необхідно пам'ятати, що дефіцит калію проявляється у ході лікування інсуліном та посилюється рівномірно із збільшенням pH (після компенсації ацидозу за допомогою гідрокарбонату натрію слід пам'ятати про вирівнювання KCl). 4. Компенсація ацидозу: 1) ацидоз легкого та помірного ступеня минає в міру наводнення, введення інсуліну та вирівнювання порушень водно-електролітного балансу; 2) гідрокабонат натрію вводити лише при pH артеріальної крові <6,9 (i тільки до моменту, коли pH досягне 7,0); дозування →розд. 19.2.1; на початку, зазвичай, 0,5–1,0 ммоль/кг маси тіла в/в; слід бути обережним, щоб не ввести позасудинно. 5. Знайти провокуючу причину та розпочати відповідне лікування (напр., антибіотикотерапію, у разі інфекції). 3. Лактатацидотична: 1. Профілактика та лікування шоку: 1) регідратація з метою наповнення судинного русла, згідно з рекомендаціями, як при кетоацидотичній комі та ГНК; 2) у разі гіпотонії, в/в інфузія катехоламінів може бути неефективною. 2. Покращення оксигенації крові та лікування гіпоксії: використовується киснева терапія, у разі необхідності – штучна вентиляція легень. 3. Зниження гіперглікемії: 1) інфузія інсуліну, як при лікуванні ГНК; 2) після досягнення глікемії <11,1 ммоль/л (200 мг/дл) → інфузія 5% глюкози, після нормалізації глікемії → введення 10% глюкози та продовження інфузії інсуліну. 4. Боротьба з ацидозом: гідрокарбонат натрію в/в →розд. 19.2.1. 5. Гемодіаліз: іноді показаний з метою елімінації токсинів та лактату. 6. Лікування провокуючої причини.
Поиск по сайту: |