 |
|
|
Архитектура Астрономия Аудит Биология Ботаника Бухгалтерский учёт Войное дело Генетика География Геология Дизайн Искусство История Кино Кулинария Культура Литература Математика Медицина Металлургия Мифология Музыка Психология Религия Спорт Строительство Техника Транспорт Туризм Усадьба Физика Фотография Химия Экология Электричество Электроника Энергетика |
Размножение. Половая система.Стр 1 из 2Следующая ⇒
Размножение – важнейшая задача всех живых организмов. Процесс размножения позволяет биологическому виду в целом существовать неограниченно долго – при условии, что он успешно приспосабливается к изменениям окружающей среды. Задачу размножения выполняет половая система. Мужская половая система производит сперматозоиды и, кроме того, превращает организм сначала эмбриона, а затем мальчика в организм мужчины. Женская половая система производит яйцеклетки, отвечает за формирование женских признаков организма и обеспечивает процесс беременности, рождения и выкармливания ребенка. Ключевым органом половой системы являются половые железы – парные семенники у мужчин и яичники у женщин. Именно они производят половые клетки и половые гормоны. Семенники(семенные железы, яички) около 4-5 см в длину и 3 см в ширину, весят 15-25 г и находятся в кожно-мускульном мешочке – мошонке. В результате такого расположения температура яичек несколько ниже температуры тела. Это необходимо для нормального течения сперматогенеза – процесса образования сперматозоидов. Каждый семенник разделен примерно на 300 долек, внутри каждой дольки – извитые семенные канальцы. С одного конца они слепо замкнуты; другой их конец впадает в выносящие канальцы семенника.
Рис. 28-1. Основные органы мужской половой системы и внутреннее строение семенника.
Стенки семенных канальцев сформированы эпителиальными клетками, которые в ходе деления дают сперматозоиды. Процесс образования сперматозоидов происходит непрерывно и длится в мужском организме от периода полового созревания до глубокой старости. Общее число сперматозоидов достигает при этом 1011-1012. Между канальцами в семенниках находятся клетки, образующие мужские половые гормоны. Выносящие канальцы семенника впадают в проток придатка семенника. Этот проток имеет большую длину (5-6 м), но, поскольку очень сильно извит, компактно размещается на поверхности яичка. Проток придатка семенника накапливает зрелые сперматозоиды. От него в брюшную полость идет семявыносящий проток, который, обогнув мочевой пузырь, впадает в мочеиспускательный канал. По ходу семявыносящего протока в него открываются несколько желез, секрет которых составляет жидкую основу спермы, обеспечивая подвижность сперматозоидов и их питание. Наиболее крупные из этих желез – семенные пузырьки и предстательная железа. В 1 мл спермы (семенной жидкости) содержится около 1,5 млн. сперматозоидов. Яичники по размеру примерно в два раза меньше семенников и находятся в тазовой полости женщины на 5-8 см ниже пупка. Все будущие женские половые клетки (яйцеклетки, ооциты) закладываются в эмбриональный период. Каждая из них находится в центре первичного фолликула и окружена эпителиальными клетками, а также клетками соединительной ткани. Первичные фолликулы располагаются на поверхности яичника; их число составляет 200-300 тыс., размер – около 0,05 мм. С наступлением периода полового созревания часть из первичных фолликулов начинает расти. При этом увеличивается сам ооцит, вокруг него возникает полость. Клетки оболочки фолликула выделяют женские половые гормоны. Так формируются вторичные фолликулы (их число в каждый момент времени не превышает 10-20; размер достигает 0,5 мм). Примерно раз в месяц один из вторичных фолликулов проходит окончательное созревание. Его размер быстро увеличивается до 15-20 мм (в основном, за счет роста полости), яйцеклетка также достигает зрелости. Происходит овуляция – стенка фолликула разрывается, и ооцит выходит в брюшную полость.

Рис. 28-2. Основные органы женской половой системы и процесс созревания яйцеклетки в яичнике.
Овуляция обычно происходит поочередно то в левом, то в правом яичнике. Немедленно после овуляции яйцеклетка втягивается в яйцевод через его воронку. Яйцеводы (фаллопиевы трубы, маточные трубы) имеют в длину 10-12 см. В начале яйцевода находится воронка, частично срастающаяся с поверхностью яичника. Яйцеводы открываются в матку. Ооцит движется по фаллопиевой трубе за счет сокращений ее гладкомышечных стенок и активности ресничного эпителия. Как правило, именно в яйцеводе происходит оплодотворение яйцеклетки. Матка – полый мышечный орган, имеет грушевидную форму. В ее широкую часть (дно) впадают яйцеводы; узкая часть (шейка матки) с помощью влагалища сообщается с наружными половыми органами. В яичнике на месте лопнувшего фолликула развивается временная железа внутренней секреции – желтое тело. Желтое тело вырабатывает гормон прогестерон, необходимый для обеспечения процессов беременности. Если же беременность не наступила, то желтое тело перестает выделять прогестерон и разрушается. Одновременно отторгается часть слизистой оболочки матки, разросшейся под действием прогестерона, и начинается менструация . Сперматозоидсостоит из головки, средней части и хвоста. Головка очень мала – всего 0,005 мм; такой же размер имеет средняя часть, хвост (жгутик) длиннее примерно в 10 раз. В головке, кроме ядра, присутствует акросома – пузырек с ферментами, необходимыми для растворения оболочки яйцеклетки. В средней части много митохондрий, обеспечивающих энергией движения жгутика. Скорость движения сперматозоидов составляет около 30 см/час. Для того, чтобы достичь яйцеклетки, сперматозоиду нужно преодолеть около 20 см (суммарная длина матки и яйцевода). Яйцеклеткахарактеризуетсяшарообразной формой и размером 0,12-0,15 мм. Она имеет две дополнительные оболочки – блестящую (внутреннюю, образована особыми белковоподобными молекулами на поверхности ооцита) и лучистый венец (образован клетками оболочки фолликула). В цитоплазме яйцеклетки находится значительный запас желтка – белково-липидных гранул. Половые гормоны во время развития эмбриона обеспечивают появление первичных половых признаков, после рождения определяют развитие вторичных половых признаков. Мужские половые гормоны – андрогены (главный – тестостерон), женские – эстрогены (основной – эстрадиол), а также гормоны, обеспечивающие течение беременности. Первичные половые признаки – это свойства непосредственно половых органов и половой системы. Если клетки эмбриона андрогенный сигнал от семенников, это направляет развитие половой системы по мужскому типу, а все ткани и органы приобретают высокую чувствительность к тестостерону. Если такой сигнал не будет получен – идет развитие по женскому типу, а все ткани и органы будут в дальнейшем активно реагировать на эстрогены. Важнейшим компонентом является программирование центров полового поведения в мозге эмбриона. В результате в норме выросший юноша и мужчина будет реализовать половое поведение по мужскому типу; девушка и женщина – по женскому типу. Вторичные половые признаки – это анатомические и физиологические признаки, отличающие мужчин от женщин, но не имеющие прямого отношения к половой системе. Выделяю также третичные половые признаки – психологические и социально-культурные половые (гендерные) различия. Пик полового созревания (пубертатный период) приходится у девочек на 12-16 лет. В это время под действием эстрогенов формируются вторичные половые признаки женщины. К ним относятся: развитие молочных желез, становление женского типа телосложения (особенности мускулатуры, отложения запасов жира, пропорций скелета – широкие бедра, узкие плечи), специфика роста волос, сохранение относительно высокого голоса. У мальчиков пубертатный период в среднем протекает с 13 до 17 лет. Под действием андрогенов происходит интенсивное развитие вторичных мужских половых признаков: оволосение по мужскому типу, формирование низкого голоса и др. Кроме того, андрогены необходимы для непрерывной выработки сперматозоидов в семенниках, а также высокой активности центров полового поведения в мозге мужчины. Эстрогены, соответственно, нужны для обеспечения нормального цикла созревания яйцеклеток, беременности и высокой активности центров полового поведения в мозге женщины. Биологический смысл полового размножения состоит в том, чтобы, соединив и перемешав гены родителей, создать потомство, отличающееся от них по тем или иным свойствам. Главный результат полового размножения – формирование разнообразия организмов, без чего невозможно выживание в изменяющейся внешней среде. Ключевым моментом полового размножения является оплодотворение– слияние мужских и женских половых клеток (гамет). При этом образуется зигота – первая клетка будущего организма потомка. Процессу оплодотворения у высших животных, как правило, предшествует весьма сложные поведенческие ритуалы: турниры самцов, ухаживание самца за самкой и т.д. Их смысл – продемонстрировать самке, что самец достоин ее внимания, а потомство получит от отца гены, увеличивающие шансы на выживание. Программы такого поведения, также как и критерии выбора самкой самца, закреплены в нервной системе врожденно. Homo sapiens также совершенно не свободен от этого генетического «груза». Различные варианты полового, а затем и родительского поведения являются чрезвычайно важными составляющими жизни каждого взрослого человека. Половой акт– физический контакт мужского и женского организмов. При этом функцию доставки сперматозоидов во влагалище выполняет наружный половой орган мужчины – половой член (пенис), в котором выделяют основание, тело и головку. Все они при половом возбуждении способны наполняться кровью и, увеличиваясь в размерах, твердеть (эрекция). При отсутствии эрекции половой акт затруднителен. К наружным половым органам также относится мошонка. Вход во влагалище прикрывают наружные женские половые органы – большие и малые половые губы. Над влагалищем в месте смыкания малых половых губ находится клитор – аналог головки полового члена у мужчин. Отверстие мочеиспускательного канала у женщин расположено между клитором и входом во влагалище.
Ритмическая стимуляция полового члена при его движениях внутри влагалища довольно быстро (в среднем – через несколько минут) приводит к сокращениям гладких мышц семявыносящих протоков и выбросу спермы – эякуляции. У женщины при достижении высокого уровня полового возбуждения могут возникать аналогичные сокращения влагалища, способствующие продвижению спермы к шейке матки. Матка нерожавшей женщины имеет размер около 5 см; рожавшей – в 1,5-2 раза больше. Цилиндрическая шейка метки вдается в полость влагалища. Внутри шейки имеется канал, по которому сперматозоиды попадают в полость матки, а затем – в яйцеводы.
Схема полового акта. Рисунок Леонардо да Винчи (1492).
После объединения ДНК отца и матери оплодотворенная яйцеклетка (зигота) в течение суток приступает к делению, а точнее – к дроблению на все более мелкие клетки. Формирующийся эмбрион при этом движется по яйцеводу к матке. Спустя 5 суток, когда приближается момент входа в матку, он состоит примерно из 200 клеток, образующих полый шар – бластоцисту. Бластоциста (не путать с бластулой ланцетника) представляет собой специфическую стадию развития наземных позвоночных. Ее диаметр у человека не превышает 0,2 мм. Поверхность шара составляют клетки трофобласта. Трофобласт в дальнейшем обеспечивает внедрение зародыша в стенку матки и формирует поверхность ворсинок плаценты. Внутри шара бластоцисты находится компактное скопление клеток – эмбриобласт. Клетки эмбриобласта дают начало собственно зародышу и его оболочкам.
Внедрение бластоцисты в стенку матки и начало формирования ворсинок плаценты.
Стенка матки состоит из трех слоев: наружного (периметрий; волокнистая соединительная ткань), среднего (миометрий; гладкие мышечные волокна) и внутреннего (эндометрий; слизистая матки). Эндометрий обеспечивает контакт с эмбрионом и развитие плаценты. Он представляет собой сложный комплекс из эпителиальных клеток (покровных, железистых, мерцательных) и клеток соединительной ткани, схожих с образующими дерму. В момент овуляции толщина эндометрия максимальна и сохраняется таковой примерно в течение 2-х недель под действием гормона желтого тела прогестерона. Если внедрения эмбриона в стенку матки не произошло, то желтое тело разрушается, и прекращение выделения прогестерона приводит к отторжению поверхностной части эндометрия. Так возникают менструации – месячные кровотечения, длящиеся в зависимости от особенностей организма женщины 3-7 дней. Кровопотеря при этом составляет 40-150 г. Первый день менструации – начало цикла, длительность цикла – в среднем 28 дней. Во время менструации важно соблюдение правил гигиены и, по возможности, физического и психического покоя. Не рекомендуются купания и ванны (лучше пользоваться душем). Исключаются половые контакты.
Если произошло оплодотворение, клетки оболочки зародыша (трофобласт) начинают выделять хорионический гормон, который предотвращает распад желтого тела. Появление в крови хорионического гормона определяется тестами на раннюю беременность (уже через 6-10 дней после оплодотворения). Резкие скачки концентрации прогестерона и эстрогенов при овуляции и, особенно, перед менструацией могут негативно сказываться на физическом состоянии и настроении женщины (овуляторный и предменструальный синдром – ПМС).
Бесплодиеявляется весьма распространенной проблемой. Существенно легче диагностируется бесплодие мужчин, поэтому супружеской паре при наличии проблем рекомендуется начинать с анализа спермы на количество и подвижность сперматозоидов. В случае женского организма причинами могут быть: · заболевания яичников; · непроходимость маточных труб; · заболевания матки; · гормональные нарушения; · генетические нарушения; · иммунные нарушения. В случае иммунных нарушений для организма женщины сперматозоиды и развивающийся эмбрион являются чужеродными объектами – источниками антигенов. Описаны ситуации, когда в полость матки и яйцеводов выделяются антитела, присоединяющиеся к мужским половым клеткам и снижающие их подвижность. Еще большую опасность несет атака антителами матери ворсинок плаценты либо проникновение антител из ее крови в кровоток эмбриона (как при резус-конфликте). Одним из способов борьбы с бесплодием является использование экстракорпорального оплодотворения – ЭКО. Суть метода состоит в том, что яйцеклетку извлекают из яичника и оплодотворяют сперматозоидами в искусственных условиях (в пробирке – «in vitro»). Полученный эмбрион несколько дней содержится в инкубаторе, после чего переносится в полость матки для дальнейшего развития. К 2010 году около 4 млн. детей было зачато с помощью ЭКО. Вместе с тем, ЭКО делает возможным использование донорской спермы, донорских яйцеклеток и даже суррогатных матерей, что влечет за собой серьезные юридические и морально-этические проблемы. Развитие эмбриона. Характерной особенностью плацентарных млекопитающих является внутриутробное развитие потомства в полости матки, при этом все функции эмбриона поддерживаются за счет контакта с телом матери, который реализуется с помощью плаценты. Развитие эмбриона происходит в околоплодных водах, которые удерживают оболочки зародыша. Плацента срастается с оболочками. От плаценты к эмбриону идет пуповина (пупочный канатик), содержащая большое количество кровеносных сосудов. Зародышевые оболочки состоят из генетически тех же клеток, что и ткани эмбриона. После внедрения бластоцисты в стенку матки клетки зародышевых оболочек разрастаются по поверхности трофобласта и образуют дополнительные складки вокруг эмбриона, которые называются амнионом. Именно в полости между амнионом и эмбрионом накапливается околоплодная жидкость. Внешний слой оболочек зародыша называется хорионом. Хорион образует ворсинки, внедряющиеся в стенку матки (важнейшая составляющая плаценты).
Рис. Схема формирования зародышевых оболочек эмбриона человека. Трофобласт обозначен зеленым, эмбрион – фиолетовым, оболочки зародыша (в т.ч. амнион) – синим; амниотическая полость – розовым; полость брастоцисты – желтым, стенка матки –коричневым.
Плацента– временный орган, состоящий одновременно из тканей эмбриона и матери. Внедрение хориона в стенку матки сопровождается формированием небольших лакун (полостей) между его ворсинками и эндометрием. В эти лакуны «прорываются» кровеносные сосуды матери – артерии и вены. В результате ворсинки хориона постоянно омывает ток материнской крови. В ворсинки заходят сосуды эмбриона, достигающие плаценты благодаря пуповине. В результате между кровью матери и кровью эмбриона происходит: · обмен газами (О2 движется от матери к ребенку; СО2 – в обратном направлении); · движение воды, минеральных и питательных веществ (от матери), а также отходов обмена (от ребенка); · обмен гормонами; перемещение антител матери в кровоток ребенка (формирование естественного пассивного иммунитета).
Рис. Ворсинки хориона, в 6 недель покрывавшие всю поверхность зародышевых оболочек, к 3-му месяцу формируют плаценту. Эндокринная функция плаценты: выделяет хорионический гормон, прогестерон, эстрагены, пролактин, со временем полностью заменяет желтое тело. Длительность беременности у человека составляет около 280 дней (40 недель или 10 циклов овуляции). В ходе беременности значительно изменяется обмен веществ в теле матери. Возрастают потребление кислорода и выработка энергии, белковый обмен, обмен минеральных веществ. Для развития скелета плода женщине необходимы повышенные количества солей кальция и фосфора. Увеличивается потребность в железе, витаминах и т.д. В связи с развитием системы кровоснабжения плаценты возрастает нагрузка на левый желудочек. Объем циркулирующей в теле женщины крови к концу беременности становится выше на треть, содержание гемоглобина в крови увеличивается. Усиливается деятельность почек, выделяется больше мочи, мочеиспускание учащается. Особенно велики нагрузки на организм матери при многоплодной беременности – вынашивании близнецов. Причиной многоплодной беременности чаще всего является одновременное оплодотворение двух яйцеклеток. В этом случае развиваются разнояйцовые или дизиготные близнецы (примерно 1 случай на 100 родов). Реже эмбрионы формируются из одной оплодотворенной яйцеклетки (однояйцовые или монозиготные близнецы; 1 случай на 200 родов). Стрессы матери, перегрузки, хронические и инфекционные заболевания, бесконтрольный прием лекарственных препаратов, курение, алкоголь – все это может оказать воздействие на физическое и психическое развитие ребенка. Значимость факторов, влиявших на организм человека в пренатальный период, лишь немногим уступает роли наследственности («качество» родительских генов). Стадии развития эмбриона. Имплантация в среднем происходит на 7-е сутки после оплодотворения. После этого начинается образование оболочек зародыша, а также разделение клеток эмбриона на зародышевые листки – эктодерму (ближе к амниотической полости), мезодерму и энтодерму. В дальнейшем эктодерма дает эпидермис кожи, нервную систему, органы чувств; энтодерма – ЖКТ, его железы и дыхательную систему; мезодерма – скелет, мышцы, железы внутренней секреции, кровеносную, выделительную и половую системы. На 14 сутки образуется плотный контакт между ворсинками хориона и слизистой матки и ее сосудами; начинается формирование плаценты. В конце 3-й недели развития зародыша начинают закладываться органы, на 5-й образуются зачатки рук и ног, с 6-й бьется сердце, к концу 8-й сформирована общая структура тела: голова, грудная клетка, живот, конечности. К концу 8-й недели завершается эмбриональный период развития: в теле эмбриона заканчивается закладка основных органов и систем, исчезают жаберные дуги, жаберные щели и хвост. В этот момент зародыш имеет массу 5 г и длину около 4 см. С 9-й недели начинается плодныйпериод – происходит развитие и рост всех систем плода. На 5-м месяце мать начинает ощущать его движения (хотя зародыш шевелится уже в возрасте 3 месяца, а движения губ можно видеть на УЗИ в 10 недель). В 24 недели плод весит около 700 г и вырастает до 30 см. К моменту завершения пренатального периода (к родам) масса ребенка составляет в среднем 3,2-3,5 кг, длина тела – около 50 см. Чувствительность эмбриона и плода к различным негативным воздействиям тем выше, чем меньше срок беременности. На 1-8 неделях риск самопроизвольного прерывания беременности («выкидыш») на порядок больше, чем в течение плодного периода. Для оценки состояния эмбриона используются УЗИ, анализ крови матери (концентрация ряда гормонов эмбриона и плаценты позволяет оценить их состояние), а также в случае риска серьезных патологий – пренатальная диагностика с помощью взятия проб околоплодных вод либо хориона. Пол ребенка с помощью УЗИ можно достаточно уверенно определить, начиная с 12-й недели.
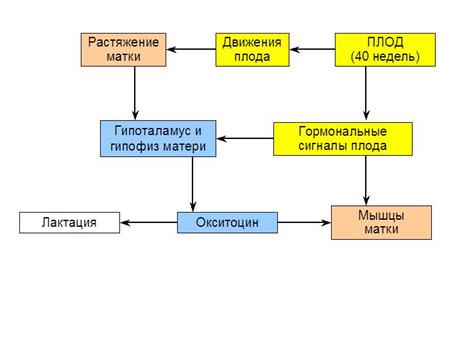
Стадии развития эмбриона и плода человека. Справа – пример определения пола ребенка с помощью современных методов УЗИ. Роды и рождение. Долгое время считали, что родовая деятельность запускается организмом матери. Оказалось, что момент начала родов определяет, прежде всего, плод. В конце беременности в его мозге срабатывают «биологические часы», настроенные на срок примерно 40 недель. Главную роль при этом играют гипоталамус, гипофиз и эпифиз ребенка. Решающее значение имеют: 1) гормональные сигналы плода, усиливающие сократимость матки и приводящие к выделению организмом матери окситоцина; 2) двигательная активность плода через рецепторы растяжения матки и нервную систему матери также влияет на секрецию окситоцина.
Основные факторы, запускающие сокращения матки при начале родовой деятельности. Окситоцин выделяется задней долей гипофиза, функция окситоцина состоит в усилении сокращений гладких мышц матки, а также протоков молочных желез, что важно для лактации. Кроме того, окситоцин – один из факторов активации мозговых центров материнского поведения. Сокращения матки в начале и середине родов – схватки; в конце родов – пóтуги. В последние недели беременности около 95% детей переворачиваются в матке головой вниз. Иные положения ребенка затрудняют роды и нередко требуют кесарева сечения. Выделяют три стадии родов: раскрытие шейки матки, изгнание плода и отделение последа.
На второй стадии происходит изгнание плода из матки за счет потуг –ритмичного сокращения мышц матки и брюшного пресса. В результате плод смещается по родовому каналу. В это время особенно важен постоянный контроль за состоянием ребенка со стороны врачей-специалистов. После рождения пуповину перерезают.
На завершающей стадии родов (в течение примерно получаса после рождения ребенка) происходит отслоение плаценты и выделение ее вместе с зародышевыми оболочками («послед»). Механизм отслоения основан на том, что по мере сокращения матки площадь контакта плаценты с эндометрием быстро уменьшается. В момент отслоения матка дополнительно мощно сжимается, что позволяет свести к минимуму кровопотери матери. Общая продолжительность родов у первородящих женщин составляет в среднем 15-20 ч, у повторно рожающих – 10-12 ч.
Стадии процесса родов. Роды и сам момент рождения имеют огромное значение для здоровья ребенка. К сожалению, всегда сохраняется риск получения родовой травмы, повреждения нервной системы из-за дефицита кислорода - гипоксии (если плацента слишком рано отслаивается, происходит пережатие пуповины и др.). Определенную опасность несут роды и для матери. Основные проблемы связаны с разрывом родовых путей и кровотечениями при нарушении отделения последа.
Серьезнейшее изменение в момент родов претерпевает система кровообращения. Поступление О2 в организм плода обеспечивает пупочная вена, впадающая в нижнюю полую вену. Далее кровь течет в правое предсердие, а из него – сразу в левое предсердие через овальное отверстие, позволяющее крови миновать малый круг (не работает, поскольку пока не функционируют легкие). В момент первого вдоха сосуды малого круга наполняются кровью, ее давление в правом предсердии падает, и овальное отверстие закрывается особым клапаном. В дальнейшем этот клапан прирастает к тканям межпредсердной перегородки. Лактация – процесс образования и выделения молока молочной железой млекопитающих. Молочные железы, строго говоря, не относятся к половой системе. Однако их развитие и функционирование регулируется половыми гормонами в теснейшей связи с беременностью и родами. У женщин каждая молочная железа состоит из 15-20 долек, окруженных жировой тканью. Каждая долька имеет выводной млечный проток, направляющийся к соску. Протоки частично сливаются и открываются на вершине соска несколькими отверстиями. Первый этап развития молочной железы проходит в пубертатный период под влиянием эстрогенов; второй – во время беременности под действием эстрогенов и пролактина. Пролактин – гормон передней доли гипофиза, непосредственно управляющий лактацией. Во время беременности выделение пролактина усиливают эстрогены, вырабатываемые плацентой; с началом кормления выделение пролактина стимулируется актом сосания – то есть механическим раздражением соска молочной железы. Пролактин – важнейший из гормонов, влияющих на уровень материнской (родительской) мотивации. У нерожавшей женщины дольки молочных желез состоят из тонких слепозамкнутых трубочек – млечных ходов. В ходе беременности эти ходы формируют многочисленные секреторные альвеолы, поверхность которых составляют особые клетки – лактоциты. Во второй половине беременности лактоциты начинают выделять молозиво; через 3-5 дней после родов молозиво превращается в полноценное молоко. Молозиво отличается от молока более низким содержанием воды и более высоким – белков-антител. Выделение молозива обеспечивает питание новорожденного в самые первые дни жизни, когда его организм еще не способен усваивать большие объемы жидкостей. Кроме того, молозиво продолжает формирование естественного пассивного иммунитета ребенка.
Общее строение молочной железы, строение альвеолы. Женское молоко по составу максимально соответствует пищевым потребностям младенца. Оно содержит примерно 7% углеводов, 4% жиров, 1% белков, витамины и минеральные соли. Кроме того, в состав молока входят белки-антитела и целый ряд гормональных факторов, продолжающих даже после рождения направлять развитие ребенка (его нервной и иммунной систем, ЖКТ и др.). Количество грудного молока у кормящей матери постепенно возрастает и достигает максимальных величин к 8-9-й неделе. После этого оно, как правило, остается стабильным, составляя 1-1,5 л в сутки. Вскармливание ребенка грудным молоком – важнейшая предпосылка его хорошего здоровья в течение всей последующей жизни. Доказан также более высокий уровень интеллекта у детей, хотя бы полгода получавших материнское молоко.
Поиск по сайту: |


 Половой акт в норме сопровождается возникновением ярких позитивных эмоциональных переживаний. Их источником являются эрогенные зоны. У мужчин это, прежде всего, головка и тело полового члена; у женщин – клитор, малые половые губы, влагалище.
Половой акт в норме сопровождается возникновением ярких позитивных эмоциональных переживаний. Их источником являются эрогенные зоны. У мужчин это, прежде всего, головка и тело полового члена; у женщин – клитор, малые половые губы, влагалище. При наличии в фаллопиевой трубе готовой к оплодотворению яйцеклетки (жизнеспособна не более 1-2 дней после овуляции) первый из достигших ее сперматозоидов, используя ферменты акросомы, проникает в цитоплазму ооцита. Одновременно происходит уплотнение блестящей оболочки, что блокирует активность «опоздавших» мужских половых клеток.
При наличии в фаллопиевой трубе готовой к оплодотворению яйцеклетки (жизнеспособна не более 1-2 дней после овуляции) первый из достигших ее сперматозоидов, используя ферменты акросомы, проникает в цитоплазму ооцита. Одновременно происходит уплотнение блестящей оболочки, что блокирует активность «опоздавших» мужских половых клеток.
 Месячный цикл регулируется гормонами гипоталамуса гипофиза (ФСГ, ЛГ).
Месячный цикл регулируется гормонами гипоталамуса гипофиза (ФСГ, ЛГ).
 Развитие основных структур плаценты завершается в конце 3-го месяца беременности. К моменту родов плацента имеет вид плоского диска диаметром 15-20 см и толщиной до 3 см. Общая площадь ворсинок хориона достигает 1 м2.
Развитие основных структур плаценты завершается в конце 3-го месяца беременности. К моменту родов плацента имеет вид плоского диска диаметром 15-20 см и толщиной до 3 см. Общая площадь ворсинок хориона достигает 1 м2.

 На первой из них в результате периодических схваток, длящихся обычно несколько часов, шейка матки раскрывается. Этому способствует давление стенок матки, передающееся на шейку через образованный оболочками зародыша околоплодный пузырь. После раскрытия шейки оболочка пузыря рвется, и околоплодная жидкость («вóды») вытекает, увлажняя родовые пути.
На первой из них в результате периодических схваток, длящихся обычно несколько часов, шейка матки раскрывается. Этому способствует давление стенок матки, передающееся на шейку через образованный оболочками зародыша околоплодный пузырь. После раскрытия шейки оболочка пузыря рвется, и околоплодная жидкость («вóды») вытекает, увлажняя родовые пути.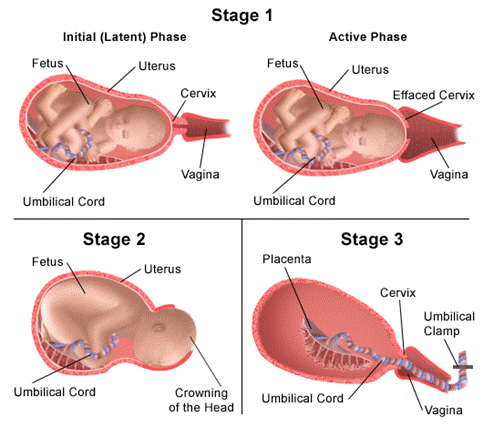
 Моментом вступления в жизнь считается первый вдох и первый крик ребенка. Это означает, что дыхательный центр отреагировал на накопление СО2 в крови новорожденного. Для дыхания младенца характерна высокая частота (40-60 раз в минуту), глубокий вдох и несколько затрудненный выдох, что способствует расправлению легких.
Моментом вступления в жизнь считается первый вдох и первый крик ребенка. Это означает, что дыхательный центр отреагировал на накопление СО2 в крови новорожденного. Для дыхания младенца характерна высокая частота (40-60 раз в минуту), глубокий вдох и несколько затрудненный выдох, что способствует расправлению легких.
