|
|
|
Архитектура Астрономия Аудит Биология Ботаника Бухгалтерский учёт Войное дело Генетика География Геология Дизайн Искусство История Кино Кулинария Культура Литература Математика Медицина Металлургия Мифология Музыка Психология Религия Спорт Строительство Техника Транспорт Туризм Усадьба Физика Фотография Химия Экология Электричество Электроника Энергетика |
Лучевые признаки наиболее частых заболеваний сердца и крупных сосудов.
Хроническая недостаточность кровообращения (ХНК)
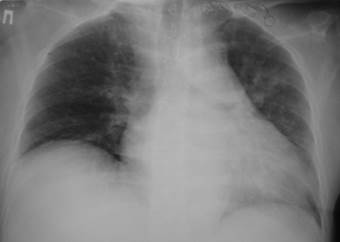
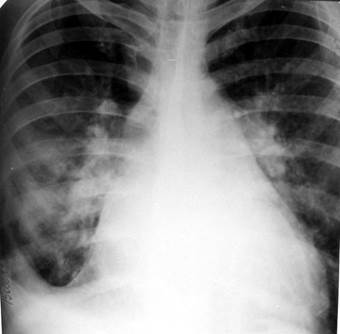
Диагностические критерии: 1. Венозный застой. 2. Увеличение левого предсердия. 3. Двухсторонний плевральный выпот. 4. Кардиомегалия (кардиоторакальный индекс > 50%, более чем в 90%). Классификация рентгенологических симптомов перераспределения легочного кровотока (Л.А. Низовцева): 1. 0 степень - сосудистый рисунок не изменен. 2. I степень - верхнедолевой венозный застой. 3. II степень - диффузный венозный застой. 4. III степень - интерстициальный отек легких. 5. IV степень - альвеолярный отек легких. 6. V степень - смешанный тип (венозный застой + артериальная гипертензия). Перикардит. Рентгенологическое исследование позволяет обнаружить жидкость в перикарде при сердечной недостаточности, уремии, остром вирусном перикардите, инфаркте миокарда и т.д. в количестве от 100 мл по изменениям конфигурации сердца (сглаживанием выемок на его силуэте), общему увеличению размеров и ослаблению пульсации. Эхо-КГ должна использоваться как первичный метод при наличии клинического подозрения. При сухом перикардите при эхо-КГ определяется увеличение эхогенности заднего листка перикарда и утолщение листков перикарда. Выпот в полости перикарда обнаруживается как появление эхонегативного пространства за задней стенкой левого желудочка. В норме незначительное количество при М-методе можно обнаружить только в области задней стенки ЛЖ, причем величина сепарации листков перикарда не превышает 3 мм. При стандартной КТ и МРТ лучше распознаются перикардиты с фиброзными сращениями, утолщением перикарда и минимальными осумкованными скоплениями жидкости. Применяются при неясных результатах эхо-КГ.
При хроническом констриктивном перикардите кальциноз перикарда визуализируется основными рентгенологическими методами, особенно при рентгеноскопии, а также эхо-КГ. Регистрируется снижение сократимости сердца. Аневризма аорты. Часто при рентгенографии грудной клетки патологии не выявляется. Однако расширение тени аорты, особенно впервые выявленное, должно вызывать подозрение на расслаивание. Если корень аорты обызвествлен, отхождение кальцифицированной интимы от наружного контура сосуда более, чем на 1 см делает диагноз весьма вероятным. При рентгенографии поясничного отдела позвоночника в 80% случаев справа или слева от поясничных позвонков изображается обызвествление с округлыми контурами, мягкотканное образование, отсутствие тени левой поясничной мышцы. Стандартная КТ позволяет определить диаметр аорты, протяженность ее расширения, вид аневризмы, воздействие на окружающие структуры. Для оценки деталей морфологии применяется КТ с болюсным контрастированием и МРТ. Эхо-КГ применяют для скрининга аневризм в области восходящей аорты. При угрожающем разрыве аорты, расслаивающих аневризмах методом выбора является торакальная аортография.
До 80% аневризм брюшного отдела аорты видны на рентгенограммах. При УЗИ также определяется аневризма брюшного отдела аорты. Возможности КТ и МРТ те же, что и при аневризмах грудной аорты. ТЭЛА (тромбоэмболия легочной артерии). Диагностические критерии при рентгенографии: 1. Высокое стояние правого или левого купола диафрагмы; 2. Плевральный выпот; 3. Ателектаз; 4. Полнокровие корней легких; 5. Фокальный или параплевральный инфильтрат; 6. Внезапный обрыв хода сосуда. Все это неспецифичные, хотя и встречающиеся при ТЭЛА признаки. Симптом Вестермарка (локальное уменьшение легочной васкуляризации) высокоспецифичен, но низкочувствителен. Как оптимальный метод рассматривается спиральная КТ с болюсным усилением: Выявляются прямые симптомы эмболии центральных ветвей легочной артерии с чувствительностью 85-100%; В отличии от других методов дополняет рентгенографию в распознавании инфарктов легкого и в установлении альтернативного диагноза. Ожидается, что в будущем КТ полностью вытеснит сцинтиграфию, а ангиопульмонография сохранит значение только при неинформативности КТ.
Ангиопульмонография – эталонный метод диагностики ТЭЛА. Показания: 1. Средняя либо неопределенная вероятность ТЭЛА по данным вентиляционно-перфузионной сцинтиграфии легких + клиника ТЭЛА. 2. Для дифференциальной диагностики истинного рецидива ТЭЛА (из-за неэффективности лечения) и эмболии вследствие фрагментации локального тромба (коррекции лечения не требуется). Ангиопульмонографию можно не проводить, если вероятность ТЭЛА по результатам вентиляционно-перфузионной сцинтиграфии низкая, имеется достаточный функциональный резерв сердечно-сосудистой и дыхательной систем, а по данным неинвазивных исследований в динамике нет признаков проксимального тромбоза глубоких вен. В этом случае прогноз благоприятный. Достоверный диагноз: внезапный обрыв ветви легочной артерии, контур тромба. Вероятный диагноз: резкое сужение ветви легочной артерии, медленное вымывание контраста.
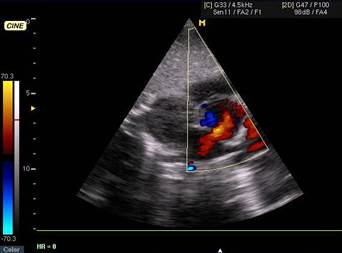
Митральный стеноз. Диагностические критерии: 1. Фиброз и кальциноз створок митрального клапана. 2. Однонаправленное движение створок митрального клапана. 3. Гипертрофия левого предсердия и правого желудочка. 4. Легочная гипертензия.
Митральная недостаточность. Диагностические критерии: 1. Поток регургитации на допэхо-КГ. 2. Дилатация левого предсердия и желудочка. 3. Венозный застой в легких.
Аортальный стеноз. Диагностические критерии: 1. Фиброз и кальциноз створок аортального клапана. 2. Неполное раскрытие створок аортального клапана. 3. Гипертрофия левого желудочка.
Аортальная недостаточность. Диагностические критерии: 1. Сепарация створок аортального клапана. 2. Осцилляция створок митрального клапана. 3. Дилатация левого желудочка.
ДМПП (дефект межпредсердной перегородки). Диагностические критерии: 1. Прерывистость МПП. 2. Увеличение обоих предсердий и правого желудочка. 3. Легочная гипертензия.
ДМЖП (дефект межжелудочковой перегородки). Диагностические критерии: 1. Прерывистость МЖП. 2. Увеличение правого желудочка. 3. Легочная гипертензия. Внутрисердечный тромбоз. Диагностические критерии: 1. Объемное образование в полости сердца.
Поиск по сайту: |