 |
|
|
Архитектура Астрономия Аудит Биология Ботаника Бухгалтерский учёт Войное дело Генетика География Геология Дизайн Искусство История Кино Кулинария Культура Литература Математика Медицина Металлургия Мифология Музыка Психология Религия Спорт Строительство Техника Транспорт Туризм Усадьба Физика Фотография Химия Экология Электричество Электроника Энергетика |
Гипертензия патогенезі
НЕСЕПТІК СИНДРОМ Несепте өзгерістің болуы бірінші кезекте бүйрек ауруына, несеп шығару жолдарының ауруларына күдік тудырады. Протеинурия – бүйрек зақымдануының ең негізгі симптомдарының бірі. Несепте анықталатын нәруыздар негізігнен қан сарысуынан түсетін нәруыздар болып келеді. Тәулігіне екі бүйректен 180 л шамасында қан сарысуы сүзіледі. Қалыпты жағдайда тәулігіне 150 мг дейін ғана нәруыз несеппен шығады. Қан сарысуының 1 л-де 60-80 г нәруыз болатындықтан несепте мұндай аз көлемде нәруыздардың анықталуы гломерулярлы тосқауылдың, қан сарысуындағы нәруыздардың ұсталуын қамтамасыз ететінін, өте жоғары тиімділігін дәлелдейді. Бүйрек шумақтарында қан сарысуы нәруыздарының молекулалық салмағына және көлеміне байланысты сүзілуі жүреді. Молекулалық салмағы 20 000 Да аспайтын кішкентай нәруыздар алғашқы несепке түседі, бірақ кейін кері сіңіріледі немесе проксимальді өзекшелерде ыдырайды. Қалыпты жағдайда соңғы зөрде анықталатын нәруыздар: альбумин (40%), IgG (10 %), жеңіл тізбек (5%), IgA (3%). Қалыпты несепте кездесетін нәруыздардың 50 % Тамма-Хорсфалл нәруызы құрайды, олар өзекшелерде (Генле ілмегінің өрлемелі бөлімінде) түзіледі. Шамалы бөлімін кері сіңірілмеген төмен молекулалы нәруыздар құрайды (β2-микроглобулин, ά1, ά2 микроглобулин γ, лизоцим). Қарапайым зерттеу әдістері (сульфасалицил қышқылымен сынама, тест-сызықшалар) қалыпты зөрмен бөлінетін нәруыздарды анықтай алмайды. Патологиялық протеинурия механизмі: Протеинурия дамуының үш механизмі бар (1-сурет). Асып төгілу протеинуриясы қан сарысулық төмен молекулалы нәруыздардың өндірілуінің жоғарылауы кезінде дамиды (жеңіл тізбектер, иммуноглобулиндер, гемоглобин, миоглобин), бұлар қалыпты шумақ арқылы еркін сүзіледі, қайта сорылу мүмкіндігінен асқан кезде артығы несеп арқылы шығады. Көбіне бұл – бір түрлі нәруыздар, ең жиі кездесетіні - пролиферативті В-жасушалы аурулар (миеломды ауру) кезіндегі иммуноглобулиндердің жеңіл тізбектері. Кейде асып төгілу протеинуриясы нәруыздардың бірнеше түрімен қабыну кезінде қабынудың жедел фазалық нәруыздарының өте көп өндірілуі кезінде анықталады.
1-сурет. Протеинурияның даму механизмдері ( К.А. О’Каллагхан бойынша, 2009ж)
Тубулярлы протеинурия бүйрек өзекшелерінде кері сіңірілу үрдісінің бұзылуынан дамиды.Сүзілу тосқауылы (шумақ капиллярлары) қалыпты. Несепте ά1-ά2 микроглобулиндер, β2-микроглобулин экскрециясы жоғарылайды. Туа пайда болған және жүре пайда болған түтікшелік-интерстициялықі аурулар кезінде анықталады. Тәуліктік протеинурия көлемі сирек 1-2 г-нан асады. Гломерулярлы протеинурия гломерулярлы тосқауыл зақымдануы кезінде дамиды (гломерулярлы аурулар, диабеттік, гипертониялық нефропатия, бүйрек веналары трамбозы, бүйректің ишемиялық ауруы, амилоидоз). Барлық гломерулярлы протеинурия кезіндегі морфологиялық өзгерістер саңылаулы диафрагма өткізгіштігінің жоғарылауымен жүретін подоцит аяқшалары өсінділерінің қосылып кетуімен сипатталады. Аурулардың патогенезі әртүрлі. Нефротикалық синдромның туа пайда болған, тұқым қуалайтын түрі де болады (саңылаулы диафрагманың ақауынан). Балалық шақта жиі кездесетін, морфологиялық аз өзгерістермен көрінетін нефротикалық синдром кезінде электронды микроскопияда подоцит аяқшалары өсінділерінің жалпылама қосылуы байқалады, ал жарықты микроскопияда шумақ көрінісі қалыпты болады. Бұл кезде қаннан альбумин басымырақ жоғалады (селективті протеинурия). Шумақта айқын қабынумен, склерозды өзгерістермен жүретін басқа гломерулонефриттер кезінде подоцит аяқшалары өсінділерінің ошақты өзгерістері байқалады. Несепте ірі нәруыздар да пайда болуы мүмкін (иммуноглобулиндер, ά2 макроглобулиндер), бұндай протеинурияны селективті емес протеинурия деп атайды. Гломерулярлы протеинурия диабет және гипертония кезінде кездесетін аз көлемнен (1г/тәу дейін) гломерулонефриттер кезінде кездесетін өте көп көлемге (2-3 г/тәу және одан жоғары) дейін болуы мүмкін, бұндай жағдай. 3,5 г\тәулігінен асатын жоғары протеинурия гипоальбуминемияға әкеледі, бұл нефротикалық синдромның дамуын шақырады. Несептегі нәруызды және креатинин концентрациясын бірге анықтаған кезде, егер осы протеин\креатинин коэффициенті >400 мг/ммоль немесе >45 мг/мг (г/г) асатын болса, ол нефротикалық синдромға тән үлкен протеинурия. Диабет немесе гипертония кезінде микроальбуминурия жоғары сезімтал әдістер арқылы несепте 20-200 мг/тәу анықталады. Тубулярлы протеинурияны анықтау үшін несепті ά1 микроглобулинге зерттейді. Патологиялық протеинуриялармен бірге өтпелі протеинурияның болатындығын естен шығармау керек. 1% сау адамдарда асимптоматикалық протеинурия болатындығы скрининг зерттеулері арқылы дәлелденген. Несепті бір реттік зерттеуде протеинурияның анықталуы бүйрек ауруының көрсеткіші болып табылмайды. Аз көлемдегі протеинурия несепті ұзақ уақыт сақтау кезінде формалық элементтердің бұзылуынан анықталуы мүмкін (жалған протеинурия). Инфекция, несеп шығару жолдарының ісіктері кезінде несеп-жыныс жолдарынан нәруыз бөлінуі мүмкін. Функциональді протеинурия. Ортостатикалық протеинурия – кейде ұзақ уақыт жүрген кезде пайда болады (вертикальді жағдайда), горизонтальді жағдайда тез жоғалады. Жиі жасөспірім шақта кездеседі. Несепте 2 г/тәу дейін нәруыз (күндіз) пайда болуы мүмкін. Диагностикалық мақсатта ортостатикалық сынама жүргізіледі: несептің екі бөлімі жиналып құрамындағы нәруыз анықталады, біріншісі - төсектен тұрардың алдында және екіншісі – жүргеннен кейін немесе бел артына таяқ қою арқылы гиперлордоз жағдайында. Күш түсу протеинуриясы сау адамдарда 20 % жағдайда физикалық жүктемеден кейін пайда болады (мысалы спортсмендерде) және гемодинамикалық өзгерістерге, қанның таралуына байланысты. Қызба кезіндегі протеинурия жиі балалар мен ересектерде жедел қызба жағдайларында байқалады да, одан кейін болмайды. Протеинурия жекеленген немесе синдромдар құрамында болуы мүмкін. Протеинурия себебі болатын ауру диагностикасы үшін кезеңді зерттеулер жүргізу керек. Қосымша 1 және 2 кестеде протеинурияның диагностикалық ізденістері мен алгоритмі берілген. Гематуриянесеп шығару жүйесі ауруларының ең жиі симптомдарының бірі болып табылады,бүйрек зақымдануымен жүретін басқа да аурулар кезінде (жүйелі аурулар) кездеседі. Кейде бүйректен тыс аурулар кезінде байқалады (лейкоз, тромбоцитопения, антикоагулянттарды артық дозалау кезінде және т.б.). Эритроциттер несепке несеп шығару жүйесінің кез-келген бөлімінен түсуі мүмкін (шумақ, интерстиций, несеп жолы тамырларынан). Патологиялық болып микроскопия кезінде көру аймағында 5 және одан жоғары эритроциттердің пайда болуы саналады. Несепте өтпелі түрде эритроциттердің жоғарылауы қызбаға, физикалық жүктемеге және басқа да себептерге байланысты болуы мүмкін. Сондықтан микрогематурия клиникалық белгісіз және несеп жолдарының басқа да зақымдануынсыз анықталса қайталап тексеруді қажет етеді. Мектепке дейінгі балаларда асимптоматикалық микрогематурия әртүрлі авторлар бойынша 0,5-4,0 % және макрогематурия – 0,1-0,2 % кездеседі. Гематурия түрлері. Әртүрлі дәрежедегі микрогематурияны, макрогематурияны ажыратады. Гематурия жекеленген түрде және > 0,5 г/л протеинуриямен қосылған түрде кездесуі мүмкін. Соңғысы гломерулярлы зақымдануға тән. Гематурияны несептің құрамында гемоглобин және миоглобин болуымен, сонымен қатар кейбір дәрілік заттармен және тамақ өнімдерімен боялуынан ажырата білу керек. Сондықтан ажырату мақсатында несеп тұнбасының микроскопиясын жасау керек. Гематурияның себебі әртүрлі аурулар болуы мүмкін. Гематурияның бүйректік және бүйректен тыс себептерін ажыратады. Олардың кейбіреулері 1 кестеде берілген. Гломерулярлы және гломерулярлы емес гематурияны ажырату белгілі бір ауруға тән симптомдар мен зерттеулер нәтижесі бойынша жүргізіледі. Түсініксіз жағдайлар туындаса, несеп тұнбасын эритроциттер формасына тексеру керек. Эритроциттердің басым бөлігінің (40 % астам) өзгерген түрде болуы гломерулярлы текті екендігін көрсетеді. Бұл үшін фазалы-контрасты микроскопияны қолдану тиімді немесе тәжірибелі нефролог қарапайым жарықты микроскоп арқылы 400 есе ұлғайта отырып көре алады. Өзгермеген эритроциттердің (гломерулярлы емес) сақталуы урологиялық ауруды көрсетеді. Несеп жүйесінің туберкулезі кезінде гематурия лейкоцитуриямен (бактериялық емес) және аз көлемді протеинуриямен жүреді. Динамикада несепті микобактерияға себудің, аспапты зерттеулер нәтижесінің, инфекцияның алғашқы ошағының болуының маңызы зор.
1 Кесте. Гематурия себептері
Балалар нефрологының тәжрибесінде шумақтың базальді мембранасының туа пайда болған ақауынан (коллаген IVдеффектісі) дамитын гематурия кездесуі мүмкін. Бұл ауру (тұқым қуалайтын нефрит) және жанұялық қатерсіз гематурия диагнозы бүйрек биоптатында шумақтың базальді мембранасын электронды микроскопиялық зерттеу арқылы және де генетикалық зерттеулер арқылы қойылады. Гематурия кезіндегі сатылы түрде диагностикалық іздену және зерттеу алгоритмі қосымша 3,4 кестеде берілген. Лейкоцитурия– несеп жүйесінің бактериялық инфекциясының негізгі көрсеткіші. Абактериялық лейкоцитурия интерстициялық нефриттер кезінде кездесуі мүмкін. Мүмкіндігінше әртүрлі лейкоциттерді ажырату керек (нейтрофилді бактериялық инфекцияға тән, эозинофилдер - интерстициялық нефритке тән). Цилиндрурия. Қалыпты жағдайда өзекшелерде Тамма-Хорсфалл нәруызынан түзілетін бірен - саран гиалин цилиндрлері кездесуі мүмкін. Олардың саны қызба, физикалық жүктеме және патологиялық жағдайлар кезінде көбеюі мүмкін. Дәнді және жасушалық (лейкоцитарлы, эритроцитарлы) цилиндрлердің анықталуы бүйрек зақымдануын көрсетеді (гломерулонефрит, пиелонефрит). Люпус-нефрит кезінде несеп тұнбасында әртүрлі жасушалар және цилиндрлер кездеседі («телескопиялық» тұнба). Нефротикалық синдром кезінде құрамында майлы цилиндрлер анықталады, бүйрек зақымдануының ауыр сатысы кезінде – балауызды цилиндрлер кездеседі.
НЕФРОТИКАЛЫҚ СИНДРОМ Нефротикалық синдром (НС) бүйректің әртүрлі аурулары кезінде кездеседі. Бұл – нефрологиялық симптомдардың ең ірісінің бірі, болжамы қолайсыз және жаңа туған нәрестелерден егде жасқа дейін кездеседі. Симптомдар кешені құрамына кіреді: · ісіну (жайылған, анасаркаға дейін) · көлемді протеинурия, 3,5 г/тәу жоғары, балаларда 50 мг/кг/тәу жоғары · гипопротеинемия (40 г/тәу төмен), гипоальбуминемия (30 г/л төмен), гипер ά2глобулинемия · гиперхолестеринемия (гиперлипидемия) НС себептерін біріншілік бүйректік және екіншілік деп бөледі( 2-кесте). НС себептері науқас жасына, тұру аймағына байланысты әртүрлі болып келеді. Балаларда жиі НС аз өзгерістермен көрінетін гломерулонефрит (ГН) есебінен дамиды, ал ересектерде – жиі мембранозды нефропатия немесе фокальді-сегменттік гломерулосклероз салдарынан дамиды. Ерте жастағы балаларда туа пайда болған нефротикалық синдром кездеседі, оның негізгі себебі подоцит нәруыздары гендерінің мутациясы. НС кезіндегі ісіну жұмсақ, қамыр тәрізді. 2- Кесте. Нефротикалық синдром себептері
Балаларда алдымен көз маңы аймағында анықталады. Жиі ондай ісінуді аллергиялық ісік деп қарастырады. Ісіну барлық денеге жайылады, сұйықтықтың өкпеқап және жүрекқап қуысында жиналуы, ен қалтасы маңында жиналуы тән. Ересектерде ісіну аяғында (жүрген кезде) немесе бел аймағынан (жатқан кезде) басталады. НС кезінде ісіну несеппен көлемді түрде нәруыздардың жоғалуынан және онкотикалық қысымның төмендеуінен дамиды. Гиповолемия өз кезегінде ренин-ангиотензин- альдостерон жүйесінің белсенуін шақырады (РААЖ) және тұз және судың ұсталып қалуына әкеледі, олардың артық көлемде ұсталуы ісінуді ұлғайта түседі (2-сурет).
РААЖ белсенуі ↓ Су және тұздың ұсталуы ↓
|
2-сурет. Нефротикалық синдром патогенезі
НС көріністерінің бірі гиперлипидемия, несеппен нәруыздардың жоғалуынан дамиды. Гиперкоагуляцияға бейімдік байқалады, кейде тамыр тромбоздарының дамуына әкеледі. Әдетте НС бар ауру диагнозы бүйрек биоптатын гистологиялық зерттеу нәтижесі бойынша қойылады. Тек қана балалардағы аз өзгерістермен жүретін ГН-ке және диабеттік нефропатия кезінде биопсия жасамайақ диагноз қоюға болады. НС бар науқастарда ауыр асқынулар дамуы мүмкін: инфекциялар, гиповолемиялық нефротикалық криз, бүйректің жедел жетіспеушілігі (ЖБЖ), ми ісінуі, тамырлар тромбозы.
НЕФРИТИКАЛЫҚ (ЖЕДЕЛ НЕФРИТИКАЛЫҚ) СИНДРОМ
«Жедел нефритикалық синдром» симптомдар кешеніі мыналармен сипатталады:
· Гематуриямен (макро, микрогематурия)
· Протеинуриямен (орташа)
· Ісіну (жиі орташа)
· Артериялық гипертония
· Шумақтық фильтрация жылдамдығының тез төмендеуі және азотемиямен
Толық клиникалық-лабораторлық комплекспен бірге кейбір науқастарда тек жекеленген көріністер байқалуы мүмкін. Мысалы шамалы көз астының ісінуі және несептік синдром. Ісіну және гипертензия айқын болмай және аурудың қысқаша көрінісі түрінде өтуі мүмкін. Жедел нефритикалық синдромның себебі - инфекция (жедел стрептококктан кейінгі ГН, басқа да инфекциядан кейінгі ГН). Жүйелі аурулармен ажырата білу керек (жүйелі қызыл жегі, жүйелі васкулиттер, Гудпасчер синдромы және т.б.) (3-кесте).
3-кесте. Нефритикалық синдром себептері
| Біріншілік ГН |
|
| Жүйелі аурулар |
|
| Жедел түтікшелік-интерстициялықі нефрит |
Негізгі симптомдар патогенезі – ісіну және гипертензия ренин-ангиотензин-альдостерон жүйесінің белсенуінен және су мен тұздың ұсталуынан дамиды (3-сурет).
Созылмалы гломерулонефрит кезінде біртіндеп шумақтардың зақымдануы баяу түрде протеинурияның өсуіне, гематурияға, артериялық гипертензияға және бүйрек қызметінің төмендеуіне әкеледі (бүйректің созылмалы ауруының 1-ден 5-ке дейінгі сатылары).

3-сурет. Нефритикалық синдром патогенезі
Тез үдемелі ГН – шумақ ауруының бір түрі, бұл кезде бүйрек жетіспеушілігінің тез үдеуі, олигуриямен протеинурия және гематурияның қосарласа жүруі байқалады, нефротикалық синдром белгілері байқалмайды. Тез үдемелі гломерулонефриттің морфологиялық белгісіне экстракапиллярлы өзгерістер жатады («жарты ай тәрізді» өзгерістер >50 % шумақтарда кездеседі).
Балалар мен жасөспірімдердегі нефритикалық синдромның ең жиі себебіне стрептококктан кейінгі және инфекциядан кейінгі ГН жатады. Созылмалы ағым кезінде жиі IgA нефропатия анықталады. IgA нефропатия жедел нефритикалық синдром түрінде басталып балалар мен жасөспірімде узақ уақыт бойы гематурия және протеинуриямен көрінуі мүмкін. Бірақ уақыт өте келе (10 және одан көп жыл) бірінші орынға артериялық гипертензия және бүйрек қызметінің терминальді сатыға дейін төмендеуі (БСА 5- сатысы) шығады. Бұл ауру Қазақстанда және басқа да Азия елдерінде жиі кездеседі.
Жедел нефритикалық синдром асқынулары - эклампсия және жедел жүрек жетіспеушілігі, гипертонияның тез өрістеуінен және су мен тұздың ұсталуынан дамиды. Өтпелі азотемиямен бірге олигурия кезінде бүйректің жедел жетіспеушілігі дамып, гемодиализ емін қажет етуі мүмкін.
Тәжрибеде жедел нефритикалық синдромды жарты ай тәрізді зақымданумен жүретін тез үдемелі ГН-тен (бүйрек биопсиясы керек) ажырата білу керек, өйткені бұл аурулар кезінде емдеу жолы мен болжамы өзгеше.
ГИПЕРТОНИЯЛЫҚ СИНДРОМ
Артериялық гипертензия (АГ) – тұрақты түрде артериялық қан қысымының 140/90 мм.рт.ст және одан жоғары болуы. Балаларда жасына және жынысына байланысты 95 перцентильден асса қойылады (5- қосымша). Артериялық қан қысымы мына факторларға байланысты:
· Жалпы шеткері тамырлық қарсылық (ЖШТҚ)
· Экстрацеллюлярлы сұйықтық көлемі
· Жүрек лақтырысы денгейі
Артериялық қан қысымын реттеуде бүйректің маңызы зор. Көптеген бүйрек аурулары артериялық қан қысымының жоғарлауымен жүреді (біріншілік және жүйелі аурулар), бүйректің созылмалы ауруының (БСА 5-сатысы) терминальді сатысында оның жиілігі 80-100 % жетеді. Айналымдағы қанның көлемі (АҚК) алдымен бүйрек арқылы шығарылатын натрий көлеміне тікелей байланысты. Шеткері тамырлық қарсылық артериолалар вазоконстрикциясымен анықталады. АҚҚ себебі өте көп. Бүйрек аурулары, біріншілік-кардиоваскулярлы, эндокринді және басқа да аурула кезінде дамитын артериялық қан қысымын реттеуде бүйректің маңызы зор (4-кесте).
Гипертензия патогенезі
Натрий және судың іркілуі.Бүйрек қызметінің зақымдануы кезінде шумақтық фильтрация жылдамдығының төмендеуі натрий мен судың несеппен бөлінуінің төмендеуіне әкеледі. Соның салдарынанайналымдағы қанның көлемі жоғарылайды, сонымен қоса тамырлар қабырғасында натрий құрамы жоғарылайды, ол тамыр қабырғасын ісіндіреді және тамырлардың ангиотензин және катехоламиндерге прессорлық сезімталдығын жоғарылатады. Бұндай артериялық гипертонияға тұз қабылдаудан кейін ауырлау тән (тұзға сезімтал гипертензия деп аталады). Натрий денгейінің артуынан дамыған вазоконстрикция кальций тасымалының бұзылуынан болуы мүмкін. Сонымен, тамырлар қабырғасында натрий және кальцийдің жоғарылауы жалпы шеткері тамырлық қарсылықты жоғарылатады. Гипергидратация, гиперволемия және жүрек лақтырысының жоғарылауы жедел гломерулонефрит және БСА терминальді сатысындағы артериялық гипертонияның патогенезінде негізгі орынға ие.
Прессорлы жүйелердің белсенуі. Бүйрек ауруы кезіндегі артерияльді гипертония мына жүйелер белсенуіне байланысты:
· Ренин-ангиотензин-альдостерон жүйесі
· Симпатико-адренальді жүйе
· Эндотелиндер
Ренин секрециясы бүйректің артериялық жүйесінде қысымның түсуімен, гиповолемиямен, тағамда натрий жетіспеушілігімен, несеп айдаушы дәрілік заттарды қабылдаумен белсенеді.
4 кесте. Балалардағы артериялық гипертензия себептері
| Бүйрек аурулары Реноваскулярлы Паренхиматозды Кардиоваскулярлы аурулар Эндокринді аурулар Жоғарғы жүйке жүйесінің аурулары Дәрілік заттар Эссенциальді гипертензия | Бүйрек артериясы стенозы Бүйрек артериясы/венасы тромбозы Жедел гломерулонефрит Созылмалы гломерулонефрит Созылмалы пиелонефрит Рефлюкс-нефропатия Бүйрек поликистозы Бүйрек гипоплазиясы Гемолитико-уремиялық синдром Вильмс ісігі Гидронефроз Жүйелі қызыл жегі Бүйрек трансплантаты Қолқа коарктациясы Такаясу ауруы (аортоартериит) Феохромоцитома Нейробластома Гипертиреоидизм Бүйрек үсті безінің іштен біткен гиперплазия Біріншілік гиперальдостеронизм Кушинг синдромы (эндогенді немесе экзогенді) Бас ми ішілік қысымның жоғарылауы Симпатомиметиктер Оральді контрацептивтер Кортикостероидтар Рекомбинантты эритропоэтин |
Бұл механизмнің бүйрек артерияларының стенозы кезінде маңызы зор, қанмен қамтамасыз етілуі төмендеген бүйрек зақымданса өте жоғары көлемде ренин бөлінеді, кейін ангиотензина II өндірілуі жоғарылайды, ол тамырлар тарылуын шақырады, альдостерон секрециясы өседі және натрийдің ағзада ұсталуы жүзеге асады. Бірақ натрийдің фильтрациялану фракциясы мен экскрециясы жоғары, сондықтан науқаста гиповолемиялық жағдай анықталады. Бұндай артериялық гипертонияны тұзға байланыссыз, ренинге тәуелді деп атайды. Бүйректің созылмалы ауруы бар науқастарда ренин белсенділігі жоғары. Ренинге тәуелді гипертензия бүйректің созылмалы жетіспеушілігінің терминальді сатысындағы науқастардың белгілі бір бөлігінде кездеседі. Гемодиализ сеансын жүргізу бұндай науқастардың артериялық қан қысымын түсіруге аз ғана әсерін тигізеді. Ренин тәуелді гипертензия айқын шеткері тамырлық қарсылықпен жүреді. Әртүрлі науқастарда артериялық қан қысымы дамуының әртүрлі патогенетикалық факторлары болуы мүмкін (4-сурет).
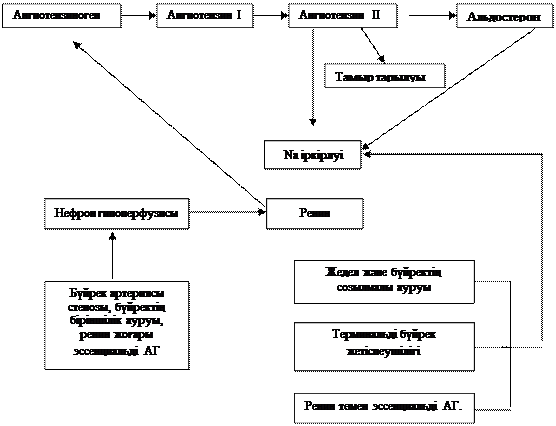 |
4-сурет. Артериялық гипертонияда натрий мен су іркілуінің және РААЖ рөлі
Симпато-адренальді жүйенің белсенділігінің жоғарылауы катехоламиндердің түзілуінің жоғарлауынан немесе бүйректің экскреторлы қызметінің төмендеуінен, натрийдің ағзада ұсталуынан болады. Және де натрийдің іркілуі кезінде катехоламиндердің прессорлы әсері жоғарылайды. Бүйрек аурулары кезінде симпато-адренальді жүйенің әсері жалпы шеткері тамырлық қарсылықтың жоғарлауымен және жүрек лақтырысының күшеюімен көрініс береді..
Артериялық гипертония дамуына эндотелий гормондары да қатысады (эндотелиальді дисфункция). Тамыр тарылтушы медиаторлардың белсенділігі (эндотелин және тромбоксан) тамыр кеңейтуші жүйеден басым болады (простациклин, азот тотығы).
Бүйрек паренхимасының зақымдануы бүйректің депрессорлы қызметінің төмендеуіне әкеледі (простагландиндер белсенділігі, калликреин – кинин жүйесі және азот тотығы). Олардың тамырларды кеңейтуші және натриуретикалық әсері төмендейді.
Айта кетерлігі, бүйректің көптеген аурулары кезіндегі артерияльді гипертония генезі аралас болып келеді, оны емдеу кезінде ескеру керек.
Артериялық гипертония асқынулары
Артериялық гипертензия өзі екіншілік нефропатия шақыруы мүмкін. Гипертониялық нефропатияның біріншілік белгілеріне микроальбуминурия және протеинурия жатады. Қауіп қатер тобына егде жастағы науқастар, семіздікке шалынған науқастар, қант диабетімен ауыратындар енеді. Бүйрек тамырлары зақымданады, біртіндеп шумақтық фильтрация жылдамдығы төмендейді.
Тұрақты артериялық гипертензия бүйрек тамырларының склерозды өзгерістерін шақырып, екіншілік прессорлық механизмнің белсенуін шақырады. Бұл жағдайда дамитын шумақ ішілік гипертензия бүйрек паренхимасының склерозын дамытады. Артериялық гипертония кезінде бүйрек жетіспеушілігімен қоса жүрек-қантамыр жүйесінің асқынулары дамиды: сол қарынша гипертрофиясы, жүректің іркілісті жетіспеушілігі. Бүйректік анемия жүрек жетіспеушілігін нашарлата түседі.
Артериялық гипертония асқынуларына гипертониялық ретинопатия, энцефалопатия жатады. Үдемелі ретинопатия және нефропатия қатерлі гипертензия кезінде байқалады. ОЛ өздігінен дамуы немесе эссенциальді гипертензия фонында дамуы мүмкін.
Бұл ауру кезінде артериялық гипертония бүйрек тамырларының зақымдануына әкеледі, соның салдарынан бүйрек қан айналымы төмендейді, ал ренин секрециясы жоғарылайды. Сондықтан гипертензия өсе түседі және натрийдің ағзада іркілуі болады. Бүйрек тамырлары эндотелиінің зақымдануы фибринойдты некрозды, тамырлар бітелуін, тіндер ишемиясын шақыруы мүмкін. Тіпті микроангиопатиялық гемолитикалық анемия дамуы мүмкін. Энцефалопатия, өкпе ісінуі, бүйрек жетіспеушілігі анықталады.
Сонымен, артериялық гипертензия балалар мен ересектердегі бүйрек патологиясының болжамын нашарлатады.
ТУБУЛО - ИНТЕРСТИЦИЯЛЫҚ СИНДРОМ
Өзекше эпителийі мен интерстицийдегі өзгерістер олардың қызметін (мысалы, иондар т.б. заттар тасымалы) бұзады, ол ерекше «тубуло-интерстициалдік синдроммен» білінеді. Бұл- әртүрлі (іштен біткен, тұқым қуалайтын, метаболикалық, иммундық, инфекциялық т.б.) себептерге байланысты дамитын гетерогендік аурулар топтары (5-кесте).
Бүйрек өзекшелері мен интерстицийі бір-бірімен тікелей байланысты, сондықтан көбіне олардың қосарланған зақымдануы анықталады. Бірақ жеке «өзекшелер дисфункциясы» да кездеседі.
5-кесте. Тубуло-интерстициалдік синдром себептері
| Іштен біткен не жүре пайда болатын бүйрек зақымдануы | Өзекшелер дисфункциясы (тубулопатиялар) |
| 1. Іштен біткен тубуло-интерстициалді аурулар (дисплазиялар): · аутосомды-доминантты поликистоз ауруы (ересектердегі) · аутосомды- рецессивті поликистоз ауруы (балалардағы) · медуллярлық кисталар, нефронофтиз · кеуек бүйрек · бөлек (қарапайым) кисталар · синдромдық аурулардағы бүйрек кисталары 2. Интерстициалдық нефриттер · аналгетикалық нефропатия · рефлюкс- нефропатия · подагра нефропатиясы · орақ- жасушалы анемия · дәрілік нефропатиялар · қорғасын себепті · балкан нефропатиясы · инфекциялар | 1. Іштен біткен тұқым қуалайтын тубулопатиялар: · өзекшелік ацидоз (проксимальдік, дистальдік) · нефрогендік қантсыз диабет · аминоацидуриялар · глюкозурия · фосфат-диабет · Барттер синдромы · Лиддель синдромы (псевдогиперальдестеронизм) · Гительман синдромы · псевдогипоальдостеронизм · псевдогипопаратиреоз 2. Күрделі (аралас) тубулопатиялар- Фанкони синдромы: · іштен біткен аурулар · метаболикалық бұзылыстар · Вильсон ауруы · цистиноз · жүре дамитын ауруларда (қорғасын, сынап т.б. улану) |
Сондықтани бұл ауруларды екі топқа бөлуге болады. Бірінші топқа түбінде бүйректегі фиброзға әкелетін өзгерістерді жатқызсақ, екінші топтаөзекше дисфункциясын қарастырамыз (5-ексте). 1-топқа әртүрлі іштен бүйректің құрылысы дұрыс қалыптаспаған (дисплазия) нәтижесінде дамитын аурулар жатады. Оның тұқым қуалайтын (поликистоз, нефронофтиз т.б.), тұқым қуаламайтын түрлері бар. Бүйректің созылмалы жетіспеушілігі түбінде дамиды, бірақ әрбіреуінің даму ерекшеліктері бар. 1-топтағы жүре дамитын ауруларды жалпы «интерстициялықк нефрит» деп атағанмен, себептері, клиникалық ерекшеліктері әртүрлі. Толығырақ жедел және созылмалы түтікшелік-интерстициялықік нефриттіңсебептері 6-кестеде берілген.
Өзекшелер зақымдану механизмі – токсикалық, аллергиялық, өзекшелер бітелуі, иммунды реакциялар, ишемия, трансплантат бітіспеу реакциясы.
Морфологиялық өзгерістер: жедел үрдіс кезінде өзекше жасушаларының деструкциясы және өзекшелер кеңеюі, жасушалар атрофиясы, интерстициялық тін инфильтрациясы, созылмалы үрдіс кезінде интерстицийде фиброз дамиды.
6-кесте. Жедел және созылмалы түтікшелік-интерстициялықі нефрит себептері
| Жедел интерстициялық нефрит | Созылмалы интерстициялық нефрит |
1. Дәрілік заттар:
|
|
Өзекшелер қызметінің бұзылыстары байқалады (несептің салыстырмалы тығыздығы, аммониогенез төмендеуі) және бүйректің эндокриндік қызметтерінің де бұзылыстары анықталады (анемия, остеодистрофия).
Түтікшелік-интерстициялықі бұзылыстар және түтікшелік-интерстициялықі склероз біріншілік және екіншілік гломерулярлы аурулар кезінде де дамиды, бұларды ерте анықтау ауру болжамын бағалауға және терминальді бүйректің созылмалы жетіспеушілігінің даму жылдамдығын шегеруге мүмкіндік береді.
Жедел түтікшелік-интерстициялықі нефрит клиникасында аллергия (бөртпе) және қызба симптомдары анықталуы мүмкін. Кейде ауру симптомдары анықталмайды. Несепте протеинурия (аз көлемде), эритроциттер, лейкоциттер анықталады. Созылмалы түтікшелік-интерстициялықі нефрит өзекшелер қызметінің нашарлауымен сипатталады. Клиникалық симптомдарының арнайы еместігіне байланысты кейде диагноз биопсиядан кейін ғана қойылады.
Балаларда бүйректің туа пайда болған созылмалы ауруы (бүйрек нефронофтизі, басқа да кистозды және кистозды емес дисплазиялар және цистиноз секілді метаболикалық аурулар) болса, оларда терминальді бүйрек жетіспеушілігіне дейін анемия, остеодистрофия, полидипсия мен полиурия ерте анықталады. Балалар бойының өсуі және дамуы кешеуілдейді, аяқтары қисаяды.
Өзекшелер дисфункциясы – көбіне тұқым қуалайтын туа пайда болатын аурулар, жиі балалық шақта анықталады. Бұл кезде өзекшелердегі тасымалдау қызметі бұзылады, интерстиций зақымданбайды. Оларға аминоацидурия, ренальді тубулярлы ацидоз, Барттер синдромы, фосфат-диабет, нефрогенді қантсыз диабет т.б. жатады (5-кесте). Олар тасымалдаушылар мен ион каналдарының синтезін бақылайтын гендердің мутациясы нәтижесінде дамиды. Мысалы, Генле ілмегінің жуан өрлемелі бөліміндегі жасушаларындағы транспортердің генінің мутациясы салдарынан Барттер синдромы дамиды. Несеппен көп натрий, калий, су жоғалады. Яғни осы каналдың жұмысын тежейтін диуретик- фуросемидтің әсеріне ұқсас белгілер болады.
Дистальдік өзекшелердегі натрий/хлор тасымалының бұзылуы Гительман синдромын туғызады. Бұл тиазидтермен емдеген сияқты белгі береді. Несеппен көп мөлшерде натрий, калий, магний жоғалады.
Керісінше, басқа бір ауруда- Лиддель ауруында, иондың каналдың мутациясы натрий мен судың ағзада көп мөлшерде жиналып (гиперволемияға, гипертензияға әкеледі), калийдің азаюына әкеледі. Бұл әсер альдостерон әсеріне ұқсас болғандықтан псевдогиперальдостеронизм деп аталады. Амилорид мутантты каналдарды тежейді, осы ауруды емдеуге көмектеседі.
Антидиуретикалық гормонның V2 рецепторларының дефектісі нефрогендік диабетке әкеледі, басқа каналдар мен рецепторлардың дефектісі көп өзекшелерде жүретін реабсорбция үрдістерін (глюкозаның, фосфаттың, кальцийдің, бикарбонаттың, Н+ -ң т.б.) бұзып, глюкозурия, фосфат-диабет, аминоацидуриялар, проксимальді, дистальді ацидоз және т.б. тубулопатияларға әкеледі.
Фанкони синдромы- бірнеше тубулопатияның қосарланған түрі. Туа біткен және жүре пайда болған көп түрлері бар. Негізгі өзгеріс- проксимальді өзекшенің қызметінің бұзылысы. Барлық өзгеріс спектрі үнемі болмауы мүмкін. Негізгі симптомдары- мтаболикалық ацидоз (бикарбонаттардың реабсорбциясының бұзылуы), глюкозурия, аминоацидурия, урикозурия (несеппен ураттар жоғалуы), гипоурикемия, цитратурия, фосфатурия мен гипофосфатемия, рахиттік емес остеомаляция. Кейде қосымша тубулярлық протеинурия, гипокалиемия болады. Проксимальді дефект сирек жеке өзі болады (гендердің мутациясы). Көбіне екіншілік синдром ретінде, мысалы Вильсон ауруында (мыстың проксимальді жасушаларды зақымдауы), цистиноз (цистиннің қанда, өзекшелерде көп жиналуы).
Тубулопатиялар сирек кездесетін аурулар. Диагнозын қою қиын, арнайы тексерістерді қажет етеді. Бірінші көзге түсетін өзгерістер- метаболикалық бұзылыстар, себебі анықталмаған ацидоз, гипокалиемия т.б. электролиттер өзгерістері, полиурия және сүйек өзгерістері (рахит, сынық, балалар бойының өспеуі).
БҮЙРЕКТІҢ ЖЕДЕЛ ЖЕТІСПЕУШІЛІГІ
Бүйректің жедел жетіспеушілігі (БЖЖ). Бүйрек қызметінің жедел нашарлауымен (шумақтық фильтрация жылдамдағының жедел түсуімен), қанда бүйрек арқылы шығарылатын қосылыстардың жоғарылауымен сипатталады. ЖБЖ алғашқы белгісі – азотемия (кенет мочевина және креатинин денгейінің қанда жоғарылауы), екінші – олигоанурия, ол кейде болмауы да мүмкін (50-70 % науқастарда). ЖБЖ себептері үш негізгі топқа бөлінеді – преренальді, ренальді және постренальді (5-сурет).

5 сурет. ЖБЖ түрлері
Преренальді себептер көп кездеседі (50-65%). Бұл бүйректен тыс ауру. Гипотония нәтижесінде бүйрек қан айналымы нашарлап, шумақтық фильтрация жылдамдығы (ШФЖ) төмендейді. Бұларға жүрек жетіспеушілігі, гиповолемиялық жағдайлар (қан кету, сусыздану), сепсис, бауыр жетіспеушілігі, жайылған ісінулер (нефротикалық синдром, бауыр циррозы) жатады. Бүйрек перфузиясы және ШФЖ төмендейді. Преренальді ЖБЖ басында функциональді болады, сонымен қоса сау бүйрек кезінде дамуы мүмкін. Бірақ бүйректе қан айналымы бұзылыстары ұзақ уақыт бойы сақталса, тіндер ишемиясы нәтижесінде преренальді ЖБЖ-не органикалық өзгерістерге ұшырып ренальді ЖБЖ өтуі мүмкін (қоршалған мәтінді қараңыз).
| Ишемиялық жедел тубулярлы некроз (ЖТН) патогенезі Ишемиялық ЖТН бүйрек паренхимасы гипоксиясынан болады және егер себебін жоймаса преренальді ЖБЖ кейін дамиды Тиімді бүйрек қан айналымының нашарлауынан дамыған ШФ-кенет төмендеуі – преренальді ЖБЖ-мен қоса паренхиматозды ЖБЖ-нің патогенетикалық механизмі |
Ренальді себептер немесе бүйрек ішілік аурулар 20-55 % жағдайда кездеседі. ШФЖ-ның төмендеуі бүйрек өзекшелерінің, интерстициясының, шумақтарының, тамырларының зақымдануынан болады. Негізгі себептеріне гломерулярлы және түтікшелік-интерстициялықі нефриттер, дәрілік заттармен, улармен улану жатады. Гломерулонефриттер ішінде ЖБЖ-не жедел және тез үдемелі ГН, Гудпасчер синдромы, васкулиттер әкеледі. Сонымен қоса артерия және венаның тромбозымен жүретін тамырлар зақымдануы (окклюзиясы), тамырлардың атеросклерозды эмболиясы, гемолитико-уремиялық синдром (ГУС) ЖБЖ шақыруы мүмкін. Жайылған инфекция кезіндегі (лептоспироз, бүйректік синдроммен геморрагиялық қызба және т.б.) инфекциялық- токсикалық бүйрек ЖБЖ-мен қосарласа жүреді. Плацента сылынуы, септикалық аборт, кортикальді синдроммен жүретін ДВС да ЖБЖ-не әкелуі мүмкін. Ренальді ЖБЖ кезінде бүйрек өзекшелері тікелей улармен, кейбір дәрілік заттармен, ауыр метал тұздарымен зақымданады. Рабдомиолиз және гемолиз (ГУС, жарақат) кезінде босап шығатын миоглобин және гемоглобин бүйрек өзекшелеріне улы әсер көрсетеді. Гиперкальциемия тамырларды тарылтып және өзекшелер қабырғасында нашар еритін кальций фосфаты тұздарының преципитациясын шақырады, кейін ЖБЖ-не әкелуі мүмкін. Дәрілік заттар ЖБЖ басқа жолдармен шақырады. Бұл – антибиотиктерді, диуретиктерді, стеройдты емес қабынуға қарсы заттарды қабылдағанда дамитын аллергиялық түтікшелік-интерстициялықі нефрит. Сонғылары простагландиндер синтезін тежейді, ол тамырлар тарылуын шақырып, бүйрек перфузиясын нашарлатады. Гиповолемиялық жағдайда олар өте қауіпті. Аминогликозидтер өзекшелерге улы әсер көрсетеді. Ишемия және улы әсерлерден өзекшелер эпителиі өледі және қуысына сылынып түседі, сондықтан өзекше ішілік бітелу дамиды. Ісінген өзекшелер тамырларды қысуы мүмкін, ол тіндер ишемиясын күшейте түседі. Шумақтық фильтрация тоқтайды (6-сурет).

6-сурет. ЖБЖ патофизиологиясы
Көптеген заттардың реабсорбциясы жүретін проксимальді өзекшелер ишемияға өте сезімтал болғандықтан бірінші кезекте зақымданады (қоршалған мәтінді қараңыз).
| Ишемиялық ЖБЖ патофизиологиясы · Проксимальді өзекшелер біріншілік ишемиялық әсерге ең сезімтал · Проксимальді өзекшелерде 60-80% Na және H2O реабсорбцияланады · Басқа иондар мен молекулалардың таңдамалы реабсорбциясы жүреді |
Постренальді ЖБЖ несеп жолдарының бітелуі кезінде дамиды. Ішкі қысымның өсуіне байланысты бүйрек өзекшелері ісінеді, бүйрек қан тамырларын қысады, ол өз кезегінде бүйрек тінінің ишемиясына әкеледі. Несеп жолдарының тарылуы несеп тас ауруынан, ісік үрдістерінен, лейкозбен ауыратын науқастарда химиотерапиядан кейін қатерлі жасушалардың ыдырауынан түзілетін несеп қышқылдары кристалдарынан болуы мүмкін.
Сонымен, шумақтық фильтрация жылдамдығының жедел төмендеуі - негізгі преренальді және ренальді (паренхиматозды) ЖБЖ-нің патогенетикалық механизмі.
ЖБЖ клиникасы. ЖБЖ дамуында төрт кезеңді бөліп қарастырады: алғашқы кезең (этиологиялық фактор әсер ету кезеңі), олигоануриялық кезең, полиурия кезеңі және жазылу.
Анамнез жинау ауру себебін анықтауға мүмкіндік береді (ауырған инфекциялары, балалардағы гастроэнтерит, жүйелі аурулар белгілері, гломерулонефрит, дәрілік заттар қабылдау және т.б.).
Жалпы клиникалық зерттеулер ағзаның жалпы гидратациялану денгейін анықтауға, , артериялық гипо және гипертензияны, жүрек-қантамыр жүйесі және басқа ағзалардың жағдайын анықтауға мүмкіндік береді.
Лабораторлы зертеулер арқылы гемостаз жүйесі бұзылыстарын, бірінші кезекте азотемияны, электролиттік бұзылыстарды, ацидозды анықтауға болады. Жүйелі аурулармен ажырату диагностикасын жасау үшін қосымша зерттеулер жүргізу қажет - комплемент денгейін, шумақтың базалді мембранасына антиденелерді, нейтрофиль антигендеріне антиденелерді және т.б. мәліметтерді анықтау керек. Несептен гемоглобин, миоглобин, натрий, калий, ά1-микроглобулин денгейін және осмотикалық қысымын анықтайды. ЖБЖ – өмірге қауіп тудыратын жағдай және соңғы он жыл ішінде өлім денгейі азайған жоқ, 45 % құрайды, ал интенсивті терапия бөлімінде - 70 % дейін. Болжамы ЖБЖ себебіне және гемо-, перитонеальді диализ емімен бірге емдеу әдістеріне байланысты. Ең ауыр өмірге қауіп төндіретін және диализ емін қажет ететін жағдайлар:
· төрт тәуліктен асқан олигоанурия
· қандағы мочевина денгейі 30 ммоль/л жоғары
· қандағы креатинин денгейі 1000 мкмоль/л жоғары
· гиперкалиемия 6 ммоль/л жоғары
· диуретиктерге резистентті өкпе ісінуі
· метаболикалық ацидоз, PН 7,2 төмен
· уремиялық энцефалопатия
· уремиялық перикардит
БҮЙРЕКТІҢ СОЗЫЛМАЛЫ ЖЕТІСПЕУШІЛІГІ
Бүйректің созылмалы жетіспеушілігі (СБЖ) – клиникалық синдром, бүйректің үдемелі қайтымсыз зақымдануынан дамитын бүйрек қызметінің тұрақты жоғалуы.
СБЖ кезінде бүйрек тінінің үнемі зақымдануы және сау тіннің тыртықтануы дамиды. СБЖ себебінің әртүрлілігіне байланысты аурудың үдеу жылдамдығы әр науқаста әртүрлі болып келеді. Кейбір науқастарда бүйрек жетіспеушілігінің терминальді сатысына дейін үдеуі бір жылға дейін тез дамиды, ал басқаларда 20 жылға немесе оданда көп уақыт бойы баяу дамуы мүмкін. Бұндай ұзақ үрдісті нақтылы анықтау үшін үдемелі ауру түсінігін енгізуді және жіктеуді қажет етеді. Бүйректің созылмалы жетіспеушілігі (СБЖ) бастабынан экстрокорпоральді әдістерді қажет ететін бүйрек қызметінің ауыр зақымдануын сипаттайды.
2002 жылдан бастап «СБЖ» термині орынына «бүйректің созылмалы ауруы» (БСА) терминін қолдану ұсынылған. Қазіргі таңда әлемдік денсаулық сақтау ұйымының ұсынысы бойынша БСА сатысының келесі жіктемесі қолданылады (7-кесте).
7-кесте. Бүйректің созылмалы ауруының сатылары
| БСА сатылары | Сипаттамасы | ШФЖ мл/мин/1,73 м2 |
| Бүйректің зақымдануы қалыпты немесе жоғары ШФЖ –мен жүреді Бүйректің зақымдануы ШФЖ аз төмендеуімен көрінеді ШФЖ шамалы төмендеуі ШФЖ айқын төмендеуі Бүйрек жетіспеушілігі | ≥90 60-89 30-59 15-29 <15 немесе диализде |
Бұл жіктелу бүйрек ауруының қызметі қалыпты сатысынан бастап созылмалы үдемелі сатылардың барлық кезеңін қамтиды. БСА сатыларының жіктелуі шумақтық фильтрация жылдамдығына (ШФЖ) негізделген, өйткені осы әдіс арқылы ғана бүйректің функцианальді жағдайын нақтылы анықтауға болады. Алғашқы екі сатысы қайтымды болуы мүмкін, бірақ кейде үдеуі де байқалады. Лабораторлы анализдер, визуальді әдістер, морфологиялық зерттеулер арқылы бүйрек ауруының назологиялық түрін ерте анықтап этиопатогенетикалық ем жүргізуге болады, ал БСА сатысын анықтау- дер кезінде ШФЖ төмендеуін байқауға және бүйректегі склерозды үрдістерді баяулатуға бағытталған нефропротективті ем тағайындауға көмектеседі. Сонымен үдемелі бүйректің созылмалы ауруының барын БСА үшінші сатысынан бастап, яғни ШФЖ 60 мл/мин-ден төмендесе болжауға болады. Бұл кезде компенсаторлы үрдістердің дамуына байланысты гомеостаз бұзылыстарының нақтылы клиникалық белгілері (су, тұз, қышқылды-сілтілі тепе-теңдік) байқалмауы да мүмкін. Бүйректің экскреторлы емес қызметтерінің бұзылыстарынан дамитын кейбір симптомдарды (анемия, сүйек деформациясы) дәрігерлер бүйрек ауруымен байланыстыра бермейді, кейде теріс бағалайды. Тек қайталап тексеру кезінде ШФЖ төмендеуінің анықталуы ғана БСА сатысын анықтауға мүмкіндік береді.
Бүйректің созылмалы жетіспеушілігінің себептері әртүрлі. Балалардағы бүйректің созылмалы жетіспеушілігінің терминальді сатысының ең жиі себебіне бүйректің туа пайда болған немесе тұқым қуалайтын аурулары жатады, екінші орында – гломерулярлы аурулар. Қазіргі заманда қоғамдағы өлім себебінің артуы бүйректің созылмалы жетіспеушілігінің терминальді сатысының себептерін қайта қарауды талап етеді. Қазіргі таңда ересектердегі бүйрек жетіспеушілігі санының ауруының негізгі себептері:
· Қант диабетімен ауыратындардың санының және бұл ауру кезіндегі бүйрек зақымдануының артуы
· Гипертонияның және бүйрек тамырларының зақымдануының артуы
· Ішкі аурулар ауқымының кеңеюінен бүйрек зақымдануының қосылуы
Егде адамдарда дәрілік нефропатия, бүйректің түтікшелік-интерстициялықі зақымдануы, ишемиялық нефропатия саны арта түседі. БСА санының өсуінде инфекцияның рөлі, соның ішінде гепатиттердің, онкологиялық аурулардың рөлі зерттелуде. Сонымен гломерулонефрит, нефролитиаз, обструктивті нефропатия сияқты СБЖ нақтылы дәлелденген себептерімен қоса бүйрек тамырларының жүйелі зақымдануымен жүретін және БСА 4-5 сатысында ғана анықталатын аурулар саны да өте көп. Оларды ерте анықтау (алғашқы 3 сатысында) бүгінгі күннің қиыншылығына айналуда.
БСА үдеуінің патогенезі. Нефрондар санын азайтумен жүретін кез-келген ауру біртіндеп бүйрек жетіспеушілігіне әкеледі. Жұмысқа қаблетті нефрондар саны біртіндеп азаяды, ал қалғандары олардың жетіспеушілігін ШФЖ артуы және электролиттер кері сіңірілуі арқылы функциональді түрде компенсациялауға тырысады. Соның салдарынан жалпы гомеостаз тепе-теңдігі ұзақ уақыт бойы қалыпты күйінде сақталады. Бірақта, өкінішке орай жекеленген нефрондар қызметінің компенсаторлы жоғарылауы олардың тез зақымдалуына әкеледі. Бүйрек тініндегі склероз үрдісінің жылдамдығы арта түседі. Бүйрек өз қызметін толық жоғалтқанда аурудың соңғы сатысы туындайды және өмірді жалғастыру үшін бүйректі алмаструшы емді (диализ және трансплантация) қабылдау керек болады. Сонымен БСА үдеуінің негізгі механизміне гиперфильтрация және қалған нефрондардағы шумақ ішілік қысымның жоғарылауы жатады. Гиперфильтрация теориясы бүйрек ауруларының себебін (иммунды зақымдану, бітелужәне т.б.) жоюға қарамастан неге оның ары қарай үдей түсетіндігін түсіндіреді. Бүгінгі таңда жекеленген (қалған) нефрондардағы гиперфильтрация БСА-ң алғашқы себебіне байланыссыз дами беруінің универсалды механизміне жатқызылуда. Гиперфильтрация нәтижесінде бүйрек зақымдануын шумақтағы гидростатикалық қысымды төмендету арқылы алдын алуға болады. Гипертониясы бар науқастардағы БСА үдеуін гипертонияны емдей отырып баяулатуға болады. Бұл кезде үлкен қан айналым шеңберіндегі қан қысымен төмендету ғана емес, сонымен қоса әкетуші артериолаларды кеңейтетін (ААФ ингибиторларын) дәрілік заттарды тағайындаудың маңызы зор.
Бүйрек жетіспеушілігінің клиникасы мен асқынуы. Алғашқы сатысында клиникалық симптомдары арнайы емес. БСА күдіктенуге болатын анорексияға, ұйқының бұзылуына, дене салмағының төмендеуіне, балалар бойының өспеуіне, терінің құрғақтығы мен қышынуына, полиурияға, шөлдеуге, никтурияға, анемияға басты назар аудару керек. БСА күдіктенген кезде жалпы клиникалық, биохимиялық, аспапты зерттеулермен қоса бірінші кезекте ШФЖ анықталуы керек. БСА ның алғашқы сатыларынан 5-сатысына дейін қалған нефрондардың (склерозданбаған) компенсаторлы қызметіне байланысты айқын клиникалық симптомдар байқалмауы да мүмкін. БСА бар науқастар ағзаның бейімделу қабілетінің нашарлауына байланысты кенет өзгерістерге төзімсіз
Поиск по сайту:
