|
|
|
Архитектура Астрономия Аудит Биология Ботаника Бухгалтерский учёт Войное дело Генетика География Геология Дизайн Искусство История Кино Кулинария Культура Литература Математика Медицина Металлургия Мифология Музыка Психология Религия Спорт Строительство Техника Транспорт Туризм Усадьба Физика Фотография Химия Экология Электричество Электроника Энергетика |
Оценка реактивности воздухоносных путей ⇐ ПредыдущаяСтр 2 из 2
Проводится с помощью ингаляционно - провокационных проб. Принцип – дозированное воздействие какого-либо внешнего раздражающего фактора вызывает бронхиальную обструкцию. По степени ее выраженности можно оценить гиперреактивность бронхов. Для установления обратимости обструкции проводят бронходилатационные пробы. Используют β-адреномиметики в виде аэрозоля, чаще беротек. Методика исследования состоит в регистрации кривой “поток-объем” до приема препарата и через 15 минут после ингаляции.
Рентгенологические методы
легочных полей, очаги уплотнения, полости в легком, наличие жидкости или воздуха в плевральной полости и др.).
Бронхоскопия Бронхоскопия - применяется для осмотра слизистой оболочки трахеи и бронхов первого, второго и третьего порядка. Проводят с предварительной анестезией. Применяют для диагностики эрозий, язв слизистой оболочки бронхов и опухоли стенки бронха, извлечения инородных тел, удаления полипов бронхов, лечение бронхоэктатической болезни и центрально расположенных абсцессов легких.
Ангиопульмонография Ангиопульмонография - контрастирование легочной артерии и ее ветвей. Два вида: общая, селективная. Позволяет изучать легочной рисунок, значение в нем сосудов артериальных и венозных, сосудов корней легких. Помогает правильно трактовать тенеобразования корней легких, понимать ветвления сосудов, образующих корни легких. Позволяет дифференцировать воспалительные и опухолевые процессы на основании усиления или ослабления васкуляризации.
Радионуклидное сканирование легких С помощью этого метода оценивается функциональное состояние легких. Существует два метода:
· ингаляционная сцинтиграфия. Для ингаляции используется ксенон. Изучается альвеолярная вентиляция легких. · перфузионная сцинтиграфия. С целью изучения легочного кровотока используют микроагрегаты меченого альбумина. Сердце Осмотр области сердца и сосудов. 1. Выявление деформации в области сердца; 2. Выявление пульсации в области сердца; 3. Выявление пульсации во внесердечной области. Деформация в области сердца: а) сердечный горб; б) выбухание в сердечной области и сглаживание межреберных промежутков (выпотной перикардит); Пульсация в области сердца может быть вызвана: а) верхушечным толчком; б) сердечным толчком; в) пульсацией во 2-ом межреберье; г) пульсацией в 4-ом межреберье. Пульсация во внесердечной области: а) «пляска каротид», симптом Мюссе при недостаточности аортального клапана; б) пульсация шейных вен в яремной ямке – венный пульс; в) эпигастральная пульсация. Эпигастральная пульсация может быть обусловлена: а) пульсацией брюшной аорты; б) пульсацией печени (истинной и передаточной); в) гипертрофией правого желудочка. Пальпация области сердца и сосудов. Последовательность проведения пальпации области сердца: 1. Верхушечный толчок; 2. Сердечный толчок; 3. Выявление систолического или диастолического дрожания «кошачьего мурлыканья»; 4. Пульс и его свойства. Верхушечный толчок образован левым желудочком. Основными свойствами верхушечного толчка являются: · локализация; · площадь; · сила; · высота; · резистентность. По локализации может быть: · в норме (в 5-ом межреберье на 1-1,5 см кнутри от среднеключичной линии); · смещаться влево, вправо, вверх и вниз. По площади верхушечный толчок может быть: · в норме (2 см2); · разлитой; · ограниченный. По силе верхушечный толчок может быть: · усиленным; · ослабленным. По высоте: · высокий; · низкий. Резистентность верхушечного толчка позволяет получить представление о плотности сердечной мышцы. Сердечный толчок обусловлен гипертрофией и дилатацией правого желудочка, пальпируется слева от грудины, иногда распространяется на эпигастральную область Симптом «кошачьего мурлыканья» возникает при прохождении крови через узкое отверстие. В зависимости от фазы сердечной деятельности выделяют: · систолическое «кошачье мурлыканье», определяется на основании сердца при стенозе аорты; · диастолическое «кошачье мурлыканье», определяется на верхушке сердца при митральном стенозе. Исследование артериального пульса Пульс – ритмические колебания стенки артерий, синхронные с деятельностью сердца. Свойства пульса: 1) Сравнение величины пульса (наполнение и напряжение) на обеих руках. В норме – одинаково. Если величина разная – различный пульс (p.differens). Причины: гипертрофия левого предсердия (митральный стеноз), при односторонних аномалиях строения или расположения артерий, их сужении, сдавлении опухолью, рубцами и т.д. 2) Частота – число пульсовых ударов в 1 минуту. Можно обнаружить дефицит пульса (p.deficiens) – разница между ЧСС и частотой пульса. Дефицит пульса встречается при аритмиях. По частоте выделяют: · в норме – число пульсовых волн 60-80 в 1 мин; · замедление пульса – брадикардия, редкий пульс (p. rarus); · учащение пульса – тахикардия, частый пульс (p. frequens). 3) Ритмичность пульса. В норме пульс следует через равные промежутки времени одинаковой величины. Это ритмичный пульс (p. regularis) и равномерный (p. aequalis). Аритмичный пульс бывает: · неритмичным (p. irregularis); · неравномерным (p. inaequalis). Правильный регулярный пульс может быть неравномерным в 2-х случаях: · парадоксальный пульс (p. paradoxus); · альтернирующий пульс (p. alternaus). Если пульс ритмичный, то исследуют остальные свойства пульса: 1) Напряжение пульса определяется той силой, которую надо приложить исследующему до полного сдавления пульсирующей артерии. Напряжение пульса зависит от величины артериального давления. Выделяют: · твердый пульс (p. durus); · мягкий пульс (p. mollis). 2) Наполнение пульса. Зависит от величины ударного объема. Выделяют: · полный пульс (p. plenus); · пустой пульс (p. vacuus). 3) Величина пульса объединяет такие свойства, как наполнение и напряжение. Выделяют: · большой пульс (p. magnus) и высокий (p. altus). Выявляется у больных с недостаточностью аортального клапана; · малый пульс (p. parvus); · нитевидный пульс (p. filiformis). 4) Форма пульса зависит от скорости изменения АД в течение систолы и диастолы. Выделяют: · скорый (p.celer); · медленный (p. tardus). Перкуссия сердца. Виды перкуссии, применяемые для исследования сердца: Перкуссия средней силы для определения границ относительной тупости, правого и левого контуров. Тихая перкуссия – для определения ширины сосудистого пучка. Тишайшая перкуссия – для определения границ абсолютной тупости сердца. Относительная тупость сердца – определяемое перкуторно притупление легочного звука, соответствующее истинным границам сердца. Абсолютная тупость сердца – определяемый перкуторно абсолютно тупой звук, соответствующий границам сердца, неприкрытым легкими, образована правым желудочком. Последовательность перкуссии сердца: 1.Определение границ относительной тупости сердца, которое проводят в следующей последовательности: Правая граница – 1 см кнаружи от правого края грудины в IV межреберном промежутке, образована правым предсердием. Методика определения правой границы относительной тупости сердца: а) определить нижнюю границу правого легкого по срединно-ключичной линии – норма в VI межреберном промежутке; б) палец-плессиметр переместить вверх через один межреберный промежуток – норма в IV межреберном промежутке; в) перкутировать, постепенно перемещая палец-плессиметр по межреберному промежутку, по направлению к грудине до притупления легочного звука. Левая граница – 1-1,5 см кнутри от левой срединно-ключичной линии в V межреберье, совпадает с верхушечным толчком, образована левым желудочком (верхушкой сердца).
Методика определения левой границы относительной тупости сердца: а) пропальпировать верхушечный толчок. Если верхушечный толчок не пальпируется, то перкуссию следует проводить в V межреберье; б) перкутировать по V межреберью от левой передней подмышечной линии по направлению к грудине. Верхняя граница – III межреберье, на 1см кнаружи от левой окологрудинной линии, образована левым предсердием. Методика определения верхней границы относительной тупости сердца: Палец-плессиметр расположить перпендикулярно грудине на 1 см кнаружи от левой грудинной линии и перкутировать вниз до притупления. 2. Определение границ абсолютной тупости сердца: · правая граница – левый край грудины в IV м/р; · левая граница – 1-2 см кнутри от левой границы относительной тупости сердца в V межреберье; · верхняя граница – на 1см кнаружи от левой окологрудинной линии в IV межреберье. 3. Длинник и поперечник сердца по Курлову. Длинник сердца – расстояние от верхней точки правого контура (правая граница относительной тупости сердца в IV межреберье) до нижней точки левого контура (левая граница относительной тупости сердца в V межреберье), норма 13-15 см. Поперечник сердца – сумма перпендикуляров от наиболее выступающих точек правого (в IV межреберье) и левого (в V межреберье) контуров к срединной линии тела, норма 11-13 см. 4. Сосудистый пучок – притупление перкуторного звука, определяемое во II межреберье. В состав сосудистого пучка входят аорта, легочный ствол, венозные сосуды, нервы и т.д. Ширина 5-6 см. 5. Конфигурация сердца – форма сердца, образованная границами относительной тупости правого и левого контуров сердца. Контуры сердца: · правый – образуется при соединении линий правых границ относительной тупости в 3-4 межреберьях. Образован верхней полой веной, правым предсердием. · левый – образуется при соединении левых границ относительной тупости в 3, 4, 5 межреберьях. Образован дугой аорты, легочным стволом, ушком левого предсердия, левым желудочком. Талия сердца – перешеек, образующийся по левому контуру сердца за счет тупого угла между левым предсердием и легочным стволом с одной стороны и левым желудочком – с другой. Треугольник Боткина – пространство в виде треугольника, образующееся при проведении касательной от наиболее выступающей точки верхней части левого контура к наиболее выступающей точке нижней части левого контура. У здоровых людей треугольник Боткина выполнен сердечной тупостью, угол между левым предсердием и желудочком тупой. Выделяют следующие конфигурации сердца: · Нормальная конфигурация; · Митральная конфигурация – при митральных пороках. Ее признаки: а) верхняя граница относительной тупости смещается вверх; б) талия сглажена; в) треугольник Боткина наполнен. · Аортальная конфигурация – при аортальных пороках, артериальных гипертензиях и т.д. Признаки: а) левая граница относительной тупости смещена влево и вниз; б) талия подчеркнута; в) треугольник Боткина не выполнен (сердце в виде «сидячей утки»). · Бычье сердце (cor bovinum). Признаки: а) правая граница относительной тупости сердца смещена вправо; б) левая граница относительной тупости сердца смещена влево; в) талия сглажена, треугольник Боткина заполнен; в) длинник и поперечник увеличены. · Трапециевидное сердце – встречается при выпотном перикардите Диагностическое значение изменения границ сердца. Границы относительной тупости сердца, могут смещаться: · вправо; · влево; · вверх. Абсолютная тупость сердца может быть: · уменьшена; · увеличена; · совпадать с относительной тупостью. Внесердечные причины изменения границ сердца: · уровень стояния диафрагмы; · состояние легких: пневмосклероз, эмфизема, пневмоторакс, экссудативный плеврит, плевроперикардиальные спайки, обтурационный ателектаз; · состояние средостения: опухоли, увеличение лимфатических узлов и т.д.; · болезни перикарда: спайки, жидкость, опухоли. Внутрисердечные причины изменения границ сердца: · правая граница смещается кнаружи при гипертрофии и дилатации правого предсердия; · при гипертрофии и дилатации правого желудочка – правая граница смещается вправо, увеличивается зона абсолютной тупости сердца; · левая граница смещается влево, а иногда и вниз при увеличении левого желудочка; · верхняя граница сердца смещается вверх – при увеличении левого предсердия; · увеличение границ сосудистого пучка наблюдается при расширении аорты. Аускультация сердца У здоровых людей при аускультации сердца выслушиваются два тона. I тон (систолический) состоит из 4 компонентов: 1) клапанный компонент – колебания створок атриовентрикулярных (АВ) клапанов в фазу изометрического сокращения. Определяется: а) скоростью сокращения желудочков (>v, звучнее I тон); б) положением створок АВ клапанов и кровенаполнением желудочков к началу систолы; 2) мышечный компонент – колебания миокарда желудочков в фазу изометрического сокращения; 3) сосудистый компонент – колебания начальных отрезков аорты и легочного ствола при растяжении их кровью в период изгнания; 4) предсердный компонент – колебания, связанные с сокращением предсердий. По характеру I тон более низкий и продолжительный, чем II. Громкость I тона зависит от: а) герметичности камеры желудочков в период изоволюметрического сокращения (от плотности смыкания АВ клапанов); б) скорости сокращения желудочков в фазу изометрического сокращения, которая зависит от сократительной способности миокарда и величины систолического объема желудочка: чем более наполнен желудочек, тем меньше скорость его сокращения; в) от плотности структур, участвующих в колебательных движениях (от плотности АВ клапанов); г) от положения створок АВ клапанов непосредственно перед началом фазы изоволюметрического сокращения. II тон (диастолический) состоит из 2 компонентов: 1) клапанный компонент – колебания створок полулунных клапанов аорты и легочного ствола при их захлопывании в начале диастолы; 2) сосудистый компонент – колебания стенок аорты и легочного ствола. По характеру II тон более высокий и менее продолжительный, чем I. Громкость II тона зависит от: а) герметичности закрытия полулунных клапанов; б) скорости закрытия и колебаний этих клапанов в течение протодиастолического периода, которая зависит от: – уровня АД в магистральном сосуде; – скорости расслабления миокарда желудочков; в) от плотности структур, участвующих в колебательных движениях (от плотности полулунных клапанов) г) от положения створок полулунных клапанов непосредственно перед началом протодиастолического периода.
Отличительные признаки I и II тонов:
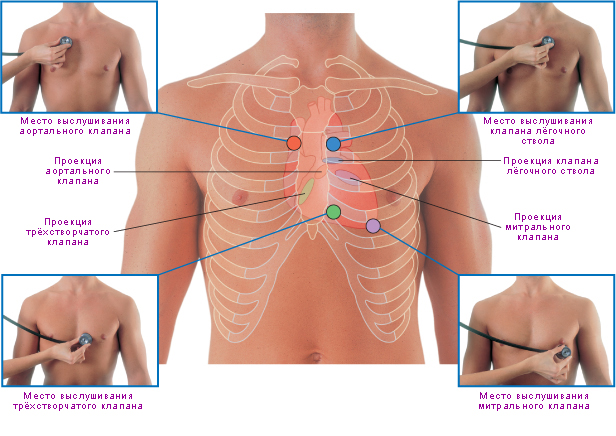
III тон – колебания при быстром пассивном наполнении желудочков кровью из предсердий во время диастолы (через 0,12-0,15 с от начала II тона). IV тон – быстрое наполнение желудочков в конце диастолы за счет активного сокращения предсердий. III и IV тоны в норме выслушиваются только у: а) детей; б) молодых худощавых людей. NB! Выявление III и IV тонов у пожилых людей – свидетельство тяжелого поражения миокарда. Места выслушивания клапанов сердца Основные точки аускультации: 1. Двустворчатый (митральный) клапан – область верхушечного толчка (в V межреберье слева на 1-1,5 см кнутри от среднеключичной линия) 2. Клапан аорты – II межреберье справа на 1 см кнаружи от края грудины. 3. Клапан легочной артерии – II межреберье слева на 1 см кнаружи от края грудины. 4. Трехстворчатый клапан – IV межреберье справа у края грудины или по срединной линии в области прикрепления мечевидного отростка к телу грудины. Дополнительные точки аускультации: 1. Аортальный клапан (точка Боткина – Эрба) – III межреберье слева у 2. Митральный клапан (точка Наунина) – IV межреберье слева у края грудины. 3. Трехстворчатый клапан (точка Левиной) – вершина эпигастрального угла. Точка Левиной может быть наилучшей точкой выслушивания тонов сердца при эмфиземе. Изменения тонов сердца проявляются: 1) ослабление или усиление звучности одного или обоих тонов; 2) изменение продолжительности тонов; 3) появление раздвоения или расщепления тонов; 4) возникновение добавочных тонов.
Поиск по сайту: |