|
|
|
Архитектура Астрономия Аудит Биология Ботаника Бухгалтерский учёт Войное дело Генетика География Геология Дизайн Искусство История Кино Кулинария Культура Литература Математика Медицина Металлургия Мифология Музыка Психология Религия Спорт Строительство Техника Транспорт Туризм Усадьба Физика Фотография Химия Экология Электричество Электроника Энергетика |
Диференційна діагностика
Діагноз простого контактного дерматиту не є складним, його став- Лікування. Першим етапом є припинення контакту етіологічного чинника зі шкірою пацієнта. При незначних за площею та нетяжких формах простого контактного дерматиту застосовують лише зовнішню протизапальну терапію: за наявності у вогнищі набряку й різкої гіперемії - холодні примочки (2-3% водний розчин борної кислоти), кортикостероїдні креми («Флуцинар», «Латикорт», «Локоїд», «Блоком», «Молескін», «Момедерм», «Кутивейт», «Дермовейт», «Кловейт», «Делор» та ін.). При розвиткові бу-льозних елементів їх проколюють і змащують водними розчинами анілінових барвників; на мокнучі поверхні призначають холодні примочки; на ерозивні ділянки наносять епітелізувальні мазі («Солкосерил», «Актовегін» тощо); доцільне також застосування аерозольних лікарських засобів («Оксициклозоль», «Левовінізоль» й ін.). При хронічній формі простого контактного дерматиту в період загострення застосовують кортикостероїдні мазі («Флуцинар», «Латикорт», «Локоїд», «Елозон», «Момедерм», «Молескін», «Кловейт», «Дермовейт», «Делор», «Кутивейт», «Бетадерм» та ін.), а в період регресу - пом'якшувальні мазі, які містять саліцилову кислоту («Лоринден А», «Керасал», емульсії «Ексипіал М гідролосьйон» й «Ексипіал М ліполосьйон» тощо), та розсмоктувальні (з дьогтем, сіркою, нафталаном, іхтіолом). За наявності значних набряків у вогнищах (на шкірі обличчя та ін.) хворим призначають сечогінні засоби, препарати кальцію, вітаміни С і РР, місцево - холодні примочки (2-3% водний розчин борної кислоти й т. ін.). При поширених ураженнях шкіри та наявності множинних бульозних елементів і порушенні загального стану хворим показано системну кортикостероїдну терапію, для профілактики вторинної піодермії призначають антибіотики або сульфаніламідні препарати, для прискорення епітелізації- біостимулятори, вітаміни групи В, вітаміни А та Е, нікотинову кислоту.Дерматит контактний алергічний Етіологія й патогенез. Дерматит контактний алергічний виникає внаслідок дії на шкіру умовних (факультативних) чинників (алергенів), які призводять до запалення шкіри лише в осіб із підвищеною чутливістю до цих чинників (сенсибілізацєю, переважно моновалентною). За даними ВООЗ, в останні деситиліття в усьому світі реєструють зростання захворюваності на алергічні захворювання шкіри внаслідок алергізації населення хімічними чинниками довкілля. В Україні алергічні дерматози є найпоширенішими захворюваннями шкіри, зокрема кількість хворих на алергічний контактний дерматит становить понад 20% у загальній структурі патології шкіри. Найчастіше причиною розвитку контактного алергічного дерматиту є хімічні речовини (нікель, солі хрому та ін.), деякі промислові хімічні речовини, засоби побутової хімії, інсектициди; косметичні засоби, металеві прикраси, синтетичний одяг, зовнішні лікарські засоби тощо, а також фізичні (сонячні промені) та біологічні (амброзія й інші рослини) чинники. В основі патогістологічних процесів у шкірі при контактному алергічному дерматиті лежать імунологічні алергічні реакції вповільненого типу. Період розвитку сенсибілізації до екзогенних чинників може тривати від кількох днів і місяців до кількох років, що значною мірою залежить від спадкової схильності пацієнтів до алергічних реакцій, рівня імунологічної реактивності й стану нервової, ендокринної та інших систем організму хворих. Клініка. Особливостями клінічних проявів контактного алергічного дерматиту є його розвиток після повторного контакту екзогенного чинника (алергена) зі шкірою, підгострий початок (наявність прихованого періоду -періоду сенсибілізації) та підгострийабо гострий перебіг. Вогнище ураження виникає в ділянці контакту з алергеном, однак,
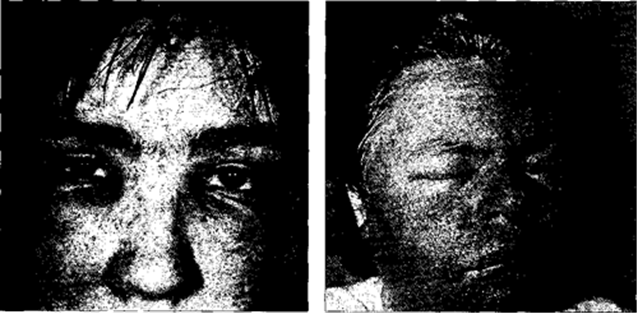
Контактний алергічний дерматит, після застосування фарби для вій. Контактний алергічний дерматит після застосування косметики Для контактного алергічного дерматиту характерним є тривалий пе- Діагноз контактного алергічного дерматиту ґрунтується на даних анам- Методи лабораторної діагностики. При загальному аналізі крові за- Патоморфологія. Виникають міжклітинний набряк в епідермісі, гіпер- Диференційна діагностика. Діагноз контактного алергічного дермати- При проведенні диференційної діагностики контактного алергічного дерматиту з герпетиформним дерматозом Дюрінга слід брати до уваги характерні для останнього особливості: згруповане (герпетиформне) розміщення висипки, наявність бульозних елементів, еозинофілію в крові та у вмісті пухирів, позитивну пробу Дцассона. Лікування. Перш за все слід визначати етіологічний чинник та усунути його вплив на шкіру. Хворим рекомендують гіпоалергенну дієту (виключення облігатних харчових алергенів, екстрактивних речовин, гостроподразнювальних страв, алкоголю). Медикаментозне лікування має бути комплексним. При обмеженому процесі й помірно виражених клінічних проявах захворювання призначають антигістамінні засоби («Цетеризин», «Цетрин» тощо) та кортикостероїдні креми або мазі помірної сили дії («Флуцинар», «Лорінден С» та ін.). При виражених клінічних проявах дерматозу, інтенсивному свербежі, порушеннях сну, наявності скарг невротичного характеру рекомендовано гіпосенсибілізувальні засоби (30% розчин натрію тіосульфату, 10% розчин кальцію хлориду чи глюконату), ін'єкційні форми антигістамінних препаратів, седативні засоби (3% розчин натрію броміду, екстракт валеріани, настоянку півонії), антиоксиданти, вітаміни А, Е, С. У разі поширеного ураження шкіри або наявності торпід- них до лікування форм застосовують системні глюкокортикоїдні препарати (преднізолон, дексаметазон, бетаметазон, триамцинолон) короткочасними курсами. Зовнішнє лікування при ексудації передбачає призначення холодних примочок (2% водний розчин борної кислоти) та змащування уражених ділянок аніліновими барвниками. Після припинення ексудативних проявів призначають кортикостероїдні креми або мазі потужної сили дії («Локоїд», «Кутивейт», «Латикорт», «Елозон», «Момедерм», «Молескін», «Дермовейт», «Кловейт», «Делор» та ін.). Профілактичні заходи. Після клінічного одужання пацієнта мають обстежити суміжні спеціалісти (алерголог, терапевт, гастроентеролог, ендокринолог, невролог) із метою проведення імунокорекції, санації вогнищ фокальної інфекції, нормалізації функцій організму. Пацієнтові слід уникати повторних контактів з алергеном, у разі підтвердження характеру професійного алергенного чинника потрібне відповідне працевлаштування. Рекомендовано раціональний догляд за шкірою, усунення її сухості шляхом засто-сування низки емолентів (засобів для догляду за шкірою), зокрема «ЮцеринУреа» 5%, лінії «Фізіогель А.І» (крем, лосьон), лінії «Атопра» (гіпоалергенна емульсія, крем), лінії «Ліпікар» (очищувальний зволожувальний гель для шкіри «ЛіпікарСиндет», ліпідовідновлювальна олія для щоденного застосування («Ліпікар олія», «Ліпікар бальзам АР»). Показано також крем «Дерма-лексАтопік Екзема», косметичний засіб «ЛокобейзРипеа» (крем) та бальзам хія подразненої шкіри з пантенолом «Цикапласт бальзам В5».
ТОКСИКОДЕРМІІ Токсикодермії, або токсико-алергічні дерматити, - це захворювання шкіри, нерідко й слизових оболонок, переважно у вигляді гострого запалення, яке виникає внаслідок алергічного чи токсико-алергічного впливу речовин, що проникли в організм пацієнта.Епідеміологія. Термін «токсидермії» вважають умовним, оскількивбільшості випадків в основі розвитку їх лежать алергічні механізми. Найчастіше зустрічаються медикаментозні токсикодермії, друге місце за частотою посідають харчові токсикодерії, рідше спостерігаються професійні токсикодермії. У зарубіжній медичній літературі поняття токсидермії обмежено лише медикаментозними екзантемами. Етіопатогенез. Неодмінними умовами розвитку тосикодермій є: 1) проникнення речовин-алергенів у кров'яне русло; 2) наявність несприйнятливості щодо цих речовин, яка може бути вродженою у вигляді ідіосинкразії або набутою у вигляді моновалентноїчеполівалентної сенсибілізації. Причиною розвитку токсикодермій бувають медикаменти (антибіотики, сульфаніламіди, анальґетики, нестероїдні протизапальні засоби, вітаміни групи В та ін.), харчові продукти (харчові алергени або речовини, які утворилися при тривалому зберіганні чи псуванні їх, а також харчові домішки - консерванти, барвники), виробничі та побутові хімічні речовини. Найчастіше в медичній практиці спостерігають медикаментозні токсикодермії. Тяжкі форми токсикодермій нерідко є причиною летального кінця. Ступінь і швидкість розвитку сенсибілізації пацієнтів щодо лікарських та інших хімічних чинників у першу чергу зумовлено станом їхньої імунологічної реактивності, однак певною мірою вони залежать і від шляхів проникнення хімічних речовин, у тому числі лікарських середників, в організм хворого. За даними клінічних спостережень, усмоктування (резорбція) препаратів через шкіру при зовнішньому застосуванні їх та інгаляційний шлях є найчастішою умовою швидкого розвитку сенсибілізації. На другому місці за частотою та швидкістю стоїть внутрішньом'язове та підшкірне введення препаратів, а найрідше сприяють розвитку сенсибілізації внутрішньовенні ін'єкції та пероральне вживання ліків. Основний механізм розвитку токсикодермій алергічний, рідше токсичний. Медикаментозна алергія виникає в результаті потрапляння в організм мінімальної кількості ліків, її прояви не відповідають фармакологічній дії медикаментів. Алергічне ураження шкіри реалізується через імунологічні механізми (В- й Т-імунітет) у вигляді різних типів алергічних реакцій (за гуморальним або клітинним типом): тип І, анафілактоїдний (алергічні реакції негайного типу), зумовлений IgE, найчастіше виникає при внутрішньовенному введенні препаратів і проявляється здебільшого уртикарною висипкою, кропив'янкою, набряком Квінке, анафілактичним шоком; тип II, цитотоксичний, спричинений IgG та IgM або комплементом і найчастіше проявляється пурпуровою висипкою; тип III, імуннокомплексний, зумовлений циркуляційними імунними комплексами й найчастіше проявляється у вигляді васкуліту та кропив'янці; тип IV, клітинний (алергічніреакції вповільненого типу), спричинений Т-лімфоцитами й проявляється переважно у вигляді папульозної висипки. Розрізняють такожнеімунні механізми розвитку гострої медикаментозної токсикодермії - ідіосинкразію (вроджену непереносимість деяких ліків) і поліпрагмазію (одночасне призначення великої кількості лікарських препаратів із різних груп, продукти метаболізму яких можуть посилювати алергенну дію одне одного). Медикаментозні токсикодермії можуть також розвиватися при тривалому введенні медикаментів унаслідок кумуляції їх, прикладом чого можуть бути йодисті та бромисті вугрі, йододерма й бромодерма. Один із зазначених механізмів зазвичай буває провідним і зумовлює клінічну картину токсикодермій. Ураження шкіри та інших органів може виникати також у результаті пригнічення лікарськими препаратами ферментних систем, токсичного ураження тканин і судин та зміни реактивності організму. Клініка. Клінічні прояви токсикодермій за незначним винятком є неспецифічними. Одна й та ж сама речовина може спричинити в різних пацієнтів різні клінічні прояви. Однакова клінічна картина може розвинутися під впливом різних хімічних речовин. Воднораз для більшості токсикодермій характерними є такі спільні ознаки: гострий початок і швидкий перебіг; скарги хворого на свербіж шкіри; поширеність та симетричність висипки; локалізація висипки не тільки на шкірі, але й на слизових оболонках; дисемінований характер розміщення висипки; частий поліморфізм висипки, наявність уртикарних елементів; наявність інтоксикаційного синдрому тощо. Залежно від характеру висипки розрізняють токсикодермії плямисті, папульозні, уртикарні, везикуло-бульозні, пустульозні, вузлуваті. За ступенем тяжкості токсикодермії мають: I. Легкі форми, які характеризують свербіж шкіри, обмежена кропив'янка, фіксована еритема, багатоформна ексудативна еритема, реакція за типом червоного плескатого лишаю. II. Форми середньої тяжкості, при яких спостерігають поширену кропив'янку, набряк Квінке, бульознітоксикодермії, геморагічні васкуліти, бромисті та йодисті вугрі, поширені токсико-алергічні дерматити. III. Тяжкі токсикодермії, які означають появу синдрому Лайєлла, синдрому Стівенса-Джонсона, бромодерми, йододерми, синдрому системного червоного вовчака, синдрому герпетиформного дерматозу Дюрінга.Легка форма токсикодермії Свербіж шкіри. Хворий скаржиться на свербіж шкіри після застосування медикаментів, первинні морфологічні елементи висипки на шкірі відсутні, можливі вторинні елементи у вигляді кров'янистих кірок та екско-ріацій. Обмежена кропив'янка. Характеризується виникнення на окремих ділянках уртикарних елементів рожево-червоного кольору, які виступають над шкірою, хворих непокоїть виражений свербіж. Фіксована еритема (сульфаніламідна).Еритематозні плями (одиничні або кілька) червоного кольору з'являється на шкірі тулуба, кінцівок, статевих органів, слизових оболонок; при розрішенні їх тривалий час зберігається вторинна бура пігментація; суб'єктивні відчуття відсутні; при повторному впливі провокаційного чинника висипка виникає на тих самих ділянках (звідси назва «фіксована еритема»), а також на нових. Багатоформна ексудативна еритема: поліморфна висипка у вигляді набряклих плям або папул правильної круглої форми розміром як копійчана монета із запалим синюшним центром, на їхній поверхні можуть спостерігатись везикули чи бульозні елементи. Реакція за типом червоного плескатого лишаю. Виникає поширена симетрична висипка у вигляді характерних папул (плоских полігональних із перламутровим блиском та пупкоподібним удавленням у центрі), хворих непокоїть виражений свербіж.Легка форма токсикодермії Свербіж шкіри. Хворий скаржиться на свербіж шкіри після застосування медикаментів, первинні морфологічні елементи висипки на шкірі відсутні, можливі вторинні елементи у вигляді кров'янистих кірок та екско-ріацій. Обмежена кропив'янка. Характеризується виникнення на окремих ділянках уртикарних елементів рожево-червоного кольору, які виступають над шкірою, хворих непокоїть виражений свербіж. Фіксована еритема (сульфаніламідна).Еритематозні плями (одиничні або кілька) червоного кольору з'являється на шкірі тулуба, кінцівок, статевих органів, слизових оболонок; при розрішенні їх тривалий час зберігається вторинна бура пігментація; суб'єктивні відчуття відсутні; при повторному впливі провокаційного чинника висипка виникає на тих самих ділянках (звідси назва «фіксована еритема»), а також на нових. Багатоформна ексудативна еритема: поліморфна висипка у вигляді набряклих плям або папул правильної круглої форми розміром як копійчана монета із запалим синюшним центром, на їхній поверхні можуть спостерігатись везикули чи бульозні елементи. Реакція за типом червоного плескатого лишаю. Виникає поширена симетрична висипка у вигляді характерних папул (плоских полігональних із перламутровим блиском та пупкоподібним удавленням у центрі), хворих непокоїть виражений свербіж.
Поиск по сайту: |