|
|
|
Архитектура Астрономия Аудит Биология Ботаника Бухгалтерский учёт Войное дело Генетика География Геология Дизайн Искусство История Кино Кулинария Культура Литература Математика Медицина Металлургия Мифология Музыка Психология Религия Спорт Строительство Техника Транспорт Туризм Усадьба Физика Фотография Химия Экология Электричество Электроника Энергетика |
Насыщенные : С16:0 – пальмитиновая; С18:0 – стеариновая
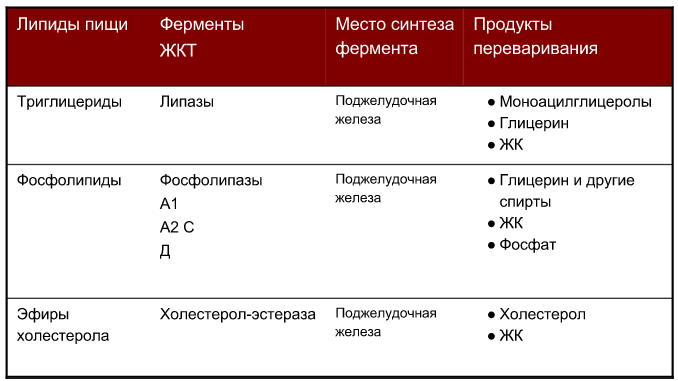
Ненасыщенные : С18:1 – олеиновая ;С18:2 – линолевая ;С18:3 - линоленовая ;С20:4 - арахидоновая ; эйкозанпентаненовая С 20:5 и др. 2. Переваривание липидов в желудочно-кишечном тракте. Роль желчных кислот и панкреатических липаз: желчные кислоты эмульгируют жиры, а липазы разрушают сложные липиды до более простых. Эмульгированные жиры расщепляются липазами до ДАГ,МАГ,ЖК( образуется мицелла) , затем идет всасывание , МАГ + 2АцилКоА(ресинтез жира в слизистой оболочке тонк.киш-ка) àТГ(триглицериды) àХиломикроны,которые потом путем экзоцитоза поступают в лимфу, попадают в большой круг кровообращения, минуя печень. Значение эмульгирования в переваривании триацилглицеридов: суть в том, что жиры липофильмы и гидрофобны, и потому в водной среде стремятся образовывать крупные капли. Эти крупные капли переваривать можно, но сложно. Желчные кислоты как бы разбивают эти крупные капли на множество мелких, что увеличивает площадь контакта между липидами и ферментами, благодаря чему переваривание проходит хорошо. Продукты переваривания триацилглицеринов, фосфолипидов, эфиров холестерина: Нарушения переваривания липидов в желудочно-кишечном тракте: 1. Нарушение секреции желчи. При этом липиды не эмульгируются и поэтому хуже перевариваются и всасываются, из-за чего возникает стеаторея. 2. Нарушение секреции сока поджелудочной железы, что также приводит к стеаторее. Стеаторея(«жирный стул») – Повышенное содержание жиров в кале (>5 %). При стеаторее нарушается всасывание жирорастворимых витаминов и незаменимых жирных кислот, также нарушается переваривание веществ нелепидной природы, поскольку жир обволакивает эти вещества, не давая ферментам расщепить их. 3. Всасывание продуктов переваривания липидов в тонком кишечнике. Продукты распада жиров (жирные кислоты, 2-моноглицериды, холестерол) при участии солей желчных кислот образуют смешанные мицеллы. Когда мицеллы сближаются с щеточной каёмкой клеток кишечника – липидные компоненты мицелл диффундируют через мембрану. Таким же образом всасываются жирорастворимые витамины и сами соли желчных кислот. Ресинтез липидов в энтероцитах и его биологическое значение. Всосавшиеся жирные кислоты и 2-моноацилглицерины подвергаются ресинтезу. Вначале ЖК активируются путём связывания с КоА (фермент тиокиназа), затем образовавшийся таким образом ацил-КоА участвует в реакции этерификации 2-моноацилглицерола с образованием вначале диацилглицерола, а потом и триацилглицерола. Реакцию катализирует ацилтрансферазы. Ресинтез нужен нам для того, чтобы всосавшиеся липиды стали «своими». Гепатоэнтеральная циркуляция желчных кислот. Из холестерина образуются глико(тауро)хенодезоксихолевая и глико(тауро)холевая кислоты, которые первичные желчные кислоты. В кишечнике, под воздействием микрофлоры, первичные желчные кислоты преобразуются во вторичные желчные кислоты (дезоксихолевая и литохолевая кислоты). 95% вторичных желчных кислот всасываются и по воротной вене возращаются в печень, где достраиваются до первичных и снова идут в ход. 5% выводятся с калом. Основные пути превращения хиломикронов.
4. Липопротеины – транспортная форма липидов. Это комплекс из липидов и апобелков. Биологическая роль: липиды гидрофобны и потому не могут спокойно плыть себе по крови, которая вода. Поэтому существуют липопротеины, роль которых – транспорт липидов из ткани в ткани. А также транспорт стероидных гормонов и жирорастворимых витаминов. Место образования, строение, состав: Все липопротеины состоят из гидрофобного ядра (эфиры холестерина, ТАГ, липиды) и гидрофильного слоя на поверхности (апопротеины, фосфолипиды, холестерин). Роль апопротеинов: 1) Апо В-48 (основной белок ХМ) 2) Апо В-100 (осн. белок ЛПОНП,ЛППП,ЛПНП) 3) Апо С-2 (активатор липопротеинлипазы) 4) Апо Е (связывает ЛПОНП,ЛППП,ЛПНП; ХМ с рецепторами ЛПНП) 5) Апо А -1 (активирует лецитинхолестеринацилтрасферазу (ЛХАТ), которая превращает холестерол в эфиры холестерола) Функции апопротеинов: - формир. структуры липопротеидов; - взаимодействие с рецепторами на поверхности клеток и индефикации какими клетками будет захватываться данный тип липопротеина. - обеспечение транспорта липидов из одного липопротеина в другой. Хиломикроны: образуются в тонком кишечнике, в состав входят ТАГ (85%), фосфолипиды, холестерин и его эфиры. Из апобелков: B-48, C-2, E. Функция – транспорт экзогенных ТАГ. ЛПОНП – также преобладает ТАГ, но его уже меньше. Образуются в печени. Апопротеины: B-100, C-2, E. Функция – транспорт эндогенных жиров, ХС из печени в жир.ткань ЛПНП – преобладает холестерин и его эфиры. Образуются в крови из ЛППП. Апопротеины: В-100. Функция – транспорт холестерина от печени в периферические ткани. ЛПВП – преобладает белок. Синтезируются в энтероцитах и печени. Апопротеины: А-1, С-2, Е. Функция – транспорт избыточного холестерина из периферических тканей в печень. Классификация ЛП: Атерогенные – окисление ЛПНП, гликозированные ЛПНП; Антиатерогенные – ЛПВП. Метаболические превращения:
Пояснения: ЛПОНП синтезируется в печени, в кровотоке под действием ЛП-липазы разрушаются, ТАГ в большинстве своём идут в мышцы и жировую ткань, то, что осталось от ЛПОНП переходит в ЛППП (промежуточной плотности), а затем в ЛПНП. ЛПНП переносят холестерин из печени в ткани. ЛПВП предшественник синтезируется в печени, доходит до тканей, набирается холестерина, превращается в ЛПВП3 и несёт холестерин в печень. Когда он дошёл до печени он отдаёт холестерин и превращается в ЛПВП2, который снова может идти к тканям для транспорта холестерина. 5. Липолиз. Бета-окисление высших жирных кислот: Бета-окисление – это постепенное укорочение цепи ЖК при котором от С-конца ЖК последовательно отщепляют 2 атома С в виде Ацетил КоА. Пояснение: В результате этих 4 реакций у нас получается ацетил-КоА и эта же самая ВЖК, только с количеством углеродов в цепи (n-2) (2 атома ушло на ацетил-КоА). Эта кислота снова вступает в цикл. Таким образом ВЖК будет снова и снова вступать в цикл, пока полностью не расщепиться. Биологическое значение: образуется много энергии и Ацетил-КоА, который может идти на синтез многих соединений или опять же на ту же энергию. Локализация в клетке: митохондрии(печень, мышцы) Энергетический эффект: напрямую зависит от ВЖК. Я провёл несколько лет в секретном НИИ, проводя сложные математические вычисления, и вывел формулу для подсчёта количества АТФ в зависимости от количества углеродов (n) в ВЖК: 5*((n/2)-1)+12*(n/2). Что такое? Эта формула не понятна для тебя? Я мог бы её объяснить, но это очень долго. Просто запомни – из пальмитиновой кислоты при бета окислении образуется 131 АТФ. После этого экзаменатор должен быть удовлетворён. Кореновский остался не доволен, он нам насчитал энерг.эффект в виде 63АТФ Решать вам) Ацил-КоА не может проходить через мембрану митохондрий,поэтому имеется специальный механизм транспорта ЖК из цитоплазмы в митохондрию при участии вещества – КАРНИТИНА. Во внутренней мембране митохондрий есть специальный транспортный белок, обеспечивающий перенос ацилкарнитина. 6. Распад глицерина. Схема процесса:
Глицерин распадается под действием глицеринкиназы Энергетический эффект: 1 АТФ расходуется, NADH2 даёт 3 АТФ,затем при превращении пирувата в Ацетил –КоА +еще 3 АТФ, а при расщеплении Ацетил-КоА + ещё 12 АТФ , итого = 17 АТФ (считали вместе с Кореновским, я ему поверила, и ты поверь!) Анаболические превращение глицерина: глицерин используется для синтеза триацилглицеринов, глюкозы
7. Липогенез в печени и жировой ткани. Виды жировой ткани.Ожирение.Лептин. Субстраты для синтеза: АцилКоА, глицерол-3- фосфат, НАДФН2 Синтез ВЖК – циклический процесс - в каждом цикле происходит увеличение цепи на 2 атома С и восстановление промежуточных ферментов. Для восст-я используется НАДН2 и энергия.
Виды жировой ткани, особенности метаболизма: есть белая и есть бурая жировая ткань. Ткань эта состоит из адипоцитов. Белая жировая ткань играет роль запаса ТАГ, теплоизоляционную, защитную и эндокринную (лептин). В адипоцитах большую часть занимает жировая капля (ТАГ), органоиды вытеснены на периферию. Адипоциты бурой жировой ткани богаты митохондриями, из-за чего и имеют бурый цвет. Основная функция бурой ткани – выработка тепла. Её много у детей и у животных, впадающих в спячку. У взрослых человеков её почти нет. Ожирение – чрезмерное увеличение массы тела за счёт жировой ткани. Роль лептина: лептин вырабатывается в адипоцитах и действие его заключается в том, что он снижает порог возбудимости для центра насыщения и поднимает его для центра голода (тоесть, грубо говоря, насыщаемся мы быстрее, голод испытываем позже и слабее). Если лептина вырабатывается недостаточно, то чувство насыщения при приёме адекватного количества пищи не возникает, и человек вынужден переедать. Лептин снижает выработку нейропептида, который повышает аппетит, также посылает в головной мозг информацию о количестве жира. 8. Ацетил-КоА – как центральный метаболит обмена липидов. Кетогенез. Кетоновые тела, биологическое значение их превращений.
Кетогенез – синтез кетоновых тел (ацетоацетат, бета-оксибутират) из Ацетил КоА. Синтезируется в митохондриях гепатоцитов:
При низком соотношении инсулин/глюкагон в жировой ткани активируется распад жиров. Жирные кислоты в большом количестве поступают в печень, где распадаются до большого количества ацетил-КоА, больше, чем может вступить в цикл Кребса. Поэтому избыток идёт на синтез кетоновых тел. В крови в основном встречается бета-гидроксибутират, ацетоацетата меньше. В крови ацетоацетат может неферментативно декарбоксилироваться, в результате чего образуется Ацетон. Он не используется для окисления, выводится лёгкими и почками. Биологическая роль: при длительном голодании кетоновые тела становятся основным источником энергии для скелетных мышц, сердца, почек.
9. Эйкозаноиды. Роль фосфолипазы А2, циклооксигеназы, липооксигеназы в образовании простагландинов, тромбоксанов, лейкотриенов. Биологическая роль эйкозаноидов. Лекарственные вещества – ингибиторы циклооксигеназы. Буду отвечать не по порядку вопроса, а по порядку образования. Есть мембрана. На мембране есть фосфолипиды. Некоторые их них могут иметь арахидоновую кислоту во второй позиции. Что значит вторая позиция? Господи, сейчас вам нарисую.
Как видно, арахидоновая кислота находится в А2 позиции. Поэтому фермент, который отщепляет арахидоновую кислоту назван фосфолипаза А2. Дальше арахидоновая кислота может пойти по двум путям. 1. Пойти в простогландины под действием циклооксигеназы. Действие разное. Например PG E2 расслабляет гладкую мускулатуру, тем самым расширяя сосуды. Если простогландин имеет два кольца в своей структуре, то он уже не просто простогландин, он уже простациклин PG I2 подавляет агрегацию тромбоцитов, расширяет сосуды. В тромбоцитах из простагландинов синтезируются тромбоксаны. Только в них! TX A2 например стимулирует агрегацию тромбоцитов, сужает сосуды 2. Под воздействием липоксигеназы может пойти в лейкотриены. Выделяются лейкоцитами. Активируют хемотаксис и агрегацию тромбоцитов, сужают бронхи. Также нужно знать, что эйкозаноиды участвуют в воспалении. В качестве противовоспалительных средств используются ингибиторы циклооксигеназы – это препараты нестироидного действия, например аспирин. Поскольку циклооксигеназа ингибируется, то арахидоновая кислота идёт в образование лейкотриенов. А если у вас астма? Ведь лейкотриены сужают бронхи! Для этого есть лекарственные препараты стероидного действия, которые ингибируют непосредственно фосфолипазу А2. Ну это так, многие преподаватели любят задавать такой вопрос, да и для общего развития полезно. 10. Понятие о синтезе высших жирных кислот в организме человека: организм синтезирует заменимые ВЖК из ацетил-КоА, который образуется при распаде глюкозы. То есть синтезируемые ВЖК нужны нам для запаса излишков углеводов, поступающих с пищей (ну кроме там всяких структурных функций) Локализация: в основном в печени, меньше в жировой ткани и сись.. ой, простите, лактирующих молочных железах. Синтез происходит частично в цитозоле, частично в митохондриях. Исходные субстраты: ацетил-КоА (не одна молекула, для синтеза пальмитиновой кислоты требуется 8 ацетил-КоА) и NADPH2 как источник атомов водорода. Типы химических реакций: 1. В митохондриях образование ацетил-КоА из пирувата (декарбоксилирование). 2. ацетил-КоА + оксалоацетат = цитрат + HS KoA. (цитратсинтаза) (конденсация) 3. транспорт цитрата из митохондрий в цитозоль. 4. Цитрат + HS-KoA +АТФ = Ацетил-КоА + АДФ + Pi + оксалоацетат 5. Образование малонил- КоА из ацетил-КоА (ацетил-КоА-карбоксилаза) (карбоксилирование) 6. Синтез пальмитиновой кислоты с помошью синтазы жирных кислот (пальмитатсинтазы). Там много тонкостей, но, думаю, будет достаточно сказать, что синтез идёт путём последовательного присоединения малонил-КоА к субстрату, пока не образуется пальмитиновая кислота. 7. На основе пальмитиновой кислоты в эндоплазматическом ретикулуме образуется другие заменимые ВЖК по тому же типу, что и пальмитиновая кислота, но уже без синтазы жирных кислот. Роль пальмитатсинтазы: синтез пальмитиновой кислоты идёт непосредственно на этом ферменте. Он может стимулироваться цитратом и инсулином и ингибируется пальмитоил-КоА, глюкагоном и адреналином. Заменимые и незаменимые жирные кислоты: незаменимые – линолевая, линоленовая,арахидоновая. Должны поступать с пищей. Заменимые: пальмитиновая, стеариновая, олеиновая. Могут синтезироваться. 11. Строение и биологическая роль холестерина: Холестерин – стероид. Биологическая роль: идёт на синтез многих веществ, а также является структурным элементом мембран клеток. Понятие о синтезе и направлениях превращений холестерина: Синтез холестерина проходит в три этапа. 1 этап. Из ацетил-КоА и ацетоацетил-КоА (который образуется из двух ацетил-КоА при действии тиолазы) образуется 3-гидрокси-3метилглютарил Коэнзим А (ГМГ-КоА), который затем превращается в мевалонат под воздействием ГМГ-КоА-редуктазы. 2 этап. Мевалонат, пройдя через множество реакций, разбираться в которых я даже не собираюсь, превращается в сквален. Про этот этап можете сказать, что идёт образование углеродных колец. 3 этап. Сквален под действием циклазы превращается в ланостерол, который проходит через 20 реакций, превращаясь в конце концов в холестерин. Холестерин используется для синтеза стероидных гормонов, витамина D, желчных кислот, для обновления мембран клеток. Роль ГМГ-КоА-редуктазы и липопротеинов в обмене холестерина: ГМГ-КоА-редуктаза является ключевым ферментом синтеза холестерина. Фермент регулируется соотношением инсулин/глюкагон. Когда инсулина много – фермент дефосфорилируется и становится активным. Когда глюкагона много – фермент фосфорилируется и становится неактивным. ГМГ-КоА-редуктаза ингибируется желчными кислотами, из-за голодания (лечебно-профилактические диеты). Липопротеины: ЛПНП отвечают за транспорт холестерина из печени в ткани, а ЛПВП – из тканей в печень. Важно, чтобы ЛПВП было в достаточном количестве, иначе холестерин будет задерживаться в тканях и как следствие – атеросклероз. 12. Жировая инфильтрация печени – накопление ТАГ в печени. Или можно сказать, что это дисбаланс между синтезом ТАГ и ФЛ в сторону увеличения синтеза нейтрального жира в печени.(одно и тоже, как тебе понрав) Причины - 1. Увеличение поступления жира: слишком много жира и углеводов (которые в печени переходят в жиры) поступает с пищей; голодание (липолиз в жировой ткани, жир идёт в печень.) 2. Уменьшение оттока жира: мало ЛПОНП, мало липотропных факторов. 3. Обеднение печени гликогеном, приводящее к мобилизации жира из депо 4. Повышение секреции СТГ гипофизом, мобилизующего жир из депо. Понятие о липотропных факторах и механизмах их действия: печень может синтезировать из фосфатидной кислоты либо фосфолипиды, либо ТАГ. Фосфолипиды всегда в ходу, а вот ТАГ имеют свойство накапливаться в печени. Поэтому всегда предпочтительней синтезировать именно фосфолипиды. Липотропные факторы этим и занимаются – усиливают синтез фосфолипидов, уменьшают ТГ в печени. Липотроп.факторы – доноры метильных групп для образования холина(составной части фосфолипидов). К липотропным факторам относятся витамины В9 и В12, казеин молока, метионин (творог, лекар.препараты). 13. Биохимические основы развития атеросклероза. К тканям липиды у нас несут ЛПНП, а от тканей – ЛПВП. Если у нас много ЛПНП, или мало ЛПВП, или и то и другое вместе (дислипопротеинэмия) – то холестерин задерживается в тканях (его транспортируют в ткани, а от тканей – нет). Это одна из причин развития атеросклероза – нарушения обмена ЛПНП и ЛПВП (снизу написана другая причина – нарушение поглощения ЛПНП тканями. Также причиной может являться избыточное поступление холестерина, нарушения его вывода с желчью). ЛПНП из-за этого называются атерогенными липопротеидами, а ЛПВП – антиатерогенными.
Направления коррекции нарушений липидного обмена: 1)употреблять меньше холестерина (диета – стараться употреблять только растительную пищу, которая не содержит холестерина) 2)принятие вит.C,E,A (ингибируют перекисное окисление липидов в ЛПНП) 3) принятие секвестрантов желчных кислот (увеличивают вывод желчных кислот с калом, печень вынуждена синтезировать новые из холестерина) 4)принятие препаратов ингибиторов ГМГ-КоА-редуктазы (участвует в синтезе холестерина) 5) принятие фибратов – лекарственные препараты, стимулирующие липопротеин-липазу. 14. Гормональная регуляция липидного обмена. Гормоны прямого действия: адреналин, СТГ, инсулин. Гормоны непрямого действия : глюкокортикоиды, половые гормоны, лептин. Эффекты инсулина: стимулирует синтез жира, активирует липопротеинлипазу, ацетил КоА карбоксилазу. Подавляет ТАГ-липазу. Короче делает всё, чтобы жир запасался (если надо сказать по-умному, то угнетает липолиз, активирует липогенез) Адреналина: опосредует свой эффект через усиление секреции глюкагона и снижения секреции инсулина. Мембраны адипоцитов содержат адренорецепторы двух типов альфа и бета. Активация альфа - адренорецептора связано с торможением липолиза, бета – адренорецепторов – со стимуляцией липолиза. В целом у человека преобладают бета-адренорецепторы, поэтому суммарное действие адреналина приводит к активации липолиза СТГ: стимулирует липолиз Глюкагона: стимулирует ТАГ-липазу – мобилизация жира. Глюкокортикоиды оказывают двоякое действие: на фоне мышечной работы - глюкокортикоиды стимулируют липолиз, в состоянии покоя - ингибируют липолиз. При развитии опухоли коры надпочечников или при введении высоких доз препаратов глюкокортикостероидов, наблюдается рост жировых запасов на лице и в верхней части туловища (синдром Иценко-Кушинга). Половые гормоны: активируют липолиз Лептин: усиливает синтез жира. 15. Нарушения липидного обмена при сахарном диабете. Механизм развития гиперлипидэми и, кетоза.
Пояснение для тугоумов: гиперлипидэмия возникает из-за избыточного синтеза ТАГ в печени.
Поиск по сайту: |